早期肠内营养在胃癌根治术患者中的应用及护理体会
2015-04-01夏容珊马婵珊汕头大学医学院第一附属医院广东汕头515000
夏容珊,马婵珊 (汕头大学医学院第一附属医院,广东 汕头 515000)
胃癌患者因进食量减少,术前常伴有不同程度的营养缺乏、免疫功能下降和水电解质紊乱等现象。此外,胃癌根治术后患者常由于禁食,手术创伤导致急性炎性反应,容易导致电解质缺乏和加重营养不良症状,增加术后并发症发生风险,延长疾病病程[1-2]。术后早期肠内营养支持有助于维持肠黏膜结构和功能的完整,保护肠黏膜屏障,促进肠蠕动恢复,降低术后并发症发生[3]。本研究对60例胃癌根治术患者实施早期肠内营养,并给予有效护理干预,取得显著效果,现报道如下。
1 资料与方法
1.1 一般资料:选取2013年4月~2014年5月期间我院消化科住院部收治的胃癌患者118例,纳入标准:全部患者术前经胃镜检查证实胃癌的诊断标准[3],其中男80例,女38例,年龄48~76岁,平均年龄(63.01±10.31)岁。全部患者采用随机数字表法将患者分为观察组和对照组。观察组60例,其中男41例,女19例,年龄49~76岁,平均年龄(64.14±10.24)岁,手术方式:毕I式吻合22例,毕Ⅱ式吻合17例,全胃切除术2例,营养指标:白蛋白(31.28±6.71)g/L,前白蛋白(175.48±16.01)g/L;对照组:58例,其中男39例,女19例,年龄48~75岁,平均年龄(62.48±10.61)岁,手术方式:毕I式吻合20例,毕Ⅱ式吻合16例,全胃切除术3例,白蛋白(30.15±6.12)g/L,前白蛋白(174.31±14.28)g/L;两组患者在性别、年龄、手术方式和营养状态等一般资料间的比较差异无统计学意义(P>0.05),具有可比性。
1.2 营养治疗方法:观察组患者给予早期肠内营养治疗,术前由护士留置一条喂养管,术后12 h即开始从鼻肠管泵入肠内营养液,肠内营养液滴入量由500 ml/d逐渐增至1 500 ml/d,滴入速度由20~30 ml/h开始,后每12~24 h增加15~25 ml维持5~7 d。对照组术后给予肠外营养治疗,保持每天总输入液体量50 ml/kg,10%葡萄糖溶液或5%葡萄糖盐水,补氮(氨基酸注射液)0.15 g/kg,热量(脂肪乳剂)105 kJ/mg和维生素等。
1.3 观察指标:比较两组患者肠功能恢复时间、排气时间、营养状态指标和并发症发生率的差异。
1.4 统计学方法:采用SPSS18.0统计软件分析,两组间的计量资料采用t检验,计量资料采用均数±标准差±s表示,两组间的计数资料采用χ2检验,P<0.05提示差异具有统计学意义。
2 结果
2.1 两组患者肠功能恢复时间、排气时间和营养状态指标的比较:观察组肠功能恢复时间和排气时间明显短于对照组,两组比较差异具有统计学意义(P<0.05),观察组白蛋白和前白蛋白水平明显高于对照组,两组比较差异具有统计学意义(P<0.05),见表1。
表1 两组患者肠功能恢复时间、排气时间和营养状态指标的比较(±s)
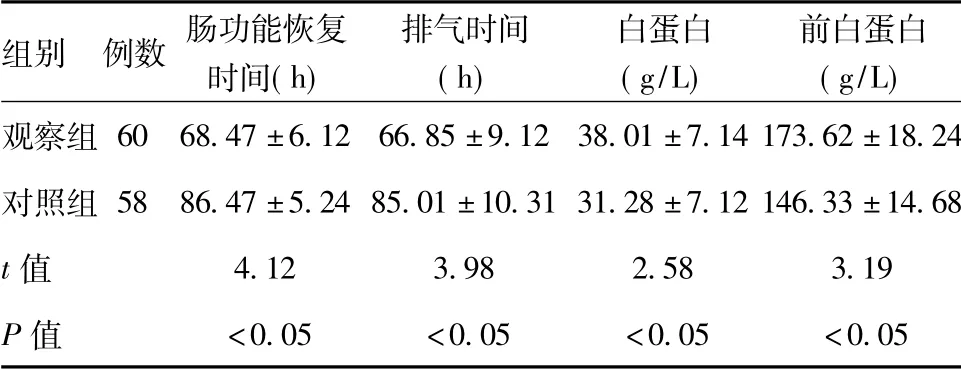
表1 两组患者肠功能恢复时间、排气时间和营养状态指标的比较(±s)
组别 例数 肠功能恢复时间(h)排气时间(h)白蛋白(g/L)前白蛋白(g/L)观察组60 68.47±6.12 66.85±9.12 38.01±7.14 173.62±18.24对照组58 86.47±5.24 85.01±10.31 31.28±7.12 146.33±14.68 t值 4.12 3.98 2.58 3.19 P值<0.05 <0.05 <0.05 <0.05
2.2 两组并发症发生率比较:观察组并发症发生率明显低于对照组,两组比较差异具有统计学意义(P<0.05),见表2。其中观察组1例发生吻合口瘘,经暂停肠内营养,情况稳定后再继续管饲,1个月后痊愈出院。1例发生严重腹泻,经用肠道解痉药及收敛药及更换营养液后,13 d出院。

表2 两组并发症发生率比较(例)
3 讨论
胃癌根治术后需禁食约1周,术后机体处于应激反应状态,此外术前营养缺乏增加了胃癌术后患者营养支持治疗的必要性[4]。临床常经静脉给予全肠外营养支持治疗,但医疗负担较重,且并发症发生率较高,延误了胃肠蠕动功能和黏膜屏障保护功能的正常恢复,同时增加了感染和肝功能受损的可能性。大量文献证实,胃癌根治术后早期肠内营养治疗满足机体对营养的需求,且有助于促进胃肠蠕动功能的正常恢复,促进门静脉系统血液循环恢复,刺激胃肠相关性激素分泌,改善消化道黏膜屏障保护功能,降低细菌菌群失调现象的发生[5-6]。尽管肠内营养支持治疗在改善肠功能恢复、营养状态恢复中具有明显优势,但肠内营养仍存在一定局限性。部分患者术后首次肠内营养液灌输期间容易出现腹泻不适[7]。因此,早期肠内营养支持治疗过程中应加强有效的护理干预措施,具体措施如下:
3.1 心理护理:大部分患者对肠内营养鼻插管期间存在畏惧,甚至产生紧张抵触等负面心理,严重影响肠内营养支持治疗的配合性。因此,强化心理护理干预是非常必要的。首先,术前告知喂养管 置管方法、目的,早期肠内营养重要性、必要性和喂养管 置管后不适感等,使患者有心理准备。其次,详细介绍早期肠内营养优势,讲解成功病例,增强对治疗的信心。最后,在肠内营养治疗期间加强巡视次数,解决患者出现的问题,提高患者安全性。
3.2 体位护理:术后低枕平卧位6 h,如清醒,则每两小时左右交替侧位2 h,术后1 d嘱咐患者半坐卧位,输注营养液时改头高30~45℃卧位,输注完成后维持30~60 min,预防食物反流、误吸、呛咳和喂养管脱出。
3.3 喂养管护理:原则上选择柔软易弯、刺激性较小、耐酸耐腐蚀的喂养管,喂养管护理在保证肠内营养有效、安全实施具有重要的意义,且有效的喂养管护理有助于预防和早期发现喂养管脱出、移位等并发症发生,保证喂养管畅通。具体护理措施如下:①妥善固定导管;②肠内营养液输注前需采用注射器回抽,见黄色液体后方可输注,以确保鼻肠管在空肠内。并采用温开水20~30 ml冲洗鼻肠管,输注期间采用百普力可温开水冲管(每8 h一次)或能全力冲管(每4~6 h一次),输注管每24h更换一次;③喂养管堵塞时,查清并排除喂养管道自身原因后采用注射器向外抽取内容物,如未见液体抽出,则采用70℃温热水10~20 ml正压冲管,畅通后采用温开水50 ml冲管,若不畅通则采用5%碳酸氢钠反复低压冲管。
3.4 输注护理:前期肠内营养采用20~30 ml/h速度输注,逐渐改变输注速度至10~25 ml/(12~24)h,最快输注速度应控制于100~125/h;输注量应由500 ml逐渐增加至1 500 ml,采用输液泵严格控制输注速度。输注期间严密注意腹痛腹胀、恶心、呕吐等胃肠道不适症状。如腹腔引流液见营养液颜色相一致液体流出,则高度怀疑吻合口瘘发生,应立即停止输注并告知医生,采取进一步的处理。营养液输注温度应控制于37~40℃,避免过冷营养液导致胃肠道并发症发生,建议采用注管加温器于输注管距口腔近端,每八小时移动位置,避免长期放置同一位置导致输注管变形,以影响输注速度。
肠内营养治疗结合有效的心理、体位、喂养管和输注护理干预有助于改善肠道功能功能,降低并发症发生,改善护理质量,提高护理满意度[8]。因此,胃癌根治术患者早期肠内营养安全可行的,具有促进肠道功能恢复,降低并发症发生,同时有效护理干预措施有助于改善护理质量,提高护理满意度。
[1] 徐国萍.肠内营养的护理在胃癌根治术后的应用[J].中国实用医药,2009,4(23):180
[2] 宋瑞梅,钱火红,高 青,等.早期经鼻肠管行肠内营养对胃癌根治术患者快速康复的影响[J].中华现代护理杂志,2010,16(13):1557.
[3] 祝志慧.临床护理路径在胃癌根治术肠内营养指导中的应用[J].安徽医学,2010,31(11):1359.
[4] 史亚丽,李彦平,吴爱须,等.持续质量改进在胃癌根治术后患者肠内营养护理管理中的应用[J].护理研究,2014,28(10):1199.
[5] 刘雪芹.胃癌根治术后患者早期行肠内营养的效果观察[J].全科护理,2011,9(19):1729.
[6] 江细民.围手术期肠内营养与肠外营养在胃癌根治术术后治疗中的应用研究[J].中外医学研究,2014,(14):31.
[7] 周飞燕,许 勤,陈 丽,等.胃癌术后患者早期肠内营养达标状况及其影响因素研究[J].护理学杂志,2012,27(6):76.
[8] 翟巧玲,仇风铭.胃癌根治术早期实施肠内营养患者的护理[J].山东医药,2008,48(3):42.
