小婴儿室间隔完整性膜性肺动脉闭锁外科镶嵌治疗
2014-03-02王智琪莫绪明孙剑彭卫戚继荣左维嵩陈俊束亚琴
王智琪,莫绪明,孙剑,彭卫,戚继荣,左维嵩,陈俊,束亚琴
小婴儿室间隔完整性膜性肺动脉闭锁外科镶嵌治疗
王智琪,莫绪明,孙剑,彭卫,戚继荣,左维嵩,陈俊,束亚琴
目的:总结小婴儿室间隔完整性膜性肺动脉闭锁外科镶嵌治疗经验。
室间隔完整性膜性肺动脉闭锁;镶嵌治疗;球囊扩张
(Chinese Circulation Journal, 2014, 29: 55.)
室间隔完整性膜性肺动脉闭锁(PA/IVS)是一种少见的新生儿紫绀型先天性心脏病(先心病),发病率占全部先心病的1%~3%[1]。外科手术一直是PA/ IVS的传统治疗方式,但死亡率较高[2]。近年来,随着影像学及内科导管治疗的发展,内外科相结合的镶嵌治疗模式逐步在PA/IVS的治疗中凸显优势。
1 临床资料
研究对象:纳入2009-09至2013-05在我院实施外科镶嵌治疗的Ⅰ型PA/IVS(入组病例经超声心动图证实为Ⅰ型PA/IVS,排除Ⅱ、Ⅲ型)患儿47例,其中男性 31例,女性 16例。年龄3 h~6个月,平均年龄(45±6.5)d,体重2.15~6 kg,平均体重(4.23±2.7)kg。患儿均存在不同程度的气急、气促,口周皮肤发绀。查体:双肺听诊呼吸音粗,未闻及明显的干湿啰音,心音有力,心前区可闻及Ⅱ~Ⅲ/6级心脏杂音。经皮血氧饱和度为52%~72%,红细胞压积35.6%~47%,血红蛋白137~162 g/L,X线胸片示所有患儿心胸比率均>50%。术前所有患儿均经超声心动图检查提示室间隔完整型肺动脉闭锁,闭锁为膜状,肺动脉发育良好或尚可,均有房间隔缺损(或卵圆孔未闭)和三尖瓣大量反流。
47例患儿中,42例合并动脉导管未闭、10例合并三尖瓣发育不良,3例存在冠状窦隙开放,但无明显冠状循环右心室依赖。13例患儿行64排计算机断层摄影术(CT)检查。全组患儿三尖瓣Z值-2~+3,右心室发育尚可(超声心动图可见流入道、小梁部、流出道)。
手术方法:全组患儿均采用镶嵌治疗。患儿经鼻行气管插管,复合静脉全麻,取仰卧位,常规消毒、铺巾,术前经食管超声心动图探查证实肺动脉瓣呈膜性闭锁,取胸骨正中切口进胸。纵劈胸骨,打开心包,暴露右心室流出道,给予肝素,经右心室表面相对少血管区缝4~0 prolene滑线荷包,同时置入穿刺针,在经食管超声引导下套管针经皮穿过闭锁的肺动脉瓣,置入导丝在导引钢丝引导下置入球囊、导管注入生理盐水行球囊扩张(新生儿置入穿刺球囊取12 mm,1~6个月患儿置入穿刺球囊取15 mm)。通常反复扩张2~4次,退出球囊,扩张后经食管超声检查瓣口直径,测跨瓣压差、经皮血氧饱和度。然后再取不同穿刺点再次穿刺置入一球囊,再次扩张2~4次,退出导管后右心室表面荷包缝线结扎。置纵隔引流管一根。手术后患儿带气管插管入住心脏外科重症监护室(CICU)。均保留动脉导管开放,同时行延迟关胸12例,Blalock-Taussig分流手术(B-T分流)2例,动脉导管支架置入术1例。
观察指标:术前超声心动图检查肺动脉瓣、三尖瓣、动脉导管、房间隔完整性及右心室流出道血流情况,记录患儿术前、术后的经皮血氧饱和度、携带呼吸机时间、血气分析、监护室滞留时间,术中、术后复查超声心动图观察肺动脉瓣直径、肺动脉瓣跨瓣压的基本变化及远期随访结果。
2 结果
本组患儿术中无死亡,术中经食管超声心动图提示存在明显血流通过肺动脉瓣(图1)。术后经皮血氧饱和度较术前明显改善,在CICU期间,多数患儿术后1~3 h开始出现经皮血氧饱和度降低,术后因进入水肿期,血氧饱和度略有下降,逐渐降低至85%左右(图2)。本组患儿术后肺动脉瓣跨瓣压差有一定的波动(图3)。术后肺动脉瓣口直径较术中略有缩小,约缩小1~2 mm(图4)。多数患儿术后早期血压表现为容量依赖,携带呼吸机平均时间(3.2±0.4)d,监护室平均滞留时间(16.3±0.5)d。1例术后1周因动脉导管直径渐缩小,持续低氧血症,行经右心室动脉导管支架植入术。本组5例(10.64%)患儿在住院期间死亡,包括右心功能不全2例,低氧不能脱离呼吸机继发多脏器功能衰竭2例,重度感染1例。术后1周、1个月、3个月、6个月、>1年随访,均常规门诊复诊,其后1~2年复诊一次,42例存活患儿均存在轻中度肺动脉瓣狭窄,已有5例行再手术干预:4例行心右心室流出道补片扩大及三尖瓣成形术,1例行二次球囊扩张术,其中2例术后死亡。
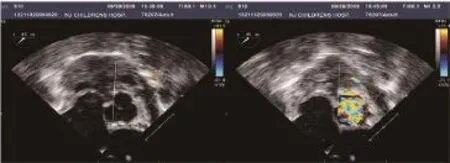
图1 经食管超声心动图结果
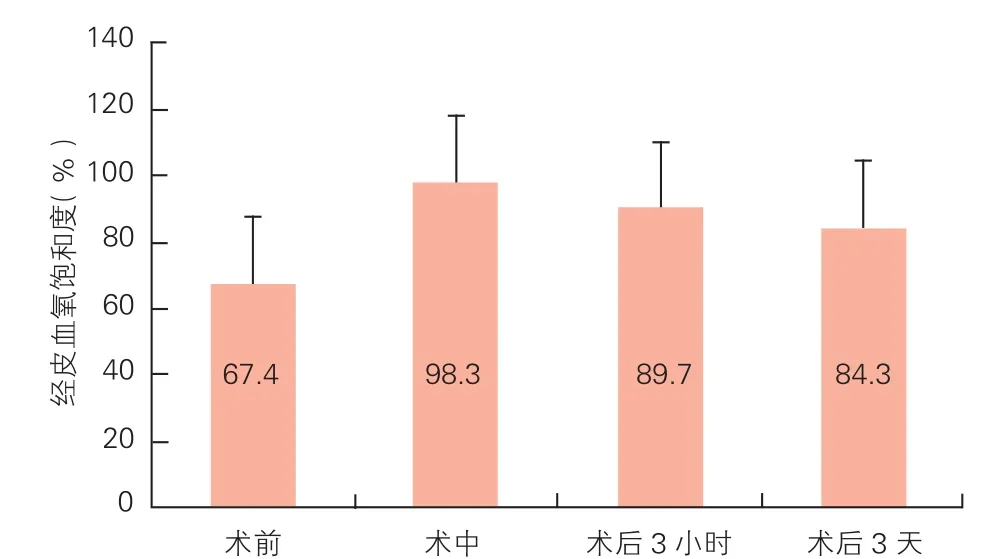
图2 经皮血氧饱和度变化

图3 术后肺动脉瓣跨瓣压差变化

图4 肺动脉瓣口直径变化
3 讨论
PA/IVS由Hunter于1780年首先报道[3],自然预后极差,不及时手术,约50%出生后2周内死亡,85%在6个月内死亡[4]。因此该病一经诊断应尽早手术。改善缺氧、增加肺血流量、促进右心室及肺动脉发育是早期治疗的首要目的[5]。Giglia等[6]提出右心室流出道梗阻及右心室高压解除后右心室生长潜能大,即使术前严重发育不良的右心室术后也可生长,建议早期建立右心室-肺动脉连续前向血流,促使右心室及三尖瓣发育。张瑛等[7]认为,经右心室肺动脉瓣球囊成形术对无明确右心室流出道狭窄的患儿作为初期治疗方案,可提高生存率,降低并发症,为二期手术创造条件。
PA/IVS依据右心发育情况可分三型:① 1型右心室输入部、小梁化部和漏斗部3个部分均存在,一定程度发育不良;② 2型仅有输入部、漏斗部,小梁化部闭塞;③ 3型仅有输入部,余两部未发育[8,9]。
Hanley等[10]认为三尖瓣直径与右心室腔大小呈正相关,三尖瓣口的大小(用Z值表示)与手术方式及预后有一定相关性,一般Z值小于-4基本上不具备双心室纠治可能。本组病例均为1型,Z值-2~+3,无明显冠状动脉右心室依赖。
随着超声技术进步,PA/IVS早期诊出率增加。部分患儿在新生儿期即手术治疗。外科镶嵌治疗避免了新生儿期的体外循环,大大减轻神经系统并发症,手术创伤小,缩短了监护室滞留时间,且该术式不使用造影剂,对导管、球囊的使用不受血管和体重的限制,操作距离短,可避免血管穿孔、乳头肌、腱索损伤,准确率高。开胸操作可在右心室撕裂等严重手术并发症时第一时间建立体外循环,修补裂口,安全性较高[11]。
PA/IVS是动脉导管依赖性疾病,若动脉导管再收缩或功能性关闭,将造成肺血不足,出现严重的低氧血症、代谢性酸中毒甚至死亡。本组病例术后早期经皮氧饱和度逐渐降低,考虑主要原因为右心室、肺组织水肿,氧交换减少,吸氧后动脉导管缩小,甚至闭合。术后保持动脉导管通畅,是提高生存率的重要条件。近年来有文献报道通过动脉导管支架置入术保持动脉导管开放以增加肺血流取得了较满意疗效[12,13]。本组1例患儿因动脉导管关闭导致术后严重低氧血症,二次开胸经右室流出道穿刺,在经食管超声及造影引导下于动脉导管内放置直径4 mm,长12 mm的冠状动脉支架,低氧症状迅速改善。术后肝素抗凝,二周后复查超声心动图提示支架通畅。
患儿球囊扩张术后因组织生长、黏连、疤痕等原因,肺动脉瓣会出现不同程度缩小,形成轻中度肺动脉瓣狭窄。我们认为扩张术后早期适度的肺动脉瓣狭窄可避免肺血增多、肺出血等并发症。但术后中重度肺动脉瓣狭窄的病例,如有严重低氧或严重右心功能不全,可视具体情况行B-T分流、动脉导管支架置入、二次球囊扩张或右心室流出道补片扩大术等。
PA/IVS球囊扩张系右室减压术式,如存在明确冠状动脉右心室依赖,该术式会造成冠状动脉缺血的严重后果,为手术禁忌。此类患儿仅能行增加肺血的姑息术式。综合本组研究结果,部分病例预后不良考虑与新生儿、低体重、术前缺氧时间长、右心发育不全、术后动脉导管关闭及感染等因素有关。
Li等[14]对PA/IVS提出治疗策略:<1个月者均行动脉导管结扎+球囊扩张+B-T分流术;>1个月者多数行动脉导管结扎+球囊扩张,其中严重低氧血症者加行B-T分流术;右室发育不良者选择双向格林。本中心发现新生儿B-T分流手术难度较大,因新生儿凝血机制不健全及术后抗凝治疗,吻合口易出血,部分处于高凝状态的患儿则易出现栓塞,二次手术时局部会形成黏连。我们的治疗策略:不做B-T分流保留动脉导管,动态观察动脉导管缩窄或闭合情况,如出现动脉导管明显缩窄、严重低氧血症者行动脉导管支架置入术。已有文献报道了动脉导管支架对于导管依赖性先心病的疗效[12,13,15]。
本研究结果提示外科镶嵌治疗PA/IVS具有创伤小、准确率高、易操作等优势,是一种可行、有效、安全的手术方式。由于尚无远期随访资料,远期临床疗效仍需进一步随访观察,但预计将来随着可吸收材料的应用、瓣膜镶嵌技术的开展将会逐步避免该疾病的二期手术。本组为回顾性小样本研究,对于镶嵌治疗的指征,是否需要同时行B-T分流或动脉导管支架置入术,术后单、双心室修补入选标准还需要更大样本的研究和随访。
[1] Subramanian S, Wagner H, Teshai G, et al. Pulmonary atresia with intact ventricular septum. Ann Clin Inf, 1972, 13: 225-229.
[2] Moulton AL, Bowman FO, Edie RN, et al. Pulmonary atresia with intact ventricular septum. J Thorac Cardiovasc Surg, 1979, 78: 527-536.
[3] 刘延玲, 熊鉴然. 临床超声心动图学. 北京科学出版社, 2001. 472-474.
[4] Miyamoto T, Nobuhiro N, Kagami M, et al. Cavopulmonary connection after repair of no confluent pulmonary atresia and total anomalous pulmonary venous connection. Thorac Cardiovasc Surg, 2003, 125: 731-733.
[5] 刘迎龙, 于存涛. 婴幼儿期心室间隔完整型肺动脉闭锁的外科治疗. 中国循环杂志, 1997, 12: 165-167.
[6] Giglia TM, Jenkins KJ, Matitiau A, et al. Influence of right heart size on outcome in pulmonary atresia with intact ventricular septum. Circulation, 2003, 88: 2248-2256.
[7] 张瑛, 胡盛寿.治疗先天性重症孤立性右心室流出道梗阻11年的临床经验.中国循环杂志,2011, 6: 216-219.
[8] Bull C, De Leval MR, Mercanti C, et al. Pulmonary atresia and intact ventricular septum: A revised classification. Circulation, 1982, 66: 266-272.
[9] Mi YP, Chau AK, Chiu CS, et al. Evolution of the management approach for pulmonary atresia with intact ventricular septum. Heart, 2005, 91: 657-663.
[10] Hanley FL, Sade RM, Blackstone EH, et al. Outcomes in neonatal pulmonary atresia with intact ventricular septum: A multiinstitional study. Thorac Cardiovasc Surg, 1993, 105: 406-427.
[11] 刘锦纷.先天性心脏病镶嵌治疗的若干问题. 中华外科杂志, 2007, 45: 798-800.
[12] Udink Ten Cate FE, Sreeram N, Hamza H, et al. Stenting the arterial duct in neonates and infants with congenital heart disease and ductdependent pulmonary blood flow: A multicenter experience of an evolving therapy over 18 years. Catheter Cardiovasc Interv, 2013, 82: e233-243.
[13] 徐玮泽, 夏呈森, 张泽伟, 等. 动脉导管内支架置入术治疗新生儿室间隔完整型肺动脉闭锁的疗效. 中华心血管病杂志, 2011, 39: 621-624.
[14] Li S, Chen W, Zhang Y, et al. Hybrid therapy for pulmonary atresia with intact ventricular septum. Ann Thorac Surg, 2011, 91: 1467-1471.
[15] McMullan DM, Permut LC, Jones TK, et al. Modified Blalock-Taussig shunt versus ductal stenting for palliation of cardiac lesions with inadequate pulmonary blood flow. J Thorac Cardiovasc Surg. 2014, 147: 397-403.
Hybrid Therapy for Treating the Infants of Membranous Pulmonary Atresia With Intact Ventricular Septum
WANG Zhi-qi, MO Xu-ming, SUN Jian, PENG Wei, QI Ji-rong, ZUO Wei-song, CHEN Jun, SHU Ya-qin.
Department of Cardiothoracic Surgery, Nanjing Children’s Hospital of Nanjing Medical University, Nanjing (210008), Jiangsu, China
MO Xu-ming, Email: mohsuming15@sina.com
Objective: To summarize the clinical experience of hybrid therapy for treating the infants of membranous pulmonary atresia with intact ventricular septum (PA/IVS).Methods: A total of 47 PA/IVS infants (from 3 hours to 6 months) received hybrid therapy in our hospital from 2009-09 to 2013-05 were summarized. The treatment was conducted by thoracotomy, the trocar was guided by transesophageal echocardiography through pulmonary valve atresia for balloon expansion. The trans-cutaneous oxygen saturation, pulmonary trans -valvular pressure were recorded at pre-, during- and post-operation in all patients.Results: There was no operative death. The post operative oxygen saturation improved signif i cantly as 67.4%→98.3%→84.3%, while the oxygen saturation began to decrease at 1-3h after the operation. The post operative pulmonary trans valvular pressure had certain fl uctuation as 31.2 mmHg→36.8 mmHg→41.2mmHg, and the area of post operative pulmonary valve was slightly narrowed by 1-2mm than it was during the operation. Most children had early post operative blood pressure capacity dependent, the average time for carrying ventilator was at (3.2±0.4) days and the average CCU stay was at (6.3±0.5) days. There were 5 (10.64%) in-hospital death including 2 patients of right cardiac insufficiency, 2 hypoxemia causedsecondary multi-organ failure and 1 severe infection. For follow-up study, 42 survived patients were with mild to moderate pulmonary stenosis, 5 of them received re-operation, 4 received right ventricular outflow tract patch enlargement and tricuspid valvuloplasty, 1 had re-balloon dilatation, 1 had ductusarteriosus stent implantation for persistent hypoxemia and 2 post operative death.Conclusion: Hybrid procedure has the advantage in treating PA/IVS infants for its high accuracy, less trauma, easy to operate and good short term result. The long term eff i cacy should be further observed.
Membranous pulmonary atresia with intact ventricular septum; Hybrid therapy; Balloon dilatation
2013-09-17)
(助理编辑:许菁 )
210008 江苏省南京市,南京医科大学附属南京儿童医院 心胸外科
王智琪 主治医师 硕士 主要从事小儿心脏病学研究 Email:15951798300@163.com 通讯作者:莫绪明 Email:mohsuming15@sina.com
R54
A
1000-3614(2014)01-0055-04
10.3969/j.issn.1000-3614.2014.01.015
方法:纳入2009-09至2013-05在我院实施外科镶嵌治疗的Ⅰ型室间隔完整性膜性肺动脉闭锁(PA/IVS)患儿47例,年龄为3 h~6个月。所有患儿均正中开胸,在食管超声引导下用套管针于右心室流出道距肺动脉瓣约2 cm处进行穿刺并穿过闭锁的肺动脉瓣,置入导丝,在导丝引导下置入球囊、导管,注水扩张。记录术前、术中、术后经皮血氧饱和度、肺动脉瓣跨瓣压差、肺动脉瓣口直径、监护室滞留时间、再手术治疗等指标。
结果:本组患儿术中无死亡,术后经皮血氧饱和度较术前明显改善(67.4%→98.3%→84.3%),但多数患儿术后1~3 h开始出现血氧饱和度降低,术后肺动脉瓣跨瓣压差有一定的波动(31.2 mmHg→36.8 mmHg→41.2 mmHg),术后肺动脉瓣口直径较术中略有缩小,约缩小1~2 mm。多数患儿术后早期血压表现为容量依赖性,携带呼吸机平均时间(3.2±0.4)d,监护室平均滞留时间(6.3±0.5)d。5例(10.64%)患儿在住院期间死亡,包括右心功能不全2例,因低氧不能脱离呼吸机继发多脏器功能衰竭2例,重度感染1例。术后随访,42例存活患儿均存在轻中度肺动脉瓣狭窄,已有5例患儿接受再手术治疗,4例患儿行右心室流出道补片扩大及三尖瓣成形术,1例患儿行二次球囊扩张术,其中有2例患儿术后死亡,1例患儿在术后1周因动脉导管直径渐缩小,持续低氧血症,行经右心室动脉导管支架植入术。
结论:外科镶嵌治疗室间隔完整性膜性肺动脉闭锁具有创伤小、准确率高、易操作等优势,近期疗效良好,远期临床疗效仍需进一步随访观察。
