阴道镜定位下宫颈活检1624例结果分析
2012-10-15陈凤兰
陈凤兰,谭 毅
近年来,宫颈癌的发病率呈上升趋势[1],目前大量的研究与实践结果表明,严重危害妇女健康的宫颈癌是惟一一种经过医学干预能使发病率和死亡率下降的人类恶性肿瘤,预防和控制宫颈癌的关键是早期诊断和治疗癌前病变——宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN),阻断其进展到宫颈癌的潜在危险,因此合理而有效的筛查方案能够降低宫颈癌的发病率。早期诊断宫颈疾病对宫颈癌的防治意义重大。本文分析宫颈疾病患者行阴道镜检查和阴道镜下定位活检资料,以探讨阴道镜下定位活检在宫颈疾病诊断中的应用价值。
1 资料与方法
1.1 资料 选自2010年7月~2011年1月期间来我院门诊行阴道镜检查患者2 313例,其中1 624例在阴道镜定位下取宫颈活检。临床主要以白带增多夹血丝、接触性出血、腰痛伴下腹坠胀、阴道不规则流血和外阴瘙痒等为主要症状。
1.2 阴道镜检查适应证 (1)有接触性出血[2],肉眼观察宫颈无明显病变者。(2)宫颈液基细胞学检查(thinprep cytology test,TCT)提示上皮细胞异常或持续阴道分泌物异常。(3)肉眼观察可疑癌变、行可疑病灶的指导性活检。(4)真性糜烂、尖锐湿疣的诊断。(5)慢性宫颈炎长期治疗无效以排除有无癌变者。(6)阴道腺病、阴道恶性肿瘤的诊断。(7)宫颈良性疾病物理治疗前排除癌变。(8)妇科普查或健康体检。
1.3 阴道镜诊断标准 按2002年6月9日~13日在西班牙巴塞罗那召开第11届宫颈病理和阴道镜国际联盟会议制定的统一标准,并结合了1990年第七次世界宫颈癌病理及阴道镜会议制定的统一标准,对异常转化区采用RCI评分法。即根据边界、颜色、血管、碘试验四项阴道镜图像特征,每项得0分、1分、2分。阴道镜图像越复杂提示病变越严重。综合分析并在病变最严重的部位评分。RCI评分0分为正常或慢性宫颈炎,1、2分宫颈上皮内瘤样病变为CINI级,3、4分为CINII级,5、6分为CINⅢ级。凡评分1分以上者在可疑病变区取组织活检送病理检查。
1.4 方法 应用金科威公司生产的SCL-2000B电子阴道镜,检查前24 h内不宜妇科检查、子宫颈涂片、宫颈治疗、活检及性交。有急性炎症者应先治疗炎症后再行阴道镜检查。最理想的检查期间是月经周期第8~12天,以免子宫颈黏液防碍视野。患者取膀胱截石位,充分暴露宫颈,棉签擦去宫颈表面及阴道内的分泌物后作初步观察,再以5%醋酸溶液涂于宫颈表面30~60 s后观察颗粒状上皮及转化区的颜色、形态及血管变化。系统观察宫颈有无糜烂、出血、白斑、赘生物以及表面血管有无异常。最后涂以复方碘液,在可疑病变部位或碘试验阴性区取活检送病理检查。动作要轻柔,避免损伤宫颈造成出血影响观察。
2 结果
2.1 阴道镜检查 阴道镜检查2 313例,诊断为慢性宫颈炎652例,宫颈炎症912例,CINI:660例,CINⅡ:29例,CINⅢ:4例,宫颈癌5例,宫颈尖锐湿疣14例、正常宫颈37例。
2.2 病理诊断 阴道镜诊断为慢性宫颈炎652例,正常宫颈37例,共689例,其余1 624例均在阴道镜下行定位活检,病理诊断结果发现:宫颈炎症882例,CINI:614例,CINⅡ:24例,CINⅢ:3例,宫颈癌5例,宫颈尖锐湿疣14例。
2.3 病理诊断与阴道镜诊断结果比较 见表1。
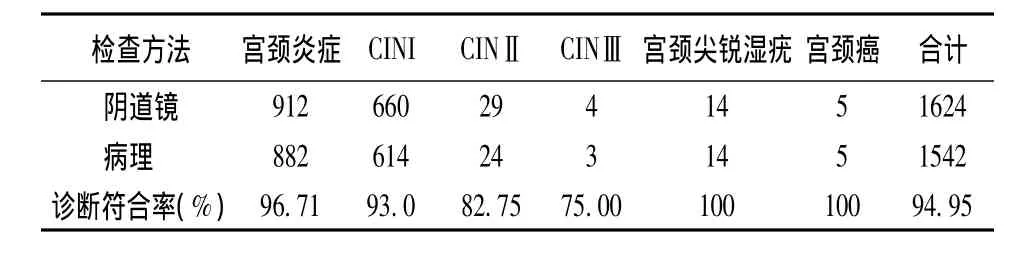
表1 患者病理诊断与阴道镜诊断结果比较
3 讨论
子宫颈癌是全球妇女中仅次于乳腺癌的恶性肿瘤。子宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)是与宫颈癌密切相关的一组癌前病变,它反映宫颈癌发生发展中的连续过程。CIN形成后继续发展[3],突破上皮下基膜浸润间质,形成宫颈浸润癌。宫颈转化区上皮化生过度活跃,并在致癌因素作用下也可形成宫颈浸润癌。随着CIN发病率的逐年增加和宫颈癌患者的年轻化趋势,对 CIN的诊断及治疗引起广泛的重视。积极预防和治疗CIN对于降低宫颈癌发病率有着至关重要的意义。
临床常用液基薄层细胞学检查(thinprep cytology test,TCT)、阴道镜检查、宫颈活组织检查和HPV-DNA检测四种方法。细胞学能对疾病的性质做出较为准确的判断,但不能确定病变部位,而阴道镜恰恰弥补了这个缺点,它能提供准确的活检部位,从而大大减少了活检的盲目性,提高了活检的阳性检出率。
本文宫颈癌的高发年龄分别为41~75岁、31~40岁,而大部分CINI病变集中在21~30岁和31~40岁的年龄阶段,这正体现了宫颈癌的发生发展是一个渐进的过程。由癌前病变发展成癌大约需5~15年时间,使干预和治疗成为可能,关键在于早期发现。
阴道镜是国内外学者公认的辅助诊断CIN的重要方法,是应用电子阴道镜将子宫颈病灶放大10~40倍,其观察的重点部位为宫颈鳞柱上皮交界处的转化区。该区域是宫颈癌前病变及慢性宫颈炎早期病变的好发区,在阴道镜放大下可看到宫颈表层的微细变化,在强光源照明下直接观察子宫颈和下生殖病变部位的上皮及血管形态,通过高倍放大的图像对病灶细微结构进行观察,发现肉眼难以发现的异常上皮、血管和可疑的病变区。在发现异常图像显示部位,即RCI评分1分以上的可疑部位行活检,避免盲目地对宫颈进行创伤性的多点活检,既减少损伤,又提高阳性率检出。其主要依据是异常阴道镜图像[4],包括血管异常(点状血管、镶嵌、异型血管),醋酸白色上皮、白斑,腺体开口。由于一般炎症及HPV感染,也可产生阴道镜异常图像,特别是白色上皮、镶嵌、腺体开口等从炎症到不同程度的瘤样病变,甚至宫颈癌均有此表现,极难掌握病变程度。本资料中有2例宫颈中分化鳞癌在阴道镜下的表现就为白色上皮及镶嵌。由表1可知,阴道镜拟诊无漏诊现象,但拟诊CINⅡ和CINⅢ的误诊率较高(分别为17.25%和25.00%)。故一般认为阴道镜诊断CIN的敏感度高而特异性低,容易“过度”诊断宫颈的CIN病变,即漏诊率较小而误诊率较大。因此单独的阴道镜检查诊断CIN的准确性尚不够理想,镜下活检为确诊的重要手段。常规的宫颈活检是四点活检(3点、6点、9点、12点),容易造成漏诊,阴道镜下活检则能弥补这种缺陷。
宫颈糜烂与宫颈癌在外观上难以鉴别,在临床中宫颈糜烂程度重者更能引起多数医生的重视,宫颈光滑及宫颈轻度糜烂患者易被忽视宫颈癌的筛查。然而在临床工作中,有不少经病理检查确诊有CIN病变而宫颈表面光滑者,因此不能以宫颈糜烂程度来作为宫颈癌筛查的条件。阴道镜检查也不能以宫颈糜烂程度为指征。对宫颈光滑或轻度糜烂而有异常临床症状患者不可忽视,本文24例CINⅡ患者中有4例肉眼观察宫颈光滑,在阴道镜下发现有醋酸白色上皮,于最明显处取宫颈活检,病理诊断证实为宫颈CINⅡ级。
有文献报道LEEP活检优于阴道镜下定位活检[5],但是LEEP术是由高频电波产生高热来完成各种切割止血手术[6],术后标本切缘碳化现象对病理诊断是否有影响存在争议。另外,对于育龄妇女,LEEP术是否影响生育是一个值得关注的问题,其潜在影响是宫颈黏膜的缺失造成宫颈管黏液分泌减少,导致精子从阴道进入子宫时受阻,切除大量宫颈组织使宫颈缺乏完整性,可导致晚期流产和早产率上升,大部分宫颈管切除,导致宫颈管狭窄而影响宫颈的扩张,造成难产。LEEP术术后还存在出血、感染等并发症,并发症的发生率为3% ~14.1%,同时也存在术后病理较术前降级的情况。
如刘丽萍,郭彩梅所述[7],电子阴道镜检查对患者无创伤、无痛苦,可多人共同观察图像,客观评价病变轻重,且可资料贮存,随时被调出、放大,便于动态监测、追踪宫颈病变的发生,发展与转归,是诊断早期宫颈癌和癌前期病变的可靠方法。阴道镜下定位活检降低了有创活检的盲目性,比单独阴道镜检查和细胞学检查准确性更高,并发症比LEEP术活检少,对宫颈疾病的筛查、诊断有重要价值,并能较准确地判断病变的严重程度和范围,为临床恰当合理地治疗提供了可靠依据。
[1]钱德英,岑坚敏,王 丁,等.高危型人乳头状瘤病毒DNA检测与细胞学联合检查对子宫颈癌前病变筛查的研究[J].中华妇产科杂志,2006,41(1):35-36.
[2]王冬梅,黄四新.阴道镜下定位活检在宫颈疾病诊断中的应用[J].内蒙古中医药,2010,29(10):100-102.
[3]乐 杰,主编.妇产科学[M].第7版.北京:人民卫生出版社,2008:263.
[4]蔺香云,于秀荣,付爱峰,等.阴道镜检查对宫颈病变筛查的价值[J].实用医技杂志,2010,17(5):476-477.
[5]罗春芳,张 纯,王 晖,等.阴道镜图像、阴道镜直视下活检和LEEP对宫颈上皮内瘤变诊断价值的比较[J].实用妇产科杂志,2009,25(9):538.
[6]章文华,主编.子宫颈病变的诊治要点[M].北京:人民卫生出版社,2006:105-107.
[7]刘丽萍,郭彩梅.阴道镜检查宫颈疾病2982例临床分析[J].实用医学杂志,2008,24(7):1204.
