麻醉深度指导下环泊酚复合纳布啡用于宫腔镜手术的效果观察
2024-03-13班征虎梁小女孙建宏
班征虎 梁小女 孙建宏 金 颖
扬州大学附属医院麻醉科,江苏省扬州市 225012
宫腔镜手术虽然属于微创诊疗技术,但在扩张宫颈、宫腔操作时仍有明显疼痛,需要在麻醉下进行。选择恰当的镇痛镇静药物,优化宫腔镜手术的麻醉方案一直是麻醉医生关注的问题。目前推荐的麻醉方式为监测下的麻醉管理或全身麻醉。丙泊酚联合短效阿片类药物是常用的麻醉方案,但需警惕术中呼吸抑制的发生情况。环泊酚属于新型GABAA受体激动剂,与GABAA受体的亲和力强,大约是丙泊酚的5倍[1],目前已被推荐用于各类检查术的镇静及麻醉。但目前环泊酚复合阿片类镇痛药物的研究较少,Ⅳ期研究数据较为缺乏,因此,本研究旨在观察环泊酚复合纳布啡在宫腔镜手术中的麻醉效果,为临床宫腔镜麻醉用药提供参考。
1 资料与方法
1.1 一般资料 选取2023年1—5月在本院择期行宫腔镜手术的患者84例作为观察对象。入选标准:符合美国麻醉医师协会(ASA)分级Ⅰ~Ⅱ级标准,年龄20~60岁,体重50~70kg;符合宫腔镜手术适应证者。排除标准:拒绝参加本研究者,对本次实验药物有过敏史者,妊娠期或哺乳期,术前合并严重心肺肝肾功能障碍者,血压控制不佳[入手术室收缩压≥160mmHg(1mmHg=0.133kPa)或≤90mmHg],长期服用镇痛、镇静药物及酗酒者,被判定为呼吸道管理困难者,既往有神经精神病史者,各种原因无法沟通交流者。根据随机数字表法将入选的患者随机分为对照组和实验组,每组42例。对照组年龄27~59(50.7±4.7)岁;体重指数(23.3±1.8)kg/m2;ASA分级:Ⅰ级24例,Ⅱ级18例;疾病类型:子宫内膜息肉20例,宫腔粘连9例,子宫黏膜下肌瘤8例,子宫纵隔5例。实验组年龄28~59(50.7±5.8)岁;体重指数(23.0±1.8)kg/m2;ASA分级:Ⅰ级29例,Ⅱ级13例;疾病类型:子宫内膜息肉22例,宫腔粘连8例,子宫黏膜下肌瘤8例,子宫纵隔4例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经我院伦理委员会批准[伦理号:2023-YKL01-(课15)],中国临床试注册中心注册(注册号:ChiCTR2300068195),入组患者均签署知情同意书。
1.2 麻醉方法 两组患者均禁食禁饮8h,无术前用药。入室后开放外周静脉通路,连接多功能监护仪,监测HR、ECG、SPO2和MAP,并采用脑电双频指数(型号规格:ConView YY-106,注册证编号:国械注准20203070242)持续监测BIS。患者取截石位,鼻导管吸氧,氧流量3L/min。麻醉方案:各组均先静脉注射盐酸纳布啡注射液(扬子江药业集团江苏紫龙药业有限责任公司,批准文号:国药准字H20213459,规格:1ml∶10mg)0.15mg/kg;5min后,对照组静注丙泊酚中/长链脂肪乳注射液(辽宁海思科制药有限公司,批准文号:国药准字H20213723,规格为每支20ml∶0.2g)2mg/kg,实验组静注环泊酚注射液(辽宁海思科制药有限公司,批准文号:国药准字H20200013,规格为每支20ml∶50mg)0.4mg/kg,注射时间均为30s。同时,由另外一名麻醉医生评估患者镇静状态并记录相关信息,患者及观察者均不知情用药方案。镇静评分采用改良警觉/镇静观察评分量表(Modified Observer’s Assessment of Alertness/Sedation Scale,MOAA/s)评估(见表1),若MOAA/s分值≤1分,则开始手术;若MOAA/s分值≥2分,则对照组追加丙泊酚中/长链脂肪乳1mg/kg,实验组追加环泊酚0.2mg/kg,直至MOAA/s分值≤1分后开始手术。对照组术中泵注丙泊酚中/长链脂肪乳维持麻醉,实验组泵注环泊酚维持麻醉,并根据BIS值和患者情况调整丙泊酚与环泊酚泵注速度,维持BIS值在50~60。当妇科医师退出宫腔镜器械时停止输注麻醉药品。术中若心率<50次/min时,静注阿托品0.5mg;若血压≥180/100mmHg,则静注乌拉地尔10mg,若效果不佳,则重复用药;若NIBP下降幅度超过基础值的20%,静脉注射麻黄碱6mg或去氧肾上腺素40μg;若SPO2<90%,麻醉医生予以手托下颌,严重时面罩加压通气改善氧合。

表1 改良警觉/镇静评分量表(MOAA/s)
1.3 观察指标 (1)麻醉相关指标:睫毛反射消失时间(静注丙泊酚或环泊酚开始到睫毛反射消失的时间)、手术等待时间(静注丙泊酚或环泊酚开始到手术开始时间)、手术持续时间、苏醒时间(停止泵注麻醉药物到患者呼之睁眼的时间)及定向力恢复时间(停止泵注麻醉药物到患者可准确回答简要问题的时间)。(2)记录麻醉前(T0)、给药3min后(T1)、扩宫时(T2)、刮宫时(T3)、术毕(T4)、术后30min(T5)时患者MAP、HR情况。(3)安全性评价:记录患低氧血症、体动反应、低血压、心动过缓、头晕等不良反应发生情况;使用数字疼痛评分量表(NRS)评估患者注射痛,VAS评分≥3分即定义注射痛明显。

2 结果
2.1 麻醉相关指标 两组患者均成功完成手术,两组睫毛反射消失时间、手术等待时间、手术持续时间、苏醒时间及定向力恢复时间比较差异均无统计学意义(P>0.05)。见表2。

表2 两组患者苏醒时间及定向力恢复时间比较
2.2 血流动力学 与T0比较,两组T1、T2时MAP下降,HR减慢,差异有统计学意义(P<0.05)。与对照组相比,实验组在T1、T2时MAP、HR下降幅度较小,差异有统计学意义(P<0.05)。见表3。

表3 两组患者各时间点血流动力学比较
2.3 安全性评价 实验组低氧血症发生率(11.9%)显著低于对照组(45.2%),差异有统计学意义(P<0.05)。对照组用药后发生注射痛11例(26.2%),而实验组未出现明显注射痛,两组差异有统计学意义(P<0.05)。两组术中体动反应、低血压、心动过缓及头晕的发生率比较无明显差异(P>0.05)。两组均未出现术中高血压、心动过速及恶心呕吐。见表4。
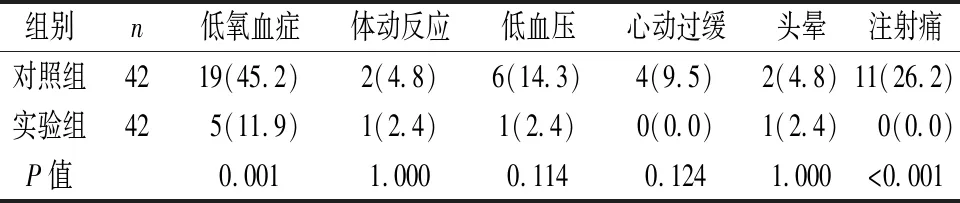
表4 两组患者不良反应发生情况比较[n(%)]
3 讨论
宫腔镜手术具有创伤小、恢复快等优点,是诊断和治疗宫腔内疾病的常用技术。监测下的麻醉管理方案常用于此类手术,选择的镇静镇痛药物多具备起效快、作用时间短、对呼吸影响小的特性。纳布啡作为一种阿片类药物,对内脏痛具有较强的镇痛效果,常与丙泊酚联合应用于宫腔镜手术的麻醉管理,具有舒适度高、不良反应少等优点[2]。目前研究认为,纳布菲联合丙泊酚用于无痛宫腔镜检查的推荐剂量为0.15mg/kg[3],因此在本实验中,选用剂量为0.15mg/kg的纳布啡与丙泊酚或环泊酚配伍。目前,在宫腔镜手术中最常用使用的静脉麻醉药物为丙泊酚,但输注丙泊酚有一定的不良反应,其中最显著的就是气道阻塞和呼吸暂停[4],增加了术中气道管理的风险和难度。本实验中,在呼吸抑制所致的低氧血症发生率上,环泊酚展现出了更好的特性,实验组低氧血症的发生率明显低于对照组。本研究利用BIS指导术中镇静药物的使用量,避免了由于镇静药用药过量所导致的麻醉过深。因此,笔者认为在宫腔镜手术的麻醉管理中,环泊酚联合纳布啡较丙泊酚联合纳布啡对呼吸的抑制更为轻微,在麻醉管理中更为安全。
丙泊酚静注后易导致低血压,老年患者中低血压的发生率更高,其作用机制与丙泊酚直接抑制心肌收缩力、降低外周血管阻力有关,其中丙泊酚血药浓度是导致低血压的独立危险因素[5]。环泊酚对心血管系统的作用机制尚不明确,但研究认为环泊酚也可引起短暂性低血压[1]。本研究中两组患者麻醉诱导后均出现短暂低血压及心动过缓,但与对照组相比,实验组低血压与心动过缓发生程度较为轻微,血流动力学更为平稳。但在一项环泊酚用于老年无痛胃镜检查的实验中,与丙泊酚相比,环泊酚组低血压发生率较低,但心动过缓发生率无明显差异[6]。因此,关于环泊酚相关低血压的发生率及作用机制尚需更大样本量研究。
注射痛是丙泊酚的一项显著不良反应,注射痛会增加患者对手术的恐惧,极大降低患者舒适度医疗的体验感。在本实验中,环泊酚较丙泊酚发生注射痛的概率明显下降。对照组中部分患者出现了明显注射痛,但实验组中无患者出现注射痛,这与Luo Z等[7]所完成的环泊酚用于纤维支气管镜的三期临床试验得到的反馈相同。分析原因,血清中的游离丙泊酚是导致注射痛的主要原因[8],而环泊酚疏水性强,效价强度高,注射药物总量显著低于丙泊酚,这可能是其注射痛发生率低于显著丙泊酚的原因。
综上所述,环泊酚复合纳布啡用于宫腔镜手术其有效性与丙泊酚复合纳布啡相当,且术中低氧血症及注射痛的发生率更低,是一种较为安全的麻醉方式。
