不同红细胞输注量对早产儿支气管肺发育不良患儿的治疗效果
2024-02-27黄惠敏


基金项目:海南省医药卫生科研项目(编号:21A200463)
作者简介:黄惠敏,硕士研究生,副主任医生,研究方向:儿科相关疾病的诊疗。
【摘要】目的 探讨不同红细胞输注(RBCT)量对早产儿支气管肺发育不良患儿的治疗效果,为临床提供参考。方法 选取2018年1月至2020年12月海南医学院第一附属医院收治的60例早产儿支气管肺发育不良患儿进行回顾性分析。根据每次RBCT量的不同分为标准输血量(SBT)组(20例,每次10~15 mL/kg)和高输血量(HBT)组(40例,每次15.1~20 mL/kg)。比较两组患儿的住院情况、住院期间血气指标及并发症发生情况。结果 SBT组患儿的机械通气治疗时间、胃肠外营养时间及住院时间均短于HBT组,累计RBCT量、血红蛋白(Hb)升高幅度及血细胞比容(HCT)升高幅度均低于HBT组(均P<0.05)。两组患儿的累计RBCT次数比较,差异无统计学意义(P>0.05)。治疗后,两组患儿动脉血二氧化碳分压(PaCO2)水平低于治疗前,且SBT组低于HBT组(P<0.05);治疗后,两组患儿动脉血氧分压(PaO2)水平高于治疗前,且HBT组高于SBT组(P<0.05)。两组患儿住院期间的各项并发症发生率比较,差异均无统计学意义(均P>0.05)。结论 SBT可缩短早产儿支气管肺发育不良患儿的机械通气时间、胃肠外营养时间及住院时间,降低累计RBCT量,改善患儿的血气指标,但HBT对血气指标的改善效果优于SBT。
【关键词】红细胞输注;早产儿;支气管肺发育不良
【中图分类号】R725.6 【文献标识码】A 【文章编号】2096-2665.2024.01.0013.03
DOI:10.3969/j.issn.2096-2665.2024.01.005
支氣管肺发育不良为临床早产儿较为常见的肺部并发症之一,多因患儿的胎龄偏小和肺功能发育不完全所致,患儿肺功能受损情况严重,常伴有气流阻塞和肺血管疾病,进而影响患儿的正常发育和身心健康[1-2]。红细胞输注(RBCT)作为目前纠正患儿贫血的关键方式,可有效改善机体细胞的携氧能力与血容量,促进患儿生长发育[3]。但RBCT输注剂量较为宽泛且缺乏统一标准,在临床治疗过程中的应用剂量值得深究。基于此,本研究探讨不同RBCT量对早产儿支气管肺发育不良患儿的治疗效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2018年1月至2020年12月海南医学院第一附属医院收治的60例早产儿支气管肺发育不良患儿进行回顾性分析。根据每次RBCT量的不同分为标准输血量(SBT)组(20例)和高输血量(HBT)组(40例)。SBT组中男性患儿12例,女性患儿8例;分娩方式:剖宫产10例,阴道分娩10例;单胎14例,多胎6例;存在宫内窘迫5例,不存在宫内窘迫15例;出生1 min新生儿阿氏(Apgar)评分[4]≤7分者6例,出生1 min Apgar评分>7分者14例;胎龄30~35周,平均胎龄(32.48±2.24)周;出生体质量1 200~2 500 g,平均出生体质量(1 766.25±565.74)g。HBT组中男性患儿27例,女性患儿13例;分娩方式:剖宫产22例,阴道分娩18例;单胎27例,多胎13例;存在宫内窘迫14例,不存在宫内窘迫26例;出生1 min Apgar评分≤7分者15例,出生1 min Apgar评分>7分者25例;胎龄31~35周,平均胎龄(32.患儿29±2.31)周;出生体质量1 200~2 400 g,平均出生体质量(1 719.53±485.32)g。两组患儿一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。本研究经海南医学院第一附属医院医学伦理委员会批准。纳入标准:①符合早产儿支气管肺发育不良的诊断标准[5];②住院时间超过28 d;③临床资料齐全。排除标准:①合并先天性严重疾病;②合并先天性发育不良。
1.2 治疗方法 SBT组患儿每次RBCT量为10~15 mL/kg,HBT组患儿每次RBCT量为15.1~20 mL/kg。输血品种为悬浮红细胞或洗涤红细胞,血细胞比容(HCT)为0.60~0.70,未进行血液辐照,输注速度为3~5 mL/(kg·h)。两组患儿均治疗至出院为止。
1.3 观察指标 ①比较两组患儿住院情况。统计两组患儿住院期间的机械通气治疗时间(撤机指征:血流动力学稳定,恢复自主呼吸)、胃肠外营养时间(肠内营养能达到60%目标能量及蛋白质需要量超过7 d时)、住院时间(出院指征:患儿的呼吸系统、营养状态、神经系统、骨代谢系统及疫苗接种安全性评估均合格)、累计RBCT量及累计RBCT次数。于治疗前后采集患儿血液3 mL置于特制的温氏管内,采用直角离心机(江苏港龙科技有限公司,型号:NA-8Pro)离心沉淀,读取压紧的红细胞层的高度,获取HCT。采用血红蛋白检测试剂盒,以十二烷基月桂酰硫酸钠血红蛋白法检测血红蛋白(Hb),试剂盒由长沙德星生物科技有限公司提供。记录两组患儿的Hb升高幅度、HCT升高幅度。②比较两组患儿住院期间血气指标。于治疗前后采用血气分析仪(雅培,型号:i-stat 300-G)检测两组患儿动脉血二氧化碳分压(PaCO2)、动脉血氧分压(PaO2)。③比较两组患儿住院期间并发症发生情况。并发症包括红细胞增多症、肝功能损伤、肾功能损伤、院内感染(NI)、新生儿坏死性小肠结肠炎(NEC)、脑室内出血(IVH)及早产儿视网膜病变(ROP)。红细胞增多症、肝功能损伤、NEC、IVH符合《实用新生儿学(第5版)》[6]的相关诊断标准;NI符合《医院感染诊断标准(试行)》[7]的相关诊断标准;肾功能损伤符合《儿科学(第3版)》[8]的相关诊断标准;ROP符合《早产儿视网膜病变和足月新生儿眼病筛查指南》[9]的相关诊断标准。
1.4 统计学分析 采用SPSS 22.0统计学软件进行数据分析。计量资料以(x)表示,组间比较采用独立样本t检验,组内比较采用配对样本t检验;计数资料以[例(%)]表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿住院情况比较 SBT组患儿的机械通气治疗时间、胃肠外营养时间及住院时间均短于HBT组,累计RBCT量、Hb升高幅度及HCT升高幅度均低于HBT组,差异均有统计学意义(均P<0.05);两组患儿累计RBCT次数比较,差异无统计学意义(P>0.05),见表1。
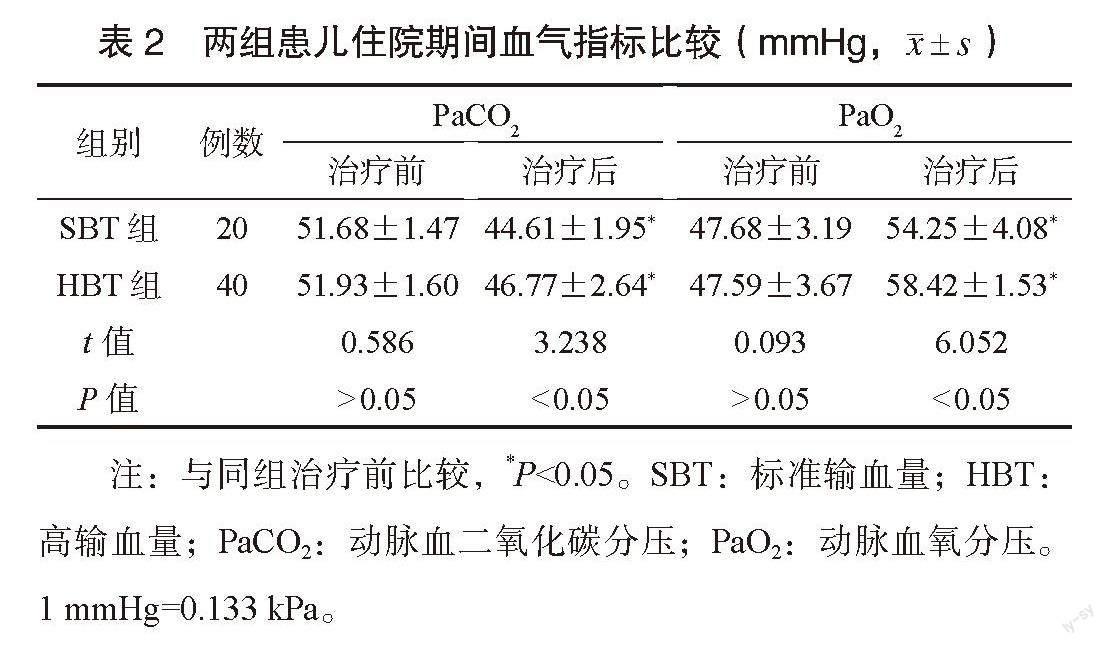
2.2 两组患儿住院期间血气指标比较 治疗前,两组患儿PaCO2、PaO2水平比较,差异均无统计学意义(均P>0.05);治疗后,两组患儿PaCO2水平低于治疗前,且SBT组低于HBT组,差异有统计学意义(P<0.05);治疗后,两组患儿PaO2水平高于治疗前,且HBT组高于SBT组,差异有统计学意义(P<0.05),见表2。
2.3 两组患儿住院期间并发症发生情况比较 两组患儿住院期间各项并发症发生率比较,差异均无统计学意义(均P>0.05),见表3。
3 讨论
支气管肺发育不良可导致患儿生长发育迟缓、下呼吸道反复感染等情况,严重降低患儿的生存质量。一般情况下,早产儿贫血可由多种因素引起,RBCT是目前治疗早产儿支气管肺发育不良最为直接、有效的手段,可提高其Hb、HCT的水平,改善贫血症状和呼吸暂停情况,有助于患儿的生长发育[10-11]。但部分患儿进行RBCT后容易出现输血感染性疾病、过敏性休克或溶血反应等不良事件[12]。庄静文等[13]研究指出,RBCT量的正常波动范围为10~20 mL/(kg·次),若早产儿的体质量低于1 500 g,一般建议RBCT量的波动范围为5~15 mL/(kg·次)。因此,本研究重点分析不同RBCT量对支气管肺发育不良患儿的影响情况。
本研究结果显示,SBT组患儿的机械通气治疗时间、胃肠外营养时间及住院时间均短于HBT组,累计RBCT量、Hb升高幅度及HCT升高幅度均低于HBT组,HBT组患儿治疗后Hb升高幅度、HCT升高幅度高于SBT組,说明高RBCT输血患儿的贫血情况改善良好。两组患儿的累计RBCT次数比较,差异无统计学意义。两组患儿治疗后PaCO2水平较治疗前降低,且SBT组低于HBT组;两组患儿治疗后PaO2水平升高,且HBT组高于SBT组。两组患儿住院期间的各项并发症发生率比较,差异无统计学意义。这提示SBT可缩短住院期间早产儿支气管肺发育不良患儿的机械通气时间、胃肠外营养时间及住院时间,降低累计RBCT量,改善患儿的血气指标,但HBT改善血气指标的效果优于SBT。分析原因,RBCT输血量越大,则改善PaO2水平越好,更能维持患儿体内血容量稳定,满足机体代谢需求[14]。因为采用RBCT后患儿的胆红素和肝酶水平明显提高,且随着RBCT量的增加,早产儿发生胆红素异常和肝酶异常的风险会不断升高,可能导致HBT组患儿恢复时间较长[15]。另外,HBT可以更迅速提高患儿的血红蛋白水平,从而提供更强的氧气输送能力,还可增加血容量,改善组织灌注,有助于改善微循环和组织器官的氧供,改善血气指标的效果更好[16]。
综上所述,SBT可缩短住院期间早产儿支气管肺发育不良患儿的机械通气时间、胃肠外营养时间及住院时间,降低累计RBCT量,改善患儿的血气指标,但HBT的通气效果优于SBT。
参考文献
MAHGOUB L, KADDOURA T, KAMENY A R, et al. Pulmonary vein stenosis of ex-premature infants with pulmonary hypertension and bronchopulmonary dysplasia, epidemiology, and survival from a multicenter cohort[J]. Pediatr Pulmonol, 2017, 52(8): 1063-1070.
左敬叶,王艺睿,杨宇婷.早产儿支气管肺发育不良的发病机制研究进展[J].国际儿科学杂志, 2019, 46(11): 831-834.
赵珣,陈茂琼,李君,等.不同红细胞输注量对早产儿贫血的治疗效果[J].贵州医科大学学报, 2021, 46(5): 606-610.
王凤莲,程秋平. Apgar评分在诊断新生儿窒息中的应用[J]. 菏泽医学专科学校学报, 2002, 14(2): 46.
JOBE A H, BANCALARI E. Bronchopulmonary dysplasia[J]. Am J Respir Crit Care Med, 2001, 163(7): 1723-1729.
邵肖梅,叶鸿瑁,丘小汕.实用新生儿学[M]. 5版.北京:人民卫生出版社, 2021: 632-715, 805-855.
中华人民共和国卫生部.医院感染诊断标准(试行)[J].中华医学杂志, 2001, 81(5): 314-320.
薛辛东,赵晓东.儿科学[M]. 3版.北京:人民卫生出版社, 2013: 117.
张国明,李娜,张福燕. 早产儿视网膜病变和足月新生儿眼病筛查指南[J]. 眼科新进展, 2014, 34(2): 101-107.
明诗诗.贫血和红细胞输注对早产儿发生支气管肺发育不良的影响:一项倾向性评分匹配研究[D].重庆:重庆医科大学, 2022.
PATEL R M, KNEZEVIC A, YANG J, et al. Enteral iron supplementation, red blood cell transfusion, and risk of bronchopulmonary dysplasia in very-low-birth-weight infants[J]. Transfusion, 2019, 59(5): 1675-1682.
李茂军,唐彬秩,吴青,等.新生儿贫血和输血的评估与管理[J].中国小儿急救医学, 2023, 30(2): 140-147.
庄静文,刘思征,马廉.新生儿贫血及输血[J].中华实用儿科临床杂志, 2018, 33(3): 176-180.
VILLENEUVE A, ARSENAULT V, LACROIX J, et al. Neonatal red blood cell transfusion[J]. Vox Sang, 2021, 116(4): 366-378.
高玲. 红细胞输注对早产儿脑氧代谢及生命体征的影响[J]. 中国医学工程, 2021, 29(2): 76-78.
马婷,苏舒,王李秦,等.全国住院输血新生儿肝功能检测指标分析[J].临床输血与检验, 2022, 24(2): 163-169.
