营养管理对慢性肾脏病伴高血压患者血压达标的影响
2024-01-11李美珍杨厦黎丁毅张紫冠黄峥嵘李卫华
李美珍 杨厦黎 丁毅 张紫冠 黄峥嵘 李卫华,5
慢性肾脏病(chronic kidney disease,CKD)全球患病率2017 年已达9.1% 且呈增高趋势[1]。最新流行病学调查显示,我国成人CKD 患病率为8.2%,患病率较前有所下降,但患病人数居亚洲首位[2-3]。一方面,CKD 患者高血压患病率高,且随着CKD 病程的进展呈增高趋势[4];另一方面,CKD 伴高血压患者的血压控制情况不理想[5]。国内外CKD 临床实践指南均推荐营养治疗和营养管理作为贯穿全病程的基础治疗手段,并强调CKD的营养治疗需要专业的肾病营养人员参与[6-7]。厦门大学附属第一医院自2017 年尝试CKD 营养联合管理模式,2 名已取得公共营养师资格证且具有丰富临床经验的肾内科护士,前往营养科学习CKD 营养治疗的理论知识和操作技能,考核合格后的肾病营养护士与临床营养师共同负责CKD 患者的营养治疗和营养管理。国内外研究显示,加强营养管理可提高CKD 患者的血压达标率,但均未排除临床药物治疗的影响[8-9]。本研究校正临床药物干预的影响后,进一步探讨营养管理与CKD 伴高血压患者血压达标率的关系。
1 资料与方法
1.1 一般资料
通过电子病历溯源2019 年6 月—2022 年6 月在厦门大学附属第一医院肾内科随诊的非透析CKD 伴高血压的238 例成年患者(年龄≥18 岁),且连续随诊(就诊次数≥4 次/年)1 年以上。本研究获得厦门大学附属第一医院伦理委员会批准([2023] 科研伦审字(008)号)。
1.2 纳入和排除标准
纳入标准:(1)年龄18~80 岁。(2)临床明确诊断CKD 和高血压。(3)病历记录患者的基本信息、实验室检验、人体测量数据、药物使用记录等完整信息。排除标准:(1)伴有恶性肿瘤,严重心、肺、肝、脑、血液及消化系统等疾病。(2)多囊肾、肾动脉狭窄、先天性肾脏畸形、单肾缺如及肾移植患者。(3)反复泌尿系感染、肾病综合征以及慢性肾功能不全急性进展期的患者。(4)恶性高血压急性期患者。(5)甲状腺功能亢进患者。(6)孕妇及哺乳期患者。
1.3 资料收集
本研究为回顾性研究,设置查询条件后,通过电子病历系统搜索符合纳入标准的患者,收集以下临床资料:(1)年龄、性别、文化程度、婚姻状况等基本情况。(2)身高、体质量、收缩压、舒张压等人体测量数据。(3)血红蛋白、白蛋白、胆固醇、三酰甘油、低密度脂蛋白、高密度脂蛋白、血糖、尿素氮、尿酸、肌酐、血钾、血钠、血磷、估算肾小球滤过率(estimating glomerular filtration,eGFR)、尿蛋白定性等实验室检验结果。(4)α 酮酸补充剂、降糖药、降尿酸药、降脂药、降压药种类和剂量等药物使用信息。
1.4 数据处理与分组
第一步,剔除数据不完整的病历;第二步,依照本研究的排除标准剔除不符合研究要求的病历;第三步,剔除已进行CKD 营养管理但管理不足半年的CKD 患者;最终收集到238 例符合研究要求的病历。依据《中国慢性肾脏病患者高血压管理指南(2023 年版)》[10]的意见,以<140/90 mmHg 为血压达标依据,分成血压未达标组(n=61)和血压达标组(n=177)。
1.5 指标定义
(1)身体质量指数(body mass index,BMI)(kg/m2)=体重(kg)/身高(m2)。(2)降压药数量:每日服用降压药种类之和,与各降压药的使用剂量无关。(3)CKD 分期:依据eGFR 分成CKD 1~5 期,eGFR ≥90 mL/(min·1.73m2)为CKD 1 期,60~89 mL/(min·1.73 m2)为CKD 2 期,30~59 mL/(min·1.73 m2)为 CKD 3期,15~29 mL/(min·1.73 m2)为CKD 4期,<15 mL/(min·1.73 m2)为CKD 5 期[11]。(4)尿蛋白定性:采用干化学法测定,在pH 3.2 时,溴酚蓝产生阴离子,与带阳离子的蛋白质结合后呈现颜色变化,仪器以双波长反射法进行不同颜色的反射率测定后判读,分成“-、±、1+、2+、3+、4+”6 个等级。(5)CKD 的营养管理:CKD 患者知情同意后,临床营养师和肾病营养护士依据相应的临床实践指南,对患者进行营养宣教[8-9]。根据CKD 分期、并发症等不同疾病状态的治疗原则,确定营养目标,再结合患者年龄、身高、体质量、劳动强度、饮食习惯等制定个性化的CKD 治疗饮食方案,通过食物模型指导患者实施。住院患者由营养科配送治疗饮食,临床营养师和营养护士每周进行1~2 次查房随访,居家患者通过门诊、微信、公众号等多种方式给予持续饮食指导、营养监测,并及时调整营养治疗方案。
1.6 统计学方法
采用SPSS 16.0 统计学软件进行数据分析。服从正态分布的计量资料以()表示,组间比较采用独立样本t检验,非正态分布的计量资料采用[M(P25,P75)]表示,组间比较采用独立样本秩和检验;计数资料以n(%)表示,采用χ2检验;采用Logistic 回归分析营养管理对血压达标的影响。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者基本资料比较
本研究共纳入238 例信息完整的CKD 伴高血压成年患者,其中血压未达标组61 例,血压达标组177 例。血压达标组的男性占比、高尿酸血症占比均低于血压未达标组(P<0.05);两组CKD 病因分类和CKD 分期比较,差异有统计学意义(P<0.05);两组年龄、婚姻状况、文化程度、高血压病程、CKD 病程、糖尿病和高脂血症并发症发生率比较,差异无统计学意义(P>0.05)。见表1。

表1 血压未达标组与血压达标组的基本情况比较
2.2 两组患者的实验室检验比较
两组尿蛋白比较,差异有统计学意义(P<0.05);与血压未达标组比较,血压达标组的BMI、收缩压、舒张压、三酰甘油、尿酸、尿素氮和肌酐更低(P<0.05);高密度脂蛋白水平更高(P<0.05)。两组患者血红蛋白、白蛋白、胆固醇、低密度脂蛋白、血糖及电解质方面差异无统计学意义(P>0.05)。见表2。
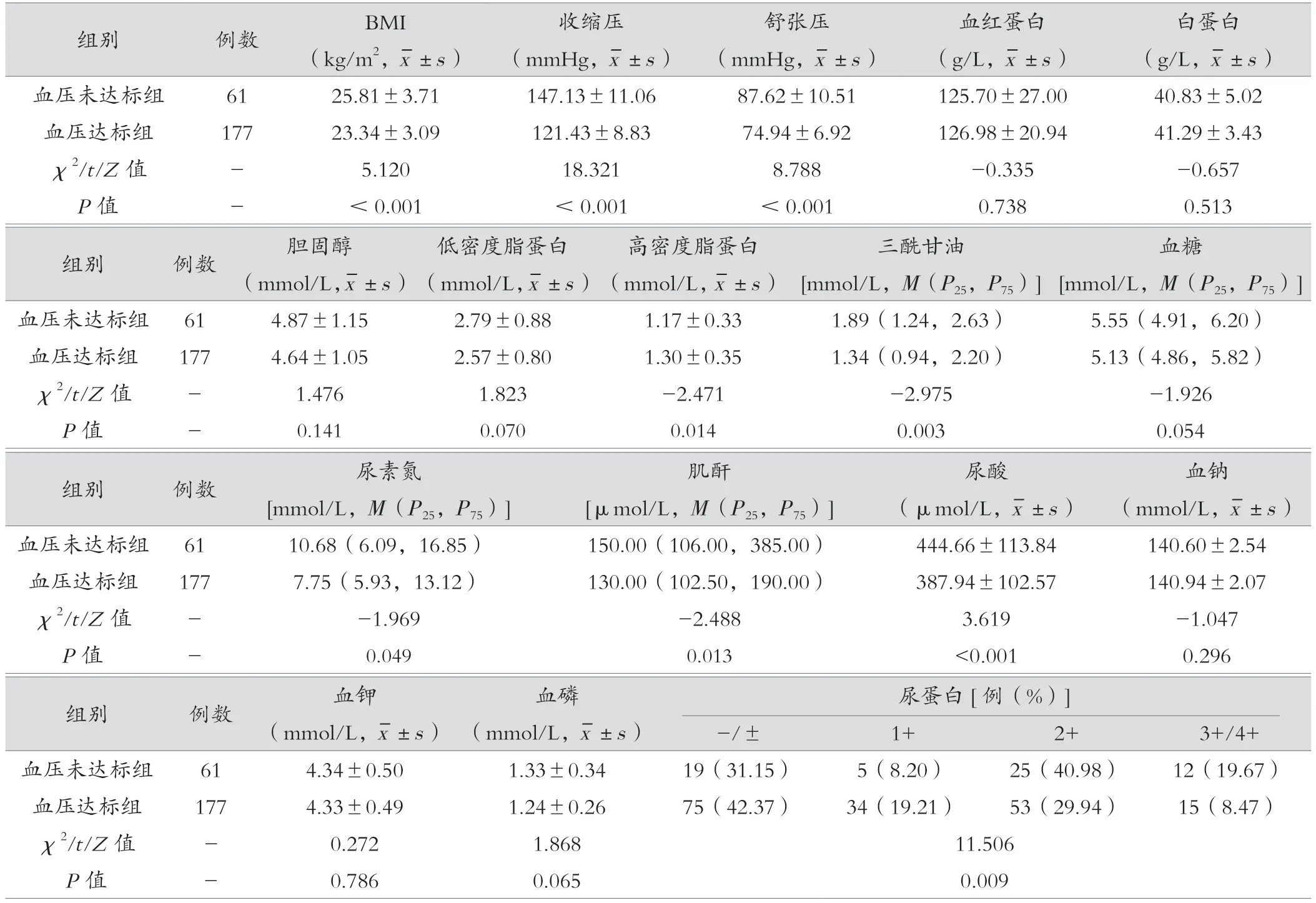
表2 血压未达标组与血压达标组实验室检验结果比较
2.3 两组患者的临床干预比较
血压达标组接受营养管理的比例高于未达标组(66.67%vs.32.79%,P<0.05);血压达标组接受α 酮酸补充治疗的比例、降压药数量更低(P<0.05);两组患者接受降尿酸、降糖、降脂和降压治疗的比例比较,差异无统计学意义(P>0.05)。见表3。
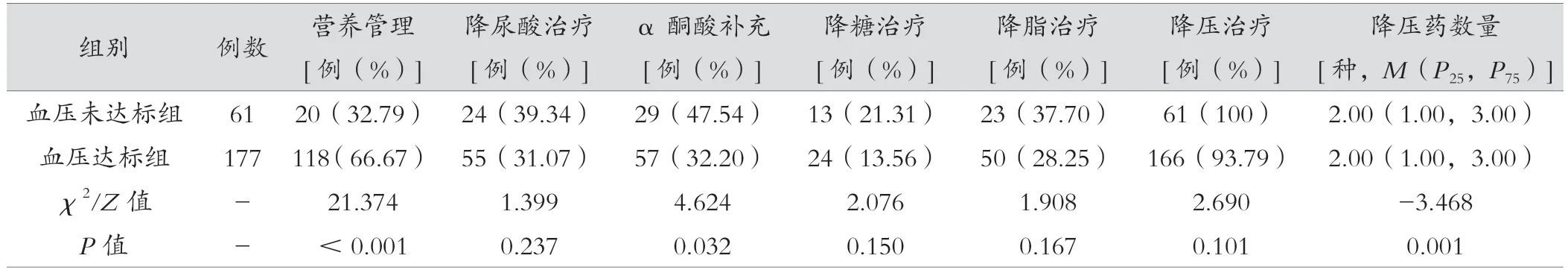
表3 血压未达标组与血压达标组临床干预情况比较
2.4 营养管理对CKD 伴高血压患者血压达标的影响分析
CKD 患者就诊期间,临床医师根据患者病情给予降压药、降糖药、降脂药、降尿酸药以及α 酮酸补充剂等药物治疗,并根据病情调整药物使用,患者根据自身意愿选择是否接受CKD 营养治疗和营养管理。该部分以是否血压达标为因变量,是否接受营养管理为自变量进行Logistic 回归分析,表4 的粗模型以及校正多因素后的模型1 和模型2 均显示,营养管理与血压达标呈正相关,差异有统计学意义(P<0.05)。
3 讨论
CKD 伴高血压是一个病因复杂、患病人数庞大且治疗棘手的疾病。研究显示,我国非透析CKD 患者高血压患病率达79.8%[12]。国内外研究还显示,CKD 伴高血压患者的血压控制不理想,非透析CKD 伴高血压患者降压药治疗率达到95.6%的情况下,以<140/90 mmHg 为目标血压,血压达标率仅为57.1%[5]。
高血压是CKD 进展和心血管疾病(cardiovascular disease,CVD)的明确危险因素,CKD 进展又加重高血压,然而目前国内外对CKD 患者的最佳血压目标尚未达成共识[6]。国际肾脏病组织“肾脏病:改善全球预后”(kidney disease:improving global outcomes,KDIGO)最新修订的临床实践指南(2021版)建议CKD 成人患者在可耐受的情况下,收缩压目标应<120 mmHg(标准化办公室测量法)(推荐级别2B)[13]。我国最新修订的《中国慢性肾脏病患者高血压管理指南(2023 年版)》[10]建议CKD 伴高血压患者的降压总体目标为<140/90 mmHg,当24 h尿白蛋白排泄达30 mg 以上时,降压目标为<130/80 mmHg。本研究结果显示,CKD 伴高血压患者血压未达标组的降压药用量高于达标组,说明单纯增加降压药用量并不能整体改善CKD 患者的血压控制情况,甚至可能带来更多的药物不良反应。Meta 分析显示,饮食干预可降低CKD 患者的收缩压和舒张压[13]。本研究校正临床药物干预影响后,依然发现营养管理与血压达标呈正相关(OR=3.545,95%CI:1.568~8.016,P=0.002),提示加强营养管理真正有利于提高CKD 患者的血压达标率。
研究显示,超重、肥胖、蛋白尿、eGFR 降低和糖尿病是血压不达标的相关因素[5]。本研究显示,BMI、血脂、尿酸与CKD 患者的血压达标相关,营养管理或可通过改善危险因素提高血压达标率。首先,CKD 患者的营养治疗方案通常具有低盐、低脂、低嘌呤、适量蛋白质(或限蛋白/低蛋白)的特点,可一定程度降低CKD 患者的血压、血脂和尿酸[14-15]。其次,科学合理的营养管理可通过降低超重和肥胖CKD 患者的BMI 带来蛋白尿和肾功能的改善[16]。最后,营养干预与较低的eGFR 下降值相关,可延缓肾功能进展,进而改善CKD 患者的血压[9,15]。
CKD 的营养治疗是所有治疗饮食中最复杂的,CKD 患者的营养管理应全病程终身管理,国内外CKD指南均强调肾病营养专业人员参与CKD 管理的必要性和重要性[6-7]。然而,最近一项调查研究报告显示,52% 的被调查国家没有营养师,91% 的低收入国家、80% 的中低收入国家和23% 的高收入国家没有营养师,且营养师和肾科医生之间少有沟通[17]。我国尚处于发展中国家,临床营养师人数不足且存在地区和医院分配不均现象,尚缺乏统一的营养管理模式,厦门大学附属第一医院现行的营养联合管理模式符合中国成人CKD 临床路径的专家建议,应是可借鉴和推广的模式[18]。
综上所述,加强营养管理有利于提高CKD 伴高血压患者的血压达标率。
