基于超声造影参数的Logistic回归模型预测浸润性乳腺癌Ki-67表达水平的临床价值
2023-12-05王玉敏梁丹艳武雯雯高慧敏
王玉敏 梁丹艳 王 芳 李 静 孙 冉 武雯雯 高慧敏 红 华
近年来,乳腺癌发病率日益升高,已成为我国女性发病率首位的恶性肿瘤。及早发现并诊治对改善患者预后和提高患者生存质量具有重要意义。目前超声是乳腺疾病首选的影像学检查方法。乳腺癌的发生是由于乳腺上皮细胞在多种致癌因子作用下出现增殖失控所致[1]。Ki-67 是反映肿瘤增殖活性的核抗原,能够调控细胞增殖,是细胞繁殖的基础,与肿瘤新生血管密切相关[2]。研究[3]表明,Ki-67 抗原阳性表达是乳腺癌生物学行为的重要指标,与淋巴结转移、组织学分级密切相关,对乳腺癌术后治疗方案的选择具有重要意义。超声造影能够显示肿瘤病灶微循环分布及灌注情况,目前已广泛应用于临床。本研究通过分析基于超声造影参数的Logistic 回归模型预测浸润性乳腺癌Ki-67 表达水平的临床价值,以期为临床无创评估Ki-67 表达水平提供影像学依据。
资料与方法
一、研究对象
选取2019 年10 月至2022 年10 月我院经手术病理确诊的浸润性乳腺癌患者66 例,均为女性、单发病灶,年龄36~65岁,平均(50.25±4.82)岁;TNM分期Ⅰ期13 例,Ⅱ期32 例,Ⅲ期21 例。纳入标准:①术前无放、化疗及内分泌治疗;②均行手术治疗且病理检查资料完整;③术前均在我院行超声造影检查且图像质量满意。本研究通过医院医学伦理委员会审批,患者均签署知情同意书。
二、仪器与方法
1.超声造影检查:使用迈瑞Resona 7 彩色多普勒超声诊断仪,L11-3U 探头,频率5.6~10.0 MHz;造影剂采用SoneVue(意大利Bracco 公司)。先行常规超声获取病灶最大切面并测量其最大径,观察病灶内部回声特点、血流信号(采用Alder 半定量法[4]进行分级);然后切换至超声造影模式,将4.8 ml 配制好的造影剂混悬液经肘正中静脉团注,随后快速注入5.0 ml 生理盐水冲管,随即存储3 min 造影图像。开启Qlab 软件,避开病灶滋养血管及无增强区,选取病灶增强范围内的上、中、下、左、右5 处感兴趣区,获得病灶内造影剂时间-强度曲线(TIC),拟合曲线后获取超声造影参数:超声造影剂到达时间(AT)、达峰时间(TTP)、峰值强度(PI)、上升支斜率(AS)、峰值减半时间(DT/2)、平均通过时间(MTT)、曲线下面积(AUC)。每个病灶取5处感兴趣区相应参数的平均值。所有图像采集及分析均由具有5年以上超声造影检查经验的超声医师完成。
2.组织病理学检查:免疫组织化学法检测乳腺癌组织Ki-67 表达水平,以细胞核内出现棕色着色颗粒为阳性,参照2021年版中国抗癌协会乳腺癌诊治指南与规范[5],本研究以20%作为高低表达临界值,肿瘤细胞核染色阳性占比≥20%为Ki-67 高表达,<20%为Ki-67低表达。本研究66例浸润性乳腺癌患者中Ki-67低表达组27例,Ki-67高表达组39例。
三、统计学处理
结果
一、两组常规超声检查结果比较
与Ki-67 低表达组比较,Ki-67 高表达组病灶最大径、血流分级Ⅱ~Ⅲ级占比均增大,差异均有统计学意义(均P<0.05);两组病灶内微钙化、内部回声比较差异均无统计学意义。见表1和图1,2。
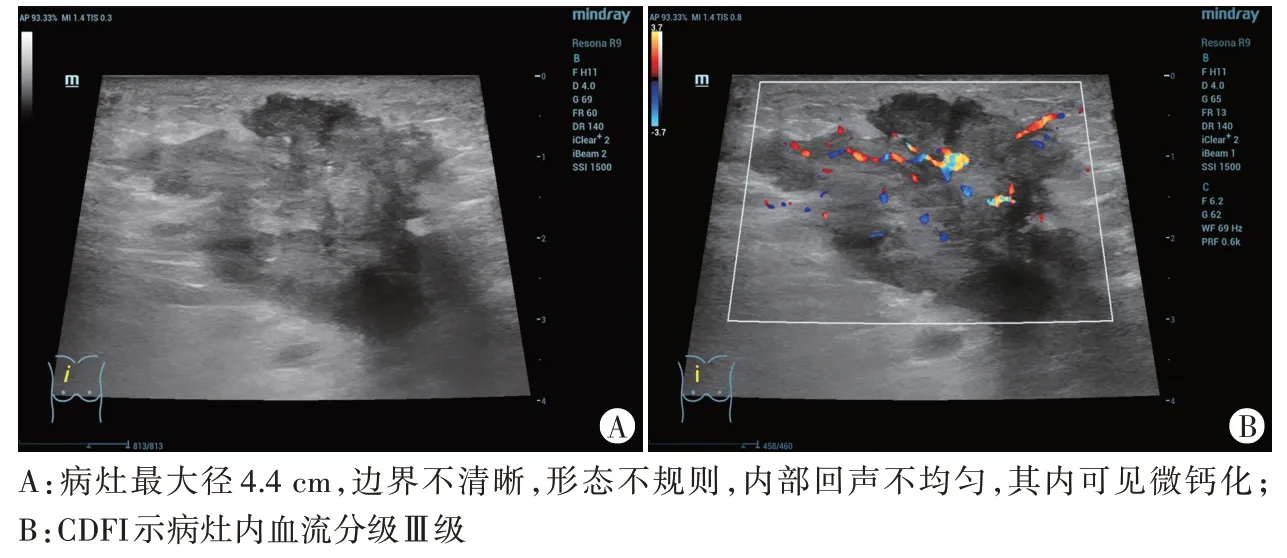
图1 Ki-67高表达组一患者(43岁)常规超声图
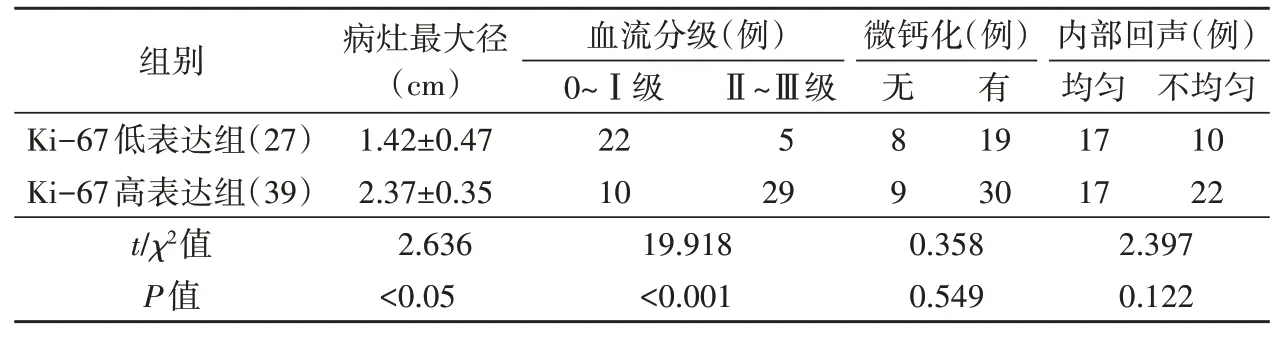
表1 两组常规超声检查结果比较
二、两组超声造影检查结果比较
与Ki-67 低表达组比较,Ki-67 高表达组AT减小,PI、AS均增大,差异均有统计学意义(均P<0.05)。见图3,4和表2。
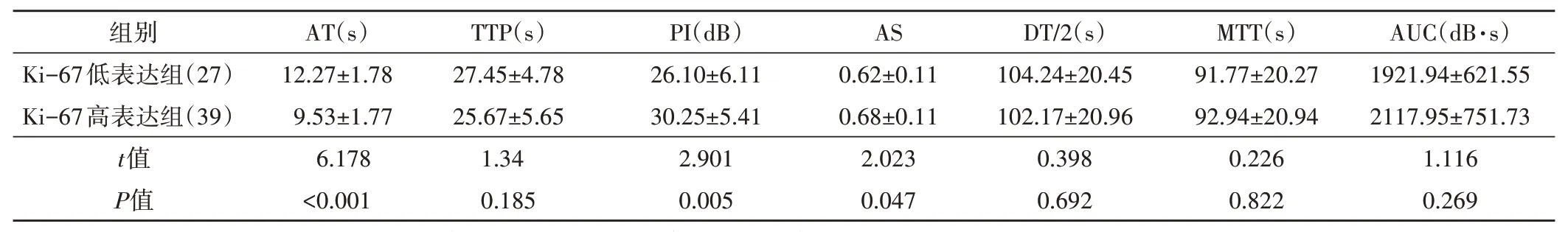
表2 两组超声造影检查结果比较
三、相关性分析
AT 与Ki-67 表达水平呈负相关(r=-0.579,P<0.001),PI、血流分级与Ki-67表达水平均呈正相关(r=0.318、0.549,均P<0.01);TTP、AS、DT/2、MTT、AUC 与Ki-67 表达水平均无相关性。见表3。
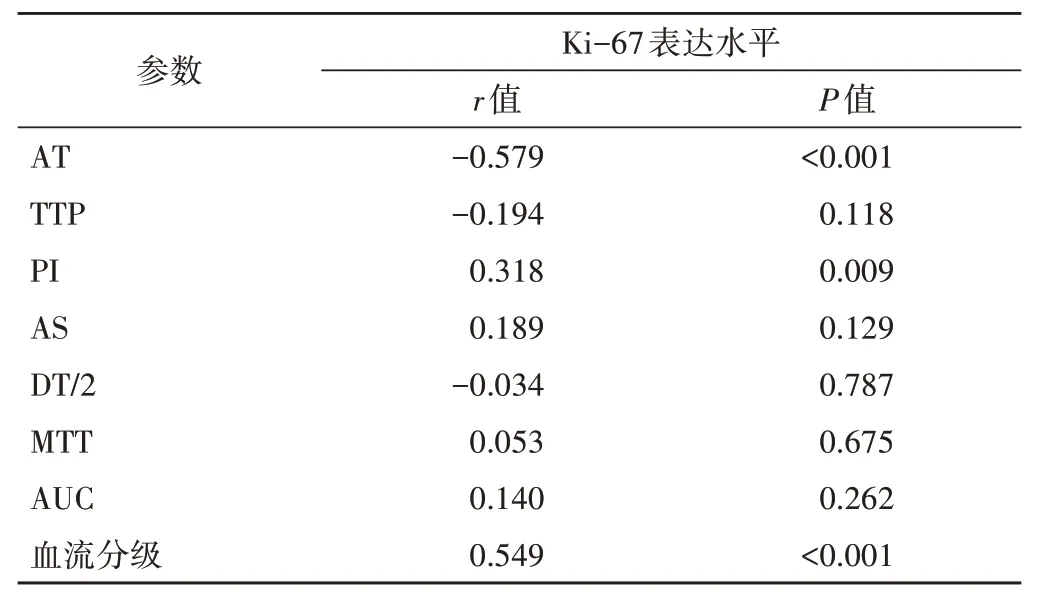
表3 相关性分析
四、多因素Logistic回归分析
以两组比较差异有统计学意义的超声参数(AT、PI、血流分级)为自变量,以Ki-67表达水平为因变量,进行多因素Logistic 回归分析,结果显示:AT 为预测浸润性乳腺癌Ki-67 表达水平的独立保护因素(OR=0.392,P<0.05);PI、血流分级均为预测浸润性乳腺癌Ki-67 表达水平的独立危险因素(OR=1.325、17.014,均P<0.05)。构建基于超声造影参数的Logistic 回归模型:Logit(P)=1.335-0.937×AT+0.281×PI+2.834×血流分级。见表4。
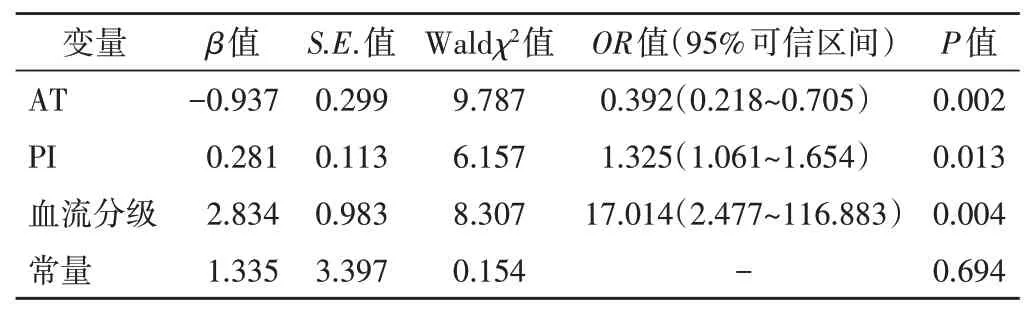
表4 Logistic回归分析
五、ROC曲线分析
ROC 曲线分析显示,AT≤10.21 s、PI>26.2 dB 及血流分级Ⅱ~Ⅲ级预测浸润性乳腺癌Ki-67 表达水平的曲线下面积分别为0.840、0.687、0.779;基于超声造影参数的Logistic 回归模型预测浸润性乳腺癌Ki-67表达水平的曲线下面积最高,为0.936,灵敏度、特异度分别为87.2%、88.9%。见表5和图5。
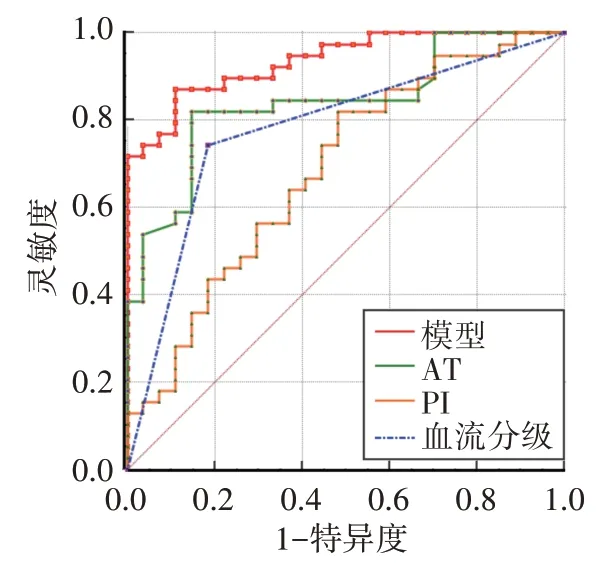
图5 AT、PI、血流分级及基于超声造影参数的Logistic回归模型预测浸润性乳腺癌Ki-67表达水平的ROC 曲线图
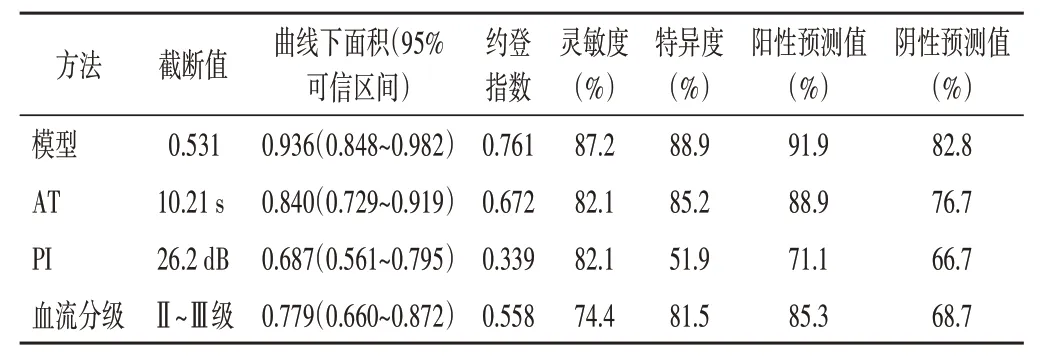
表5 ROC曲线分析
讨论
肿瘤新生血管是指在生长因子作用下肿瘤血管内皮细胞的增殖、迁移、分化[6]。Ki-67 为反映肿瘤增殖活性的核抗原,与细胞基因RNA 转录相关,其抗原活性降低能够导致RNA 合成受到限制。在乳腺癌中,Ki-67 是评估癌细胞活性强度应用最高的免疫学分子指标[7]。研究[8-10]表明,Ki-67作为判定肿瘤增殖活性的主要标志物,数值越高则其肿瘤分化程度、浸润、转移及预后越差。本研究应用Logistic 回归分析建立基于超声造影参数的预测模型,探讨其预测浸润性乳腺癌Ki-67 表达水平的诊断效能,旨在初步判断浸润性乳腺癌病灶的增殖活性和肿瘤血管生成情况,为临床提供影像学依据。
本研究结果显示,Ki-67 高表达组病灶最大径、血流分级Ⅱ~Ⅲ级占比均较Ki-67低表达组增大,差异均有统计学意义(均P<0.05)。说明Ki-67高表达的肿瘤增殖能力和侵袭能力均较强,其血管密度较高。提示Ki-67 表达水平与浸润性乳腺癌的生物学行为密切相关,与既往研究[11-12]结果一致。这可能是由于肿瘤细胞的快速增殖使其处于缺氧状态,此时通过激活血管内皮生长因子,促使肿瘤内新生血管生成。肿瘤新生血管较正常血管通透性更好,细胞间隙更大,对于肿瘤细胞的转移有推动作用,其中血管内皮生长因子-C属于一种淋巴管生长刺激因子,能够促使乳腺淋巴管生成,进而导致乳腺癌经淋巴结转移[13-14]。
SonoVue 是纯血池造影剂,可增强超声对组织血流灌注的探测能力。通过造影剂在病灶内的TIC 获得其超声造影参数,从而分析肿瘤的血管特性[15]。本研究结果显示,与Ki-67低表达组比较,Ki-67高表达组AT减小,PI、AS均增大,差异均有统计学意义(均P<0.05)。分析其原因:由于Ki-67 高表达时乳腺癌细胞快速增殖,增殖的癌细胞对新生血管的浸润可导致动静脉瘘的形成,此时造影剂能迅速进入病灶[16],导致AT 减小;而PI、AS 均大于Ki-67 低表达病灶,可能是由于肿瘤内血管基底膜不完整,微血管活性较强,肿瘤血流灌注快且丰富,从而导致造影剂信号增强[17-18]。
Ki-67 表达水平与乳腺癌诊疗方法的选择及预测预后密切相关,从影像学角度早期无创客观分析乳腺癌特征与免疫组化指标的相关性已成为目前临床研究的热点[19]。本研究将两组比较差异有统计学意义的参数与Ki-67 表达水平进行相关性分析,结果显示AT与Ki-67表达水平呈负相关(r=0.579,P<0.001),PI、血流分级与Ki-67表达水平均呈正相关(r=0.318、0.549,均P<0.01)。与既往研究[20]结果一致。进一步行多因素Logistic 回归分析,结果显示:AT 为预测浸润性乳腺癌Ki-67表达水平的独立保护因素,即AT 每增加一个单位,Ki-67 表达水平反而下降(OR=0.392,P<0.05);PI、血流分级为预测浸润性乳腺癌Ki-67 表达水平的独立危险因素,即PI每增加一个单位,Ki-67高表达的风险增加1.325倍;病灶血流分级Ⅱ~Ⅲ级Ki-67 高表达的风险较0~Ⅰ级明显增加。为了提高诊断效能,本研究基于上述独立影响因素建立Logistic回归模型,结果显示该模型预测浸润性乳腺癌Ki-67表达水平的曲线下面积高于单个独立影响因素,且灵敏度、特异度分别为87.2%、88.9%,假阳性率及假阴性率仅为12%~13%,阳性预测值高达91.9%,说明模型对于判定Ki-67 表达水平的准确性较稳定。
本研究的局限性:①为单中心、回顾性研究,样本量偏小,结果仍需多中心、大样本的前瞻性研究来验证模型的外部适用性能;②由于样本量小,本研究未对浸润性乳腺癌进行病灶大小及分型的分类对比分析;③仅利用了超声检查一种方式预测Ki-67 表达水平,在今后的研究中应探索联合临床指标、基本特征等情况提高预测准确性。
综上所述,基于超声造影参数的Logistic回归模型在预测浸润性乳腺癌Ki-67表达水平中有一定临床价值,可为临床无创评估Ki-67 表达水平提供影像学依据。
