MIP-1β、IL-27、IL-35 联合检测对结核性胸腔积液诊断价值分析
2023-11-08钟晓夏周世雄蔡维玲
钟晓夏,周世雄,张 乐,蔡维玲
(德阳市罗江区人民医院呼吸与危重症医学科,四川德阳 618500)
正常人体的胸膜腔内有5~15 mL 液体,用于正常呼吸的润滑,任何原因导致的胸膜腔内液体产生增多或吸收减少都会引起胸腔积液〔1〕。胸腔积液有漏出性和渗出性之分,充血性心力衰竭、心包炎、肝硬化等疾病是造成漏出性胸腔积液的常见病因,而淋巴细胞异常、胸腔感染、结缔组织疾病等都能引起渗出性胸腔积液〔2〕。结核分枝杆菌感染所引起的胸腔、肺部感染也会造成胸腔积液渗出,称为结核性胸腔积液(tuberculous pleural effusion,TPE)〔3〕,目前TPE 诊断金标准仍为病原学检查,该方法不仅检测阳性率低,而且会对患者造成创伤,不适用于早期筛查〔4〕。研究〔5-7〕表明,TPE 患者外周血清中的巨噬细胞炎症蛋白-1β(macrophage inflammatory protein 1β,MIP-1β),白细胞介素(interleukin,IL)-27、IL-35 等细胞因子异常升高,但上述指标是否能够用于TPE 的筛查诊断尚不清楚。本研究旨在通过分析探讨MIP-1β、IL-27、IL-35 单独检测及联合检测对TPE 的诊断价值,以期为其早期诊断提供新的思路。
1 对象与方法
1.1 研究对象 以2021年5月至2022年12月德阳市罗江区人民医院及医疗集团医院收治的106例TPE 患者为研究对象(研究组),以同期入院的106 例恶性胸腔积液(malignant pleural effusion,MPE)患者为对照(对照组)。纳入标准:①满足渗出性胸腔积液诊断标准〔8〕者;②研究组患者符合TPE诊断标准〔9〕,经临床诊断及病原学检查确诊;③对照组患者符合MPE 诊断标准〔10〕,经脱落细胞检查及组织病理确诊;④患者知情同意,并自愿签署同意书。排除标准:①漏出性胸腔积液者;②相关资料不全者。对照组:男性63 例,女性43 例;年龄32~58岁,平均年龄(43.17±5.88)岁;体重指数(body mass index,BMI)为18.93~26.17 kg/m2,平均BMI(23.09±5.17 )kg/m2。研究组:男性62 例,女性44 例;年龄31~58 岁,平均年龄(42.74±5.46)岁;BMI 为18.55~26.84 kg/m2,平均BMI(23.23±5.31)kg/m2。2组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法 采集患者入组后晨时空腹外周静脉血5 mL,3 000 r/min,15 cm 半径离心10 min,取上清液保存至-50 ℃冰箱备用。按照ELISA 试剂盒说明书检测血清中MIP-1β、IL-27、IL-35 水平,记录并比较2组患者入组时血清中MIP-1β、IL-27、IL-35的表达水平。研究组采用标准抗结核疗法治疗,疗程为1 个月,标准抗结核疗法:2HRZE/4HR(其中,H代表异烟肼、R 代表利福平、Z 代表吡嗪酰胺、E 代表乙胺丁醇),泼尼松10~20 mg/d,记录并比较研究组患者治疗前后血清中MIP-1β、IL-27、IL-35 的表达水平。
1.3 统计分析 采用SPSS 22.0 软件对数据进行统计分析,符合正态分布的计量资料用(x ±s)表示,组间比较采用独立样本t 检验,组内比较采用配对t检验;根据MIP-1β、IL-27、IL-35 表达水平绘制受试者操作特征曲线(receiver operator characteristic curve,ROC 曲线),评价各指标单独检测与联合检测的诊断价值,P<0.05 为差异有统计学意义。
2 结果
2.1 2组患者血清MIP-1β、IL-27、IL-35 水平比较研究组患者血清MIP-1β、IL-35 水平显著高于对照组,IL-27 水平显著低于对照组,差异有统计学意义(P<0.01)。见表1。
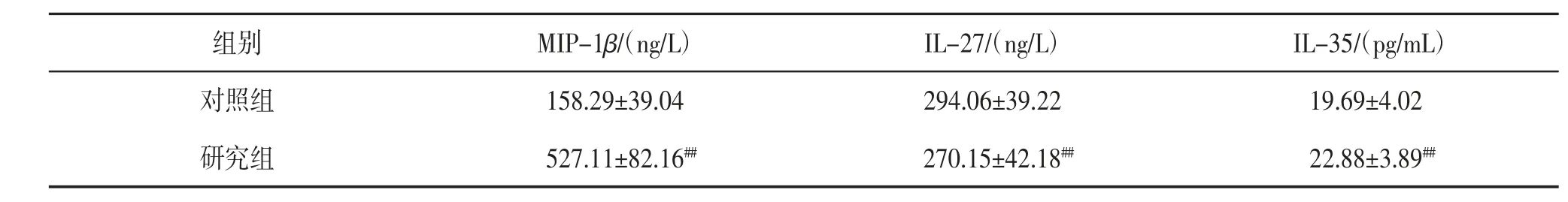
表1 2组患者血清MIP-1β、IL-27、IL-35 水平比较(x±s)
2.2 研究组患者治疗前后MIP-1β、IL-27、IL-35 水平比较 研究组患者治疗后血清MIP-1β、IL-27、IL-35 水平均明显低于治疗前,差异有统计学意义(P<0.01)。见表2。

表2 研究组患者治疗前后MIP-1β、IL-27、IL-35 水平比较(x±s)
2.3 ROC 曲线分析 ROC 曲线分析结果显示,MIP-1β、IL-27、IL-35 对TPE 诊断的截断值分别为379.02 ng/L、263.88 ng/L、21.65 pg/mL,曲线下面积(area under the curve,AUC) 分别为0.883、0.806、0.759,而三者联合诊断的AUC 为0.956,其诊断效能均高于各指标单独检测。见表3。
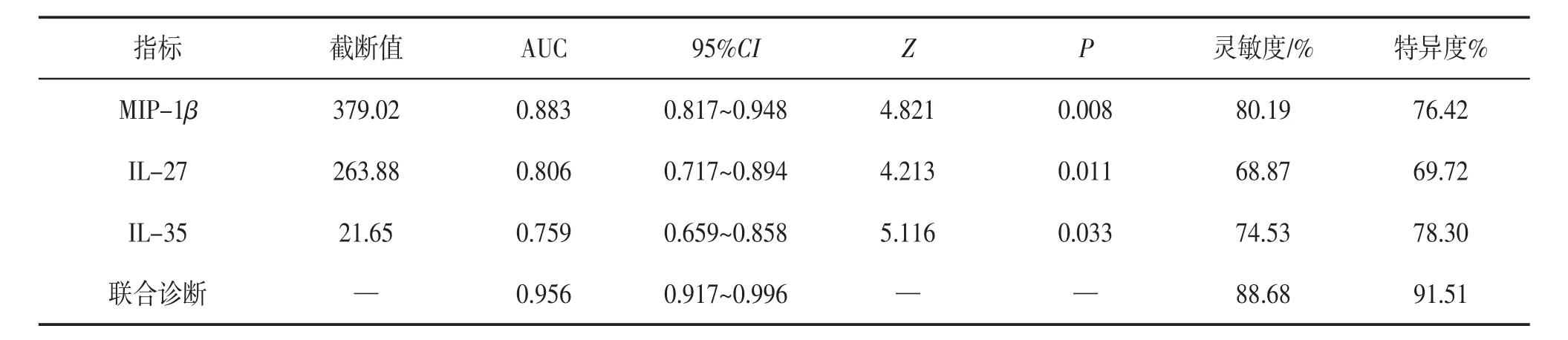
表3 ROC 曲线分析
3 讨论
胸腔积液为呼吸科常见病,其性质鉴别一直是临床难题。TPE、MPE 虽均为渗出性积液的常见类型,但二者病因差异较大。TPE 是由结核分枝杆菌感染引起胸膜炎所致,MPE 则是因恶性肿瘤所引起,二者治疗及预后大相径庭〔11〕。由于2 种疾病临床表现具有较高的相似性,难以通过症状获得诊断结果,需要采取各种检测手段进行鉴别。目前临床上主要通过胸膜活检或胸腔积液病原学检查等方法确诊,但上述方法对患者创伤大且取样范围小,导致阳性检出率较低〔12〕。因此,临床上急需一种对患者机体创伤小、区分度高的检测方法来鉴别TPE和MPE。
机体在感染结核分枝杆菌后可引起免疫应答,研究〔13〕发现,胸膜在感染结核分枝杆菌后可引起以Th1 型免疫应答反应为主的局部免疫增强,活化效应细胞,增强效应细胞杀伤结核分枝杆菌的能力,从而起到保护性免疫应答的作用。由于TPE 为结核分枝杆菌感染所诱发的过敏反应所致,而MPE中的Th1 免疫应答能力相对较弱,临床上可根据此差异对TPE 和MPE 进行鉴别。本研究结果显示:研究组患者血清MIP-1β、IL-35 水平显著高于对照组,IL-27 水平显著低于对照组;且研究组患者治疗后血清MIP-1β、IL-27、IL-35 水平均较治疗前明显降低。IL-27 由抗原呈递细胞产生,能迅速引起CD4+T 淋巴细胞增殖,还能抑制Th17 细胞亚群分化和上调IL-10 分泌以抑制自身免疫反应,从而发挥抗炎和免疫作用〔14〕。此外,Treg 细胞在清除结核分枝杆菌时会分泌IL-35,以增强细胞自身的抑制作用,而IL-35 也与自身免疫疾病、炎症性疾病和肿瘤等多项疾病密切相关〔15〕。Kho 等〔16〕研究表明,肺结核患者血清IL-35 及外周血单核细胞P35、EBI3 的mRNA 表达均明显增加,抗结核治疗后显著下降,与本研究结果一致,推测IL-35 的升高可用于预测结核病的发生、发展。MIP-1β 是一种趋化因子,高度表达可趋化其受体CCR 等多种炎性细胞、T 淋巴细胞、自然杀伤细胞、单核细胞和未成熟树突状细胞,从而达到抑制肿瘤生长的作用。研究〔17〕结果显示,结核分枝杆菌感染及Th1 型免疫应答反应发生后可促进单核细胞趋化蛋白-1β 的表达,当结核分枝杆菌感染胸膜时可引起Th1 为主导的免疫应答反应,从而导致单核细胞趋化蛋白-1 含量骤升,在炎性条件下对单核细胞有较强的趋化作用,因此,本研究中研究组患者血清MIP-1β 水平高于对照组。为进一步确定诊断效能,对各指标单独检测及联合检测结果进行ROC 曲线分析,结果显示:MIP-1β、IL-27、IL-35 对TPE 诊断的截断值为379.02 ng/L、263.88 ng/L、21.65 pg/mL,AUC 分别为0.883、0.806、0.759,而三者联合诊断的AUC 为0.956,其诊断效能高于各指标的单独检测。由此提示,MIP-1β、IL-27、IL-35 虽均可用于TPE 与MPE 的鉴别诊断,但各指标单独检测难以全面反映患者的机体状况,联合诊断可综合不同指标的评价作用而提高诊断效能。
综上所述,TPE 患者血清MIP-1β、IL-35 含量显著高于MPE 患者,IL-27 含量显著低于MPE 患者;MIP-1β、IL-27、IL-35 可用于TPE 与MPE 的鉴别诊断,且三者联合诊断可提高诊断效能。需要注意的是,上述指标只能用于早期筛查,最终确诊金标准还应以病理或病原学检查结果为准。
