新生儿期起病的罕见肝窦阻塞综合征1例
2023-10-31王子鸣邓英平施元美王来栓孙松谢新宝赵璐王宏胜李志华
王子鸣 邓英平 施元美 王来栓 孙松 谢新宝 赵璐 王宏胜 李志华
(1.国家儿童医学中心/复旦大学附属儿科医院新生儿科/国家卫生健康委员会新生儿疾病重点实验室,上海 201102;2.泰兴市人民医院儿科,江苏泰州 225499;3.国家儿童医学中心/复旦大学附属儿科医院新生儿外科,上海 201102;4.国家儿童医学中心/复旦大学附属儿科医院肝病科,上海 201102;5.国家儿童医学中心/复旦大学附属儿科医院心内科,上海 201102;6.国家儿童医学中心/复旦大学附属儿科医院血液科,上海 201102)
1 前言
肝窦阻塞综合征(hepatic sinusoidal obstruction syndrome, HSOS),以前常称肝小静脉闭塞病,是由各种原因导致的肝血窦、肝小静脉和小叶间静脉内皮细胞水肿、坏死、脱落进而形成微血栓,引起肝内淤血、肝功能损伤和门静脉高压的一种肝脏血管性疾病[1-3]。主要临床表现为腹胀、肝大、肝区疼痛、门静脉高压伴肝酶升高、腹水和黄疸[4]等非特征性表现,常被误诊为布-加综合征(Budd-Chiari syndrome, BCS)、失代偿期肝硬化或急性重型肝炎等疾病。HSOS病因较多,但多发生在药物或毒物刺激后,欧美报道的HSOS大多发生在骨髓造血干细胞移植预处理后[5-6],国内报道的在服用含吡咯生物碱(pyrrolidine alkaloid, PA)的植物后居多,其中以土三七最多[7-8]。新生儿期起病的HSOS鲜有报道,早期诊断、尽早抗凝治疗和肝移植,有助于改善患儿预后。
2 病例介绍
现病史:患儿男,1个月14 d,因腹胀2周,加重3 d转入复旦大学附属儿科医院新生儿科。患儿生后12 d起,脐部反复红肿,予头孢克肟口服,莫匹罗星软膏、碘伏、冰硼散及“愈脐胎毒清”外涂,效果欠佳,脐部红肿加剧并伴脓性渗出。生后19 d就诊于当地医院,脐部分泌物培养结果提示耐甲氧西林金黄色葡萄球菌(methicillinresistantStaphylococcus aureus, MRSA)生长,予哌拉西林他唑巴坦联合利福霉素钠抗感染治疗,5 d后病情好转出院。之后腹胀进行性加重,伴食欲差,精神稍差,尿量偏少。患儿系第2胎第2产,顺产出生,胎龄39周,出生体重3 000 g。羊水清,脐带、胎盘未见异常,Apgar评分不详。生后人工喂养。患儿父母均身体健康,非近亲婚配,否认家族遗传性疾病史。
入院体格检查:体重4.37 kg,腹围38 cm,体温36.6℃,呼吸50次/min,脉搏140次/min,血压70/40 mmHg。神志清楚,反应稍差,皮肤无黄染。两侧呼吸音对称。心音有力,律齐,无杂音。腹壁红肿,腹胀明显,张力高,腹壁静脉曲张,肝脾触诊不满意,移动性浊音阳性,肠鸣音2~3次/min。四肢活动好,肌张力正常。原始反射可引出。
辅助检查:血常规示白细胞计数18.4×109/L(参考值:10×109/L~24×109/L),血小板计数50×109/L(参考值:100×109/L~400×109/L),血红蛋白163 g/L(参考值:150~230 g/L),C反应蛋白12 mg/L(参考值:<8 mg/L)。肝功能示总胆红素37.7 μmol/L(参考值:3.4~17.1 μmol/L),直接胆红素21.3 μmol/L(参考值:0~6.0 μmol/L),谷丙转氨酶87 U/L(参考值:9~50 U/L),谷草转氨酶344 U/L(参考值:15~40 U/L),白蛋白24 g/L(参考值:40~55 g/L)。凝血功能示国际标准化比值2.75(参考值:0.8~1.2),凝血酶原时间28.8 s(参考值:11.0~14.5 s),活化部分凝血活酶时间63.6 s(参考值:26.0~40.0 s),纤维蛋白原0.45 g/L(参考值:2.0~4.0 g/L),D-二聚体10.69 mg/L(参考值:0~0.5 mg/L)。血栓弹力图示纤维蛋白原低,低血小板或功能不良。腹水外观黄色清亮,细胞总数240×106/L,白细胞总数180×106/L,单个核细胞百分比0.80,总蛋白25.4 g/L,白蛋白13.3 g/L,葡萄糖4.7 mmol/L,氯102 mmol/L,血清-腹水白蛋白梯度15.1 g/L(参考值:<11 g/L);乳糜试验阴性;腹水肿瘤细胞检测阴性。宫内感染TORCH抗体及DNA检测均阴性。痰培养检出MRSA,血液、腹水及脑脊液培养及宏基因组二代测序均阴性。甲胎蛋白4 565.00 ng/mL(参考值:<28.0 ng/mL),铁蛋白1 334.00 ng/mL(参考值:26.08~287.6 ng/mL),神经元特异性烯醇化酶及癌胚抗原均阴性。CD系列、淋巴细胞精细分型基本正常;免疫球蛋白升高,中性粒细胞呼吸爆发功能刺激指数降低;自身抗体检测正常。腹部超声示肝脏弥漫性肿大(右锁骨中线肋下长57 mm,剑突下长60 mm,回声中等偏低);肝脏剪切波流速明显增高[剪切波中位数为4.55 m/s(>2.4 m/s即提示门静脉高压)];门静脉高压,门脉血流呈反向,流速减慢,肝静脉中支内未及血流信号;脾大(左锁骨中线肋下38 mm),大量腹水(腹腔内无回声区平段74.9 mm)。胸部增强CT示肺炎伴部分肺实变,双肺条索灶,左侧胸腔积液。肝脏增强CT示大量腹水;肝脏明显增大,平扫密度欠均,增强后强化不均匀,各期均可见弥漫性小斑片状相对低强化影,部分肝脏边缘呈分叶状隆起。肝动脉未见明显异常。脾静脉、门静脉主干及左右支纤细,余门静脉肝内分支不清;胃壁及食管下端、脾门区可见较多细小扭曲血管影。肝左静脉、肝右静脉近端可见,形态纤细,余肝静脉显影不清。下腔静脉近心端稍细。检查结论:大量腹水,肝脏弥漫性异常强化,门静脉高压,食管下端胃底静脉曲张,部分门静脉分支及肝静脉显示不清。盆腔增强CT示腹水,双侧腹股沟管积液。超声心动图示卵圆孔未闭2.6 mm。
3 多学科诊疗
3.1 新生儿科初诊
患儿以腹胀2周,加重3 d入院,体格检查示腹胀明显,腹壁静脉曲张,超声提示肝大、大量腹水、门静脉高压。肝脏增强CT提示肝脏弥漫性异常强化、门静脉高压、胃底静脉曲张,门静脉肝内段及肝中静脉、肝左右静脉肝内段均显影不清。考虑存在肝硬化、门静脉高压,导致大量腹水形成。该患儿既往有反复脐炎病史,曾给予抗感染治疗及外涂不明成分药物,脐部分泌物培养明确为MRSA感染。由于脐静脉直接与肝门静脉左支相通,脐带处细菌定植和感染可能会导致多种并发症。这些并发症包括腹内脓肿、脐周蜂窝织炎、门静脉和/或脐静脉血栓性静脉炎、腹膜炎和肠缺血[9]。根据外院病史及家长提供的照片可见脐炎时脐周红肿明显,合并有蜂窝织炎,当时肝功能已出现异常。因此反复脐部感染所致门静脉和/或脐静脉血栓性静脉炎可能性大。该患儿目前原发疾病不明确,但根据临床表现、体格检查,以及影像学、实验室检查结果初步考虑肝血管性疾病可能大。
肝大、腹水的病因较多,可分为感染性、血管性、免疫性、代谢性以及毒素/药物相关性等。最常见于感染性疾病,病毒感染被认为是新生儿肝病的常见原因,如巨细胞病毒、EB病毒、肠道病毒等嗜肝病毒感染均可导致急性肝损伤[10]、肝大,发展至肝硬化期可致腹水。非病毒性感染少有引起急性肝损伤的报道,但细菌、真菌所致脓毒症休克和腹内脓肿可导致急性肝损伤,先天性梅毒导致新生儿急性肝损伤也有报道[11]。该患儿虽曾有MRSA引起的脐炎,但入院后肝脏影像学检查未见局灶性占位或肝脓肿,肝脏转氨酶及胆红素增高程度与肝大不成比例,肝门区未见肿大淋巴结,腹水呈漏出液性质,TORCH抗体及DNA检测均阴性,血液、腹水及脑脊液培养及宏基因组二代测序均阴性,不支持感染性疾病直接导致的肝大、腹水[12]。第二,血管性疾病,包括HSOS、BCS,以及动静脉畸形等导致容量负荷过重、心力衰竭导致肝静脉回流受阻所致肝大等。HSOS临床表现常为腹胀、肝区疼痛、腹水、黄疸、肝大,影像学典型表现为肝脏弥漫性肿大;增强CT静脉期和平衡期肝实质呈特征性“地图状”、“花斑样”不均匀强化;门静脉周围出现低密度水肿带;肝静脉管腔狭窄或显示不清,下腔静脉肝段受压变细[7]。该患儿临床表现及影像学表现与该病相符,但该类患者常有服用PA相关药物史或发生于骨髓造血干细胞移植预处理后,但该患儿家长否认上述情况,需肝病科协助行进一步诊断。第三,免疫性疾病,如妊娠期同种免疫性肝病、噬血细胞性淋巴组织细胞增生症。妊娠期同种免疫性肝病一般生后数小时出现肝损伤表现,黄疸明显升高、凝血机制明显异常,伴或不伴腹水、水肿、甲胎蛋白显著升高、血清铁蛋白升高,必要时可行骨髓穿刺及肝脏铁敏感磁共振成像、新生儿基因Panel检测等明确诊断。第四,糖、氨基酸、有机酸、脂类代谢异常,如半乳糖血症、遗传性酪氨酸血症Ⅰ型、尼曼-皮克病,以及线粒体疾病等遗传代谢性疾病。此类疾病一般有低血糖、代谢性酸中毒或持续肌张力过低、抽搐等神经系统异常,且在新生儿期较少引起肝硬化、腹水,该患儿新生儿筛查均正常,可进一步完善血串联质谱、尿气相质谱检测及基因检测协助诊断[13-15]。第五,肿瘤性疾病,如肝转移瘤及血液系统恶性肿瘤。患儿甲胎蛋白及铁蛋白虽有增高,但肝脏超声及CT均提示肝脏弥漫性肿大,未见占位性病变,血液及腹水肿瘤标志物检测也为阴性,实体肿瘤依据不足;血常规示血小板减少,可动态随访血常规,必要时进行骨髓细胞学检测。最后,毒物/药物相关性原因,如短期大量摄入或长期接受治疗剂量的对乙酰氨基酚[16-17],或砷、磷、异烟肼中毒。详细询问家长住址、职业等相关信息后,未见与药物、毒物中毒相关的特殊病史,不支持毒素/药物所致肝大、腹水。
3.2 普通外科会诊
患儿有脐炎、脐部蜂窝织炎病史,入院后明确存在肝硬化、门静脉高压、大量腹水等表现。腹水肿瘤细胞检测阴性,腹水常规、生化检测和血清-腹水白蛋白梯度均支持为漏出液性质。影像学检查初步排除占位病变可能,患儿腹水量大,压迫横膈造成呼吸困难,可予置入腹腔引流管间断放液,缓解压迫症状,同时注意补充胶体液。
3.3 肝病科会诊
该患儿有反复脐炎合并蜂窝织炎病史,具有肝大、腹水、体重增加超过2%的临床表现,且血清总胆红素≥34.2 μmol/L,除无骨髓造血干细胞移植病史外,符合改良Seattle标准[18];具有腹胀、肝大、腹水的临床表现,总胆红素升高同时转氨酶轻度增高,且增强CT示门静脉大量肝内段及肝脏左中右静脉肝内段不显影和大量腹水,除无PA服用史外,符合2017年中华医学会消化病学分会肝胆疾病协作组制定的诊断标准[7];故临床诊断为HSOS。其发生可能与前期反复的脐炎、蜂窝织炎有密切关系,脐静脉有一分支与肝门静脉左支相连,既往研究曾报道新生儿脐炎可致门静脉血栓,导致肝外门静脉高压[19]。肝门静脉可能由于脐部上行性感染或继发性微血栓形成,导致肝血窦及肝内小静脉局部管腔闭塞,引起门静脉血液回流障碍,进而累及肝内血管,导致肝功能损伤、门静脉高压[20-21]。但HSOS最常见的病因是服用含PA的植物或中草药(如土三七)[7-8]、骨髓造血干细胞移植预处理后[5],以及奥沙利铂[22]、硫代鸟嘌呤[6]等化疗药物应用后。罕见新生儿期起病、继发于脐炎的病例报道。目前该患儿凝血功能差、大量腹水为肝穿刺的相对禁忌证,但如有条件应完善肝穿刺活检明确诊断,并进一步排查该患儿是否存在免疫缺陷、免疫紊乱及血栓形成倾向的基础病史。建议完善血管造影排查血管病变,评估免疫功能及凝血因子、抗凝物质水平,完善基因检测。治疗上应尽快启动抗凝治疗,同时补充白蛋白、利尿,注意内环境稳定,必要时去纤苷治疗,控制感染性疾病,治疗效果欠佳者需行肝移植[23]。
3.4 心脏内科会诊
患儿影像学检查可见门静脉及其分支周边纤维增生,门静脉反向血流,流速减慢,肝静脉中支内未见血流信号,不能完全除外肝脏流出道梗阻。目前行导管检查及治疗适应证不明确;且凝血功能D-二聚体高,有一定出血风险,暂不建议进行导管探查。
3.5 血液科会诊
综合病史及入院后各项检验检查结果,考虑HSOS可能,建议给予积极抗凝治疗,同时完善血栓弹力图、凝血因子活性及新生儿基因Panel检测,评估有无血栓形成的基础病因。患儿存在肝硬化、肝功能异常,应密切监测凝血功能变化,观察出血表现,必要时输注血制品纠正凝血障碍。
3.6 新生儿科诊断思路总结
该患儿以显著腹胀为主诉入院,入院前有脐炎、蜂窝织炎病史,入院后检查发现肝脏弥漫性肿大、肝硬化、门静脉高压及大量腹水,转氨酶及胆红素轻度增高。影像学显示门静脉肝内段及肝静脉近乎闭塞,初步排除感染性、肿瘤占位性、毒物/药物中毒等因素导致的肝大、腹水。肝大、腹水的鉴别诊断思路如图1。综合上述各科室会诊意见,考虑反复脐炎引起上行性感染或微血栓形成,导致局部管腔闭塞,引起肝血窦、肝小静脉和小叶间静脉内皮细胞水肿、坏死、脱落形成微血栓,进而形成HSOS。脐炎经治疗后好转再诱发如此严重的血管性病变较为罕见,需追溯是否合并遗传免疫缺陷、凝血因子异常等基础病因。治疗以积极抗凝为主,可给予适当腹水引流减压、并同时给予补充白蛋白等胶体液支持治疗。需密切监测肝功能变化、防治肝衰竭,启动肝移植评估。
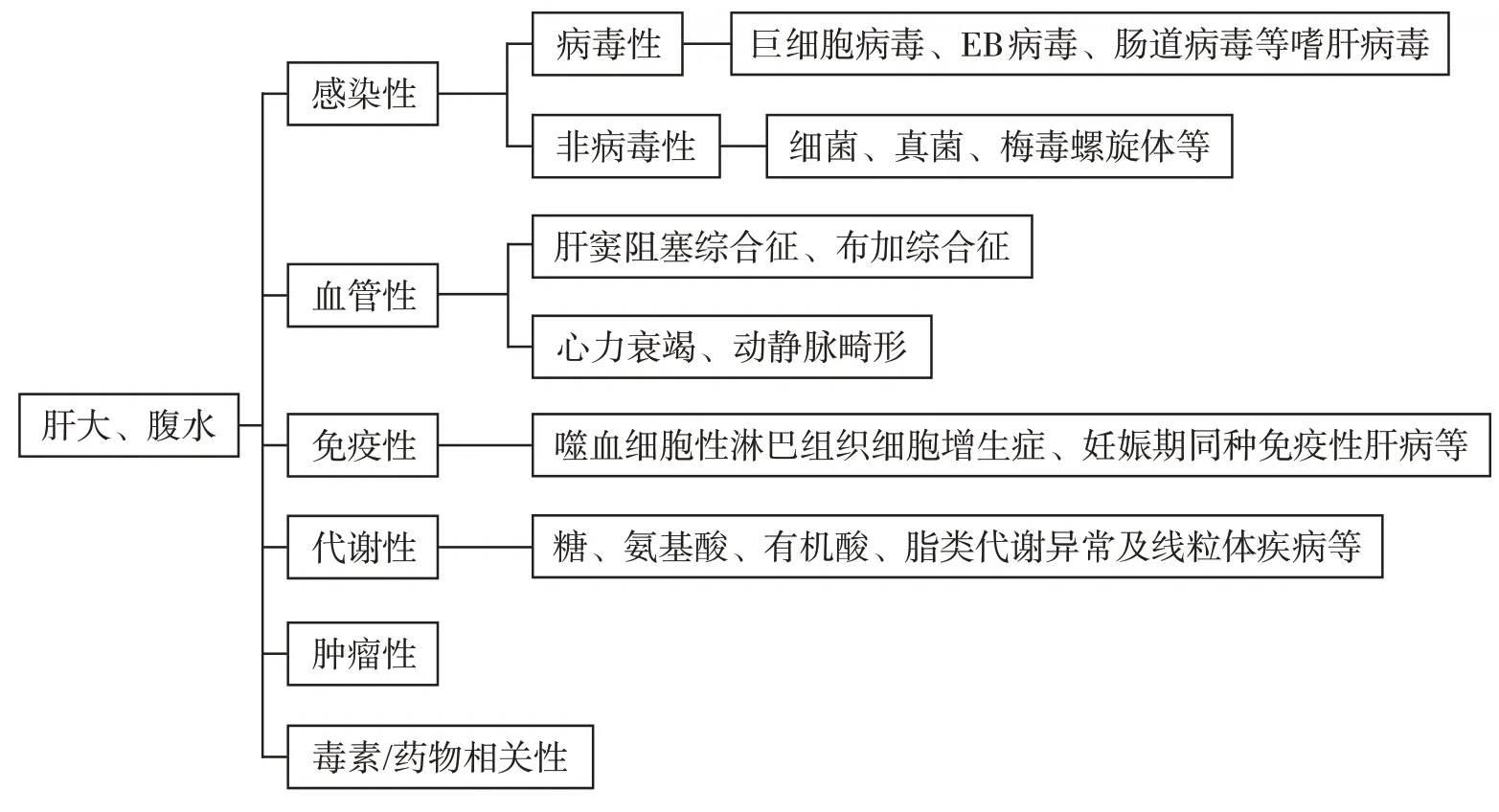
图1 肝大、腹水的鉴别诊断
4 住院经过及转归
患儿因腹胀入院,入院后明确存在肝大、腹水、肝功能异常、凝血功能异常,予低分子肝素抗凝治疗(每日200 IU/kg)。患儿腹胀显著、压迫横膈出现呼吸困难,留置腹腔引流管,放腹水减压,每日腹腔引流量波动在100~300 mL之间,同时输注白蛋白等胶体液支持治疗。入院第3天后加用维生素K1肌内注射,输注冰冻血浆、冷沉淀改善凝血功能。因患儿凝血功能较差,有出血倾向,且大量腹水,为肝穿刺禁忌证,故未行肝穿刺活检。患儿病情持续进展,腹水量进行性增多,抗凝1周后复查肝脏超声仍见门静脉肝内段、肝左中右静脉闭塞、血管周边纤维增生,肝脏弹力指数持续增高,肝硬化、门静脉高压等无好转。入院第7天时复测体重异常增加,超过入院第1天体重8%。入院第11天出现静脉穿刺部位不易止血,复查肝功能示总胆红素158.7 μmol/L,直接胆红素105.7 μmol/L,谷丙转氨酶65.5 U/L,谷草转氨酶367.5 U/L,白蛋白34.7 g/L,出现胆-酶分离;凝血功能示国际标准化比值4.62,凝血酶原时间42.9 s,活化部分凝血活酶时间142.8 s,纤维蛋白原0.30 g/L,D-二聚体4.72 mg/L,凝血时间明显延长。予以低分子肝素剂量减半(每日100 IU/kg),输注冰冻血浆、冷沉淀改善凝血功能。肝病科会诊认为患儿已出现肝衰竭,予紧急启动肝移植评估。入院第12天因腹压较高,腹腔引流管滑出,予重新留置腹腔引流管,当晚引流管抽取大量血性腹水,继发低血容量性休克、呼吸衰竭,予气管插管机械通气支持。经肝病科及普通外科专家会诊评估,生命体征不平稳,无肝移植条件,于入院第14天家属放弃治疗后临床死亡,拒绝尸检。新生儿基因Panel检测结果阴性(已着重分析免疫缺陷及出/凝血障碍等相关基因变异)。
5 小结
本文报道了1例新生儿期起病的危重型HSOS的多学科诊断和救治过程。基于临床鉴别诊断思维,开展多学科诊疗合作,通过肝功能、腹水检验及腹部B超、增强CT检查,予以快速诊断。临床明确诊断后,给予抗凝等对症治疗,效果欠佳,终因肝功能衰竭、低血容量性休克、呼吸衰竭死亡。HSOS临床表现多为腹胀和/或肝区疼痛、肝大、腹水和异常的体重增加,实验室检查常示血清总胆红素升高或其他肝功能异常,典型的影像学改变为肝脏弥漫性肿大,肝实质密度不均匀减低、肝静脉管腔狭窄或显示不清,下腔静脉肝段受压变细、腹水等。常与BCS、失代偿期肝硬化或急性重型肝炎等疾病混淆[7]。HSOS多有明确诱因,常发生在骨髓造血干细胞移植预处理或服用含PA的植物后。该患儿所患危重型HSOS可能与脐部反复感染诱发严重的肝脏血管性病变有关,需引起高度警惕。早期发现、去除诱因、及时抗凝、去纤苷治疗,对于改善患儿预后尤为关键。保守治疗效果欠佳者需尽早肝脏移植治疗。
利益冲突声明:所有作者声明无利益冲突。
