高位复杂性肛瘘行经肛括约肌间切开术治疗的效果及安全性评价
2023-10-23方德清廖应红
方德清,廖应红,程 行
(望江县中医医院肛肠科,安徽 安庆 246200)
肛瘘又被称为肛门直肠瘘,实际就是发生于肛周与肛管之间或直肠处的一种上皮性病变,是临床中一种较常见的肛肠科疾病,其中高位复杂性肛瘘属于肛瘘病的常见类型,患高位复杂性肛瘘后,患者通常会有各种不适症状出现,最常见的有排便不畅、瘙痒及流脓等。目前,临床多以手术方式来治疗高位复杂性肛瘘,常用术式为切开挂线术,通过切开肛门,将病灶切除,该手术方式尽管可以将病灶彻底清除,但由于创面较大,可能会增加患者痛苦,且术后肛门功能恢复慢,故限制了在临床中的应用[1]。对此,需要找寻一种高效且安全、实用的新治疗方案。经肛括约肌间切开术是一种较新型的保肛术式,其自腔内将内括约肌间隙切开,直至病灶顶端,保持括约肌间的开放引流,直到窦道愈合,具有微创、操作简便等优点[2],但其在高位复杂性肛瘘中的治疗效能,还需进一步深入。本研究旨在探讨经肛括约肌间切开术对高位复杂性肛瘘患者围术期指标、肛门功能的影响,现报道如下。
1 资料与方法
1.1 一般资料回顾性分析望江县中医医院2020 年6 月至2022 年7 月收治的80 例高位复杂性肛瘘患者临床资料,以不同手术方法将其分成两组,每组40 例。对照组患者年龄20~55 岁,平均(38.52±4.12)岁;男性22例,女性18 例;病程3 个月~5 年,平均(2.01±0.45)年。观察组患者年龄20~57 岁,平均(38.50±4.10)岁;男性24 例,女性16 例;病程3 个月 ~5 年,平均(2.04±0.42)年。两组患者一般资料比较,差异无统计学意义(P>0.05),组间可比。纳入标准:符合《美国结直肠外科医师学会肛周脓肿、肛瘘和直肠阴道瘘临床诊治指南》[3]中肛瘘的诊断标准;既往无肛肠手术史;术前患者肛门功能、形态皆正常。排除标准:严重脏器系统障碍(如肾、心等);合并心脑血管疾病、恶性肿瘤、精神类疾病;合并肛门直肠脓肿、肛周皮肤病及结肠炎。本研究已获得院内医学伦理委员会批准。
1.2 手术方法术前1 d,两组患者均开展结肠镜及肛周MRI 检查,明确肛管分布情况,术前1 h 实施灌肠,术前30 min 静滴抗生素。术中患者取折刀位,进行腰间麻醉,消毒后用探针探查瘘管的走行,自外口注入美蓝,用肛窥镜观察内口方位;自外口沿瘘管壁,将硬质铝针作为指引,探查肛内,对内口位置进行明确。对照组患者行切开挂线术。逐层切开皮肤,经内括约肌处与外括约肌浅部组织的瘘管,切开分支瘘管,用搔刮匙实施搔刮操作,清除坏死灶,用铝针的头端将高位管口至内口处进行贯穿,于铝针端处系上丝带,且将橡皮筋绑在上面,把铝针缓慢抽出,使橡皮筋经过瘘管,最后用后夹钳拉紧,于下方处把丝线结扎。在术后首日,每日换1 次药,对间隙、支管进行清洗,用凡士林纱条进行引流。观察组患者行经肛括约肌间切开术。手拿探针,自患者肛瘘外口处,将探针置入;用弗格森拉钩将内口位置暴露出来,采用弯血管钳,自内口处向瘘管的括约肌间部分探入;采用电刀将弯血管钳上黏膜切开,同时将内括约肌切开,根据括约肌间瘘管方向,明确切口的形状。切口始于内口,而内口多位于齿线周围。采用肌间拉钩将括约肌间暴露出来,对空腔、支管进行搔刮,术中可能会破坏一些内括约肌,而在破坏的程度上,通常由内口、瘘管高度所决定,但不会对外括约肌造成损伤,术后操作同对照组。两组患者术后均随访1 个月。
1.3 观察指标①临床疗效。术后1 个月参照《肛周脓肿和肛瘘治疗指南》[3]评估患者疗效,创面愈合,脓液、肿痛等症状体征消失为显效;与术前比,创面愈合程度>50%,脓液、肿痛等症状体征有改善为有效;与术前比,创面愈合程度≤ 50%,脓液、肿痛等症状体征仍存在或加重为无效,总有效率=显效率+有效率。②围术期指标。比较两组患者创面愈合时间、住院时间、手术时间及术中出血量。③肛门功能。分别于术前及术后1、3、7 d 采用大便失禁严重度(Wexner)评分[4]评定患者肛门恢复情况,总分为20 分,0 分表示正常,20 分表示完全失禁。④肛门括约肌功能指标。分别于术前、术后1 个月用肛门压力检测仪(瑞典Medtronic Synectics Asia 公司,型号:GI Dlagnostic SYS-TEM)对两组患者直肠静息压、肛管静息压、肛管最大收缩压进行测定。⑤并发症。统计患者术后并发症发生情况,包括尿潴留、漏液、感染等。
1.4 统计学方法采用SPSS 20.0 统计学软件进行数据分析,计数资料(临床疗效、并发症)以[ 例(%)]表示,采用χ2检验;计量资料(围术期指标、Wexner 评分、肛门括约肌功能指标)符合正态分布且方差齐,以(±s)表示,行t检验,多时间点比较采用重复测量方差,两两比较采用SNK-q检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者临床疗效比较术后1 个月两组患者临床总有效率比较,差异无统计学意义(P>0.05),见表1。
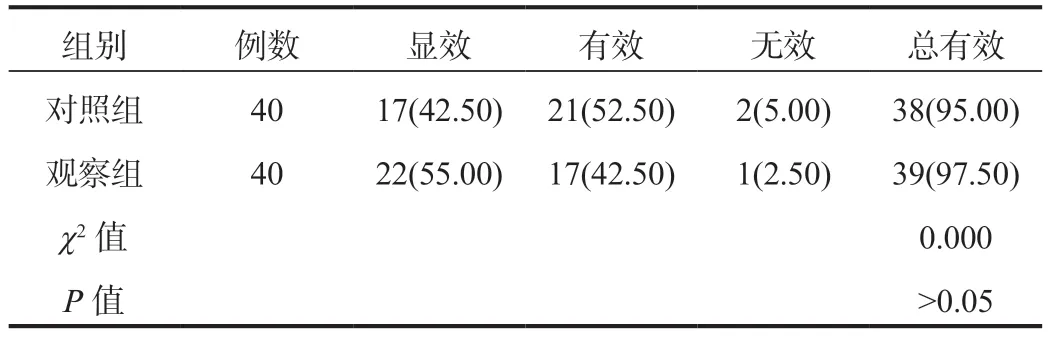
表1 两组患者临床疗效比较[ 例(%)]
2.2 两组患者围术期指标比较与对照组比,观察组患者创面愈合时间、住院时间、手术时间均显著缩短,术中出血量显著减少,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者围术期指标比较(±s)

表2 两组患者围术期指标比较(±s)
术中出血量(mL)对照组 40 15.63±1.26 16.96±1.68 55.42±5.31 83.35±10.05观察组 40 10.34±1.40 11.19±1.42 35.34±6.34 50.64±10.28 t 值 17.763 16.590 15.356 14.390 P 值 <0.05 <0.05 <0.05 <0.05组别 例数 创面愈合时间(d) 住院时间(d) 手术时间(min)
2.3 两组患者Wexner 评分比较与术前比,两组患者术后1~7 d Wexner 评分均逐渐降低,观察组患者术后1、3、7 d Wexner 评分均显著低于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者Wexner 评分比较( 分,±s)
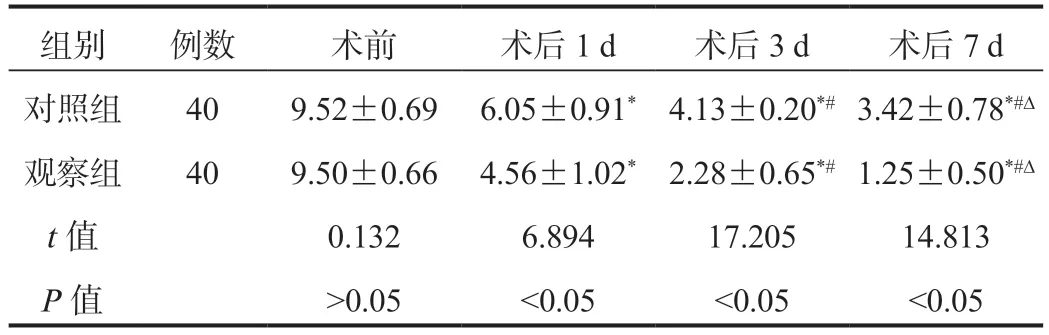
表3 两组患者Wexner 评分比较( 分,±s)
注:与术前比,*P<0.05;与术后1 d 比,#P<0.05;与术后3 d比,ΔP<0.05。Wexner:大便失禁严重度。
组别 例数 术前 术后1 d 术后3 d 术后7 d对照组 40 9.52±0.69 6.05±0.91* 4.13±0.20*# 3.42±0.78*#Δ观察组 40 9.50±0.66 4.56±1.02* 2.28±0.65*# 1.25±0.50*#Δ t 值 0.132 6.894 17.205 14.813 P 值 >0.05 <0.05 <0.05 <0.05
2.4 两组患者肛门括约肌功能指标比较与术前比,术后1 个月对照组患者肛管静息压、直肠静息压、肛管最大收缩压均显著降低,但术后1 个月观察组患者上述指标均显著高于对照组,差异均有统计学意义(均P<0.05),见表4。
表4 两组患者肛门括约肌功能指标比较(kPa,±s)
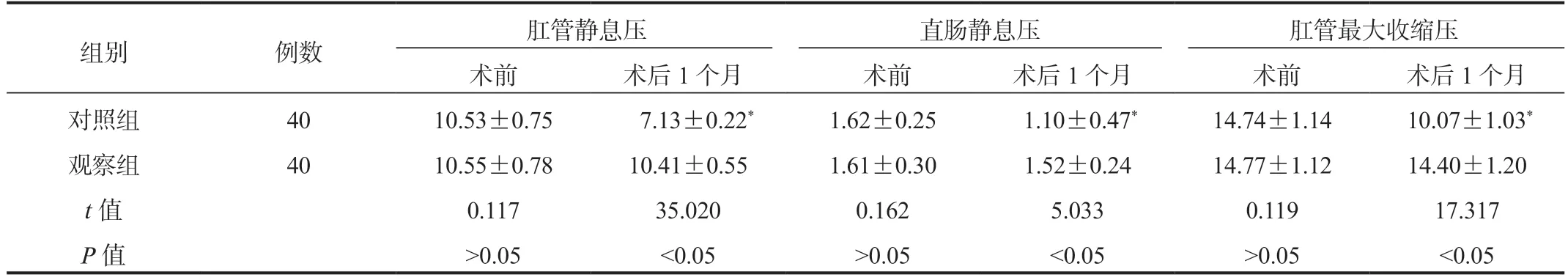
表4 两组患者肛门括约肌功能指标比较(kPa,±s)
注:与术前比,*P<0.05。
组别 例数 肛管静息压 直肠静息压 肛管最大收缩压术前 术后1 个月 术前 术后1 个月 术前 术后1 个月对照组 40 10.53±0.75 7.13±0.22* 1.62±0.25 1.10±0.47* 14.74±1.14 10.07±1.03*观察组 40 10.55±0.78 10.41±0.55 1.61±0.30 1.52±0.24 14.77±1.12 14.40±1.20 t 值 0.117 35.020 0.162 5.033 0.119 17.317 P 值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.5 两组患者并发症发生情况比较术后对照组患者发生尿潴留2 例、感染4 例,漏尿2 例,总发生率为20.00%(8/40),观察组患者发生尿潴留、漏液各1 例,总发生率为5.00%(2/40),经比较,差异有统计学意义(χ2=4.114,P<0.05)。
3 讨论
高位复杂性肛瘘是一种典型的肛瘘类型,由于其管道的走行多位于外括约肌的深部以上,且与外口之间处于相连相通状态的管道较多,因而有着十分复杂的解剖结构,属于典型的难治性肛瘘。有研究显示,高位复杂性肛瘘往往涉及大部分肛门括约肌,在肛门受损与治疗后,有着较高的复发风险[5]。因此,应在确保括约肌正常生理功能的情况下对肛瘘进行治疗,以此在获得良好治疗效果的同时,减少术后并发症的发生,提高手术的安全性。在当前临床中,已出现许多治疗高位复杂性肛瘘的术式,如切开挂线术、经肛括约肌间切开术等。其中,对于切开挂线术而言,其作用机制是借助挂线材料所具有的弹性勒割作用,缓慢勒开括约肌[6]。但在行切开挂线术治疗过程中,由于挂线方法主要是借助丝线或者皮筋将瘘管及肛门括约肌缓慢、持续勒开,受持续的压力刺激,因此会增加患者肛门的疼痛感;且该手术方式术后愈合时间较长,预后效果不佳。因此,仍需找寻更妥当的手术方式。
经肛括约肌间切开术是一种治疗肛瘘的新型术式,其先打开肛门括约肌间后深括约肌间隙,不将外括约肌离断,可将括约肌保留下来,对肛门功能损伤较小。且经肛括约肌间切开术术前便已经对括约肌间平面瘘道位置给予明确,其手术创面小,可将全部脓液彻底清除,患者术后恢复快,且不易出现漏液、感染等并发症,安全性较高[7];此外,经肛括约肌间切开术还能把一个原本处于封闭状态的括约肌间隙向一个开放性创面进行转化,因而可为手术顺利开展及术后恢复提供助力,可促进患者创面愈合[8]。本研究结果显示,两组患者临床总有效率比较,差异无统计学意义,但与对照组比,观察组患者手术时间、创面愈合时间、住院时间均更短,术中出血量更少,且术后1、3、7 d Wexner 评分均更低,提示切开挂线术、经肛括约肌间切开术治疗高位复杂性肛瘘患者,均有良好的临床治疗效果,但与切开挂线术相比,经肛括约肌间切开术能显著改善其围术期指标,加速术后康复进程,恢复肛门功能。
受手术创伤、术后因素等影响,肛瘘术后会导致患者肛门周围括约肌收缩能力下降,导致直肠静息压、肛管静息压、肛管最大收缩压等降低,患者肛门功能发生障碍[9]。经肛括约肌间切开术在手术切除过程中只切断了内口以下的内括约肌,保留了完整的外括约肌,且对外括约肌外的瘘管行旷置引流,内口处行小切口切除,因此经肛括约肌间切开术术后瘢痕小,从而减轻了对患者肛门括约肌功能的损伤,最大限度地保护肛门功能[10]。本研究结果显示,对照组患者术后1 个月肛管静息压、直肠静息压、肛管最大收缩压均显著降低,但观察组患者上述指标显著高于对照组,表明经肛括约肌间切开术能够使高位复杂性肛瘘患者的肛肠动力学维持稳定状态,可避免其波动而对肛肠功能造成影响。
综上,切开挂线术、经肛括约肌间切开术治疗高位复杂性肛瘘患者,均有良好的临床治疗效果,但与切开挂线术相比,经肛括约肌间切开术能显著改善其围术期指标,加速术后康复进程,且对肛门括约肌功能影响较小,可减轻对肛门功能损伤,且安全性高,值得临床推广和应用。
