NIRAF 技术辅助识别甲状旁腺的有效性及对术后甲状旁腺保护和甲状旁腺激素表达的影响
2023-09-13王换芳赵风志陈永利高晓明
王 旭,王换芳,赵风志,陈永利,高晓明,陈 荣
甲状腺癌起源于甲状腺上皮细胞,多表现为颈部无痛性肿块或结节,根治术是甲状腺癌最主要的治疗方式,但术后极易发生喉返神经损伤和永久性甲状旁腺功能衰退等并发症,严重降低患者生存条件[1,2]。 随着医学技术的普及和发展,甲状旁腺功能的保留成为临床重点,而如何在甲状腺切除术中快速、精准识别甲状旁腺,已成为研究重点[3]。传统根治术中辨认甲状旁腺依赖于临床医师的经验,但具有主观性,且无法在低年资医师和基层社区医院普及和推广[4]。 近红外自体荧光显像 (near-infrared autofluorescence imaging,NIRAF)技术是新近发展的识别技术,具有较高的机体组织穿透性和低生物光损伤,且无需注射造影剂,已逐渐应用于临床影像学中。 NIRAF 应用于甲状旁腺的辨识样本量不足, 且识别有效性研究相对较少[5]。因而笔者探讨NIRAF 技术辅助识别甲状旁腺的有效性及对术后甲状旁腺保护和甲状旁腺激素(parathyroid hormone,PTH)表达的影响,为临床提供依据。
1 资料与方法
1.1 临床资料
选择2020 年1 月至2022 年9 月在邢台医学高等专科学校第二附属医院收治的122 例甲状腺癌患者,其中男性95 例,女性27 例;年龄39 ~51 岁,平均年龄45.23 岁(标准差3.09 岁);病理类型,乳头状癌105 例,滤泡性腺瘤17 例;切除术类型,单侧切除术46 例,双侧切除术76 例。 笔者研究经笔者所在医院伦理委员会批准。
按照随机数表法将患者分为对照组(行常规甲状腺癌手术)和研究组(在NIRAF 技术辅助下行甲状腺切除术),每组61 例。 对照组男性44 例,女性17 例;年龄39 ~51 岁,平均年龄45.23 岁(标准差3.09 岁);病理类型,乳头状癌56 例,滤泡性腺瘤5 例;切除术类型,单侧切除术21 例,双侧切除术40 例。研究组男性51 例, 女性10 例; 年龄39 ~51 岁, 平均年龄45.55 岁(标准差2.89 岁); 病理类型, 乳头状癌49例,滤泡性腺瘤12 例;切除术类型,单侧切除术25例,双侧切除术36 例。
两组患者性别、病理类型、年龄、切除术类型等资料比较, 差异无统计学意义 (χ2/t = 2.331、3.349、0.591、0.558,均P>0.05)。
选择标准:①均经颈部超声、CT 及病理组织确诊为甲状腺癌[6];②年龄18 ~75 岁;③均符合手术治疗,符合麻醉指征,无远处转移;④入院前未经放化疗等治疗;⑤患者首次发病,病例资料齐全,能正常沟通和交流;⑥患者知情同意,并认可研究方案,同时签署知情同意书。
排除标准:①合并其他恶性肿瘤者;②凝血功能障碍、出血性疾病者;③自身免疫疾病者;④无法耐受NIRAF 技术,非首次甲状腺切除术;⑤病灶无法通过手术控制,肝、肾等重要脏器衰竭者;⑥合并甲状旁腺增生和肿瘤等甲状旁腺疾病者;⑦并发甲状腺肿瘤侵犯周边组织;⑧甲状腺功能亢进;⑨不配合者。
1.2 方法
1.2.1 手术方法
手术均由同一团队进行, 术前均确认手术指征,术前禁饮、禁食6 h 以上。 对照组患者行常规甲状腺根治术。 大体观察:常规麻醉后,将皮纹作为切口,切开颈白线,并分离带状肌,充分暴露腺体,确定喉上神经外侧支,缓慢断开上极血管,牵拉甲状腺上极后断开中静脉、下动脉分支等,同步牵拉甲状腺下极,肉眼观察甲状旁腺,颜色组织对比定位、识别甲状旁腺,并加以保护。 甲状腺切除后观察:紧贴甲状腺真被膜的同时游离腺体,并断离下动脉分支,找寻喉返神经并行解离操作至入喉处, 断开甲状腺峡部和侧韧带,切除甲状腺,游离喉返神经充分暴露Ⅳ淋巴组织,肉眼寻找和定位甲状旁腺;标本观察:清除Ⅳ淋巴组织的淋巴结和脂肪组织,标本切除后继续寻找甲状旁腺。
观察组患者使用NIRAF 技术识别甲状旁腺,探头波长为785 nm,促进甲状旁腺激发自体荧光,波长为830 nm,激光探头捕获甲状旁腺自体荧光波长,依据光谱强度的差异性信号传导至显像仪器;手术过程中,将探头对准术野,距离10 ~12 cm,调整焦距,显示屏上实时表征灰阶图像, 成像界面若出现白色图像,则为甲状旁腺。分别在对照组大体观察、甲状腺切除后观察和标本观察,保护甲状旁腺。
1.2.2 观察指标
围术期指标:记录两组患者的伤口长度、术中出血量、手术时间、术后引流量和住院时间等。
甲状腺功能指标:分别于术前和术后7 d 采集空腹肘静脉外周血4 mL, 微量离心 (FrescoTM21 型,Thermo Scientific,美国)后获得上清液为血清产物,用化学发光免疫仪器(CL-6000i 型,迈瑞医疗,中国)测定促甲状腺激素(thyroid-stimulation hormone,TSH)、三碘甲状腺原氨酸(triiodothyronine,T3)、甲状腺激素(thyroid hormones,T4) 及甲状腺球蛋白(thyroglobulin,TG)等指标。
应激激素和甲状腺球蛋白: 分别于术前和术后7 d 采集空腹肘静脉外周血4 mL, 离心获得血清,用全功能多功能酶标仪 (CLARIOstar PLUS。 BMG LABTECH,德国)酶联免疫吸附分析测定皮质醇(cortisol,Cor)、血管紧张素Ⅱ(angiotensin-Ⅱ,AT-Ⅱ)、去甲肾上腺素(norepinephrine,NE)及超氧化物歧化酶(superoxide dismutase,SOD)等。
血钙和PTH:分别于术前和术后7 d 采集空腹肘静脉外周血2 mL,用化学发光免疫仪器测定PTH;用全自动生化分析仪(BS-350S 型。 迈瑞Mindray 公司,中国)测定血钙浓度。
免疫功能:分别于术前和术后7 d 采集空腹肘静脉外周血4 mL,用流式细胞仪(DxFLEX 型。Beckman Coulter,美国)检测两组患者CD3+CD4+、CD3+CD8+和CD4+/CD8+等免疫指标。
并发症: 记录两组患者围术期并发症发生情况,如感染、 发音困难、 声音嘶哑、 术后低血钙及术后PTH 减退等。
识别甲状旁腺的有效性:正常状态下甲状旁腺位于甲状腺背侧的4 个, 即双侧甲状腺术存在4 个,单侧甲状腺术2 个。 NIRAF 技术:在显像技术中出现白色类圆形信号形态,术中由两名高年资影像学医师判断,若出现可疑的组织,需送病理室检测。 肉眼:两名高年资临床医师判断是否为甲状旁腺。
1.3 统计学方法
采用SPSS 25.0 软件进行分析。 计量资料符合正态分布,以均数± 标准差表示,组间行独立样本t 检验,术前后行配对t 检验;计数资料以例(%)表示,比较采用χ2检验。 P<0.05 为差异有统计学意义。
2 结果
2.1 两组围术期指标比较
研究组与对照组患者伤口长度、 术中出血量、手术时间、术后引流量和住院时间比较,差异无统计学意义(P>0.05)。 见表1。

表1 两组患者围术期指标比较Tab.1 Comparison of perioperative indexes between 2 groups
2.2 两组甲状腺功能指标比较
术前两组患者TSH、T3、T4、Tg 等甲状腺功能指标差异无统计学意义[(2.13 ± 0.25) mU/L vs (2.15 ±0.33)mU/L,(1.82±0.25)ng/L vs (1.79±0.22)ng/L,(4.56 ± 0.49) ng/L vs (4.52 ± 0.50) ng/L,(285.89 ±30.22) μg/L vs (282.98 ± 33.43) μg/L。 t = 0.377、0.704、0.446、0.504,P = 0.707、0.483、0.656、0.615];术后7 d 两组患者TSH 明显提高 (P<0.05),T3、T4 和TG 明显降低(P<0.05),但研究组TSH、T3、T4 和Tg与对照组比较,差异无统计学意义[(3.68±0.34)mU/L vs(3.65 ± 0.41) mU/L,(0.99 ± 0.11) ng/L vs (1.02 ±0.15) ng/L,(2.39 ± 0.34) ng/L vs (2.35 ± 0.44) ng/L,(142.34±19.23)μg/L vs (145.01±20.58)μg/L。 t=0.440、1.260、0.562、0.740,P=0.661、0.210、0.575、0.461]。见表2。
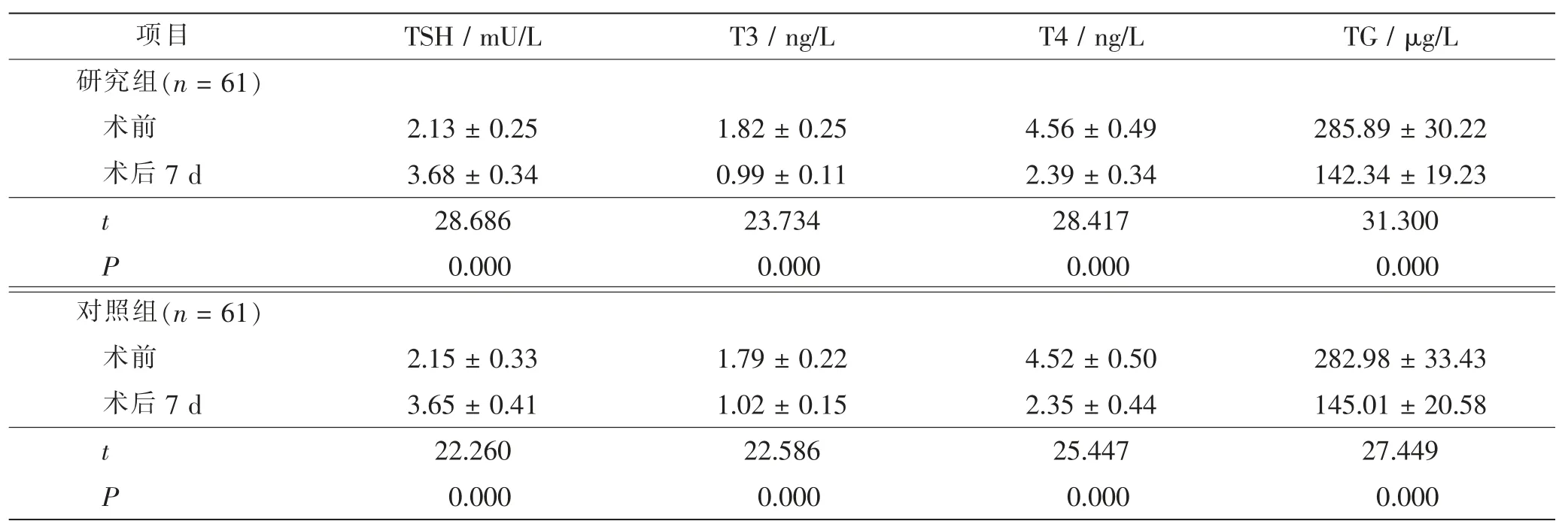
表2 两组患者甲状腺功能指标比较Tab.2 Comparison of thyroid function between 2 groups
2.3 两组氧化应激指标比较
术前两组患者Cor、NE、AT-Ⅱ和SOD 差异无统计学意义[(236.59 ± 25.37) nmol/L vs (238.04 ±26.02) nmol/L,(494.55 ± 51.09) ng/L vs (501.47 ±47.82) ng/L, (23.39 ± 2.52) ng/mL vs (23.45 ±2.68) ng/mL,(74.68 ± 7.59) nU/mL vs (75.08 ±8.02)nU/mL。t=0.312、0.772、0.127、0.283,P=0.756、0.441、0.899、0.778]。 术后7 d 两组患者Cor、NE 和AT-Ⅱ明显降低(P < 0.05),两组患者SOD 明显提高(P<0.05), 但研究组Cor、NE、AT-Ⅱ和SOD 与对照组差异无统计学意义[(149.58±18.34)nmol/L vs(150.35 ± 20.11) nmol/L,(236.48 ± 35.02) ng/L vs(232.94±33.42)ng/L,(14.59±2.98)ng/mL vs(15.21±2.33) ng/mL,(148.15 ± 16.13) nU/mL vs (149.32 ±15.26)nU/mL。t=0.221、0.571、1.280、0.412,P=0.825、0.569、0.203、0.681]。 见表3。

表3 两组患者氧化应激指标比较Tab.3 Comparison of oxidative stress indexes in 2 groups
2.4 两组免疫功能比较
术前两组患者CD3+CD4+、CD3+CD8+和CD4+/CD8+等免疫指标差异无统计学意义 (30.79±3.24 vs 30.83±3.31,28.65±2.90 vs 28.59 ± 2.88,1.07 ± 0.12 vs 1.08 ± 0.14。 t = 0.065、0.115、0.424,P = 0.948、0.909、0.673)。 术后7 d,两组患者CD3+CD4+和CD4+/CD8+水平明显提高(P<0.05),两组患者CD3+CD8+水平明显降低(P < 0.05),且研究组患者CD3+CD4+和CD4+/CD8+水平明显高于对照组 (43.83 ± 4.59 vs 40.23 ± 3.78,1.93 ± 0.21 vs 1.73 ± 0.13。 t = 4.729、6.325,P=0.000、0.000), 研究组患者CD3+CD8+水平明显低于对照组 (22.61 ± 2.31 vs 23.81 ± 2.62。 t =2.683,P=0.008)。 见表4。

表4 两组患者免疫功能水平比较Tab.4 Comparison of immune function between 2 groups
2.5 两组甲状旁腺保护功能指标比较
术前两组患者血钙和PTH 水平比较, 差异无统计学意义(P>0.05);术后7 d 两组患者血钙和PTH明显降低, 且研究组患者血钙和PTH 明显高于对照组(P<0.05)。 见表5。

表5 两组患者甲状旁腺保护功能指标比较Tab.5 Comparison of parathyroid protective function between 2 groups
2.6 两组并发症比较
研究组出现感染4 例(6.56%)、发音困难5 例(8.20%)、声音嘶哑6 例(9.84%)、术后低血钙14 例(5 例单侧手术,9 例双侧手术)(22.95%)、 术后PTH减退4 例(6.56%)。 对照组出现感染5 例(8.20%)、发音困难8 例(13.11%)、声音嘶哑5 例(8.20%)、术后低血钙27 例 (8 例单侧手术;19 例双侧手术)(44.26%)、术后PTH 减退12 例(19.67%)。两组患者均出现感染、发音困难和声音嘶哑等并发症,但差异无统计学意义(χ2=0.120、0.775、0.100,P>0.05);研究组患者术后低血钙和PTH 减退比例明显低于对照组(χ2=6.208、4.604,P<0.05)。
2.7 两组甲状旁腺识别有效性比较
对照组总甲状旁腺数量为202 个,研究组患者总甲状旁腺数量为194 个。研究组患者甲状腺被膜解剖前检出率为56.19%(109/194), 明显高于对照组的31.19%(63/202)(χ2=25.169,P=0.000); 研究组与对照组比较,甲状旁腺总检出率[90.72%(176/194)vs 85.15%(172/202)。 χ2=2.886,P=0.089]和总体准确度[98.30 %(173/194) vs 98.26 %(169/202)。 χ2=0.180、P=0.671]差异无统计学意义。
3 讨论
甲状腺是机体重要内分泌器官, 在激素紊乱、碘缺乏或其他慢性疾病等因素下可转化成甲状腺癌,早期未见特异性,超声检查可判断肿块,甲状腺癌根治术是甲状腺癌的主要控制方式, 可有效切除病灶,阻止肿瘤细胞的增长、繁殖,相对于其他肿瘤预后较好,但其发病率逐年增加,已成为第4 位恶性肿瘤类型[7,8]。甲状旁腺的解剖结构在甲状腺内, 主要通过分泌PTH 以维持钙磷平衡, 甲状腺切除术会面临甲状旁腺损伤问题,随着甲状腺癌根治术的临床应用,喉返神经损伤和甲状旁腺损害的报道逐渐增多,前者可依据神经检测仪降低发生率, 而后者因甲状旁腺体积小、着色不显著、位置易迁移及数量不确定等,无法在术中准确定位,极易切除或破坏其血液供应,引发低钙血症,出现抽搐、神经感觉失常等,降低生存质量,甚至危及生命, 因而精准识别甲状旁腺并保留原位,对降低甲状旁腺损伤发生率、改善预后具有重要临床意义[9~11]。
甲状旁腺的识别临床通常以组织穿刺洗脱液中PTH 为金标准,但围术期期间采集较为繁琐,影响手术进度。 常规辨识甲状旁腺的方式为肉眼,根据临床医师的经验,有一定的主观性;超声影像学可通过探头、 多普勒成像技术及造影剂等技术判断肿块位置,而甲状腺体积较小,若需准确判断则配合造影剂等定位,但有部分患者对造影剂过敏,且造影剂的注射需要丰富的临床经验;NIRAF 是常见术中显像技术,可依据漫反射原理鉴定化学成分,其已应用于甲状旁腺的识别,但应用于甲状腺根治术的有效性研究有限[12,13]。笔者结果表明,研究组患者甲状腺被膜解剖前检出率为56.19%,明显高于对照组的31.19%(P<0.05);研究组患者甲状旁腺总检出率和总体准确度差异无统计学意义,提示NIRAF 技术定位的有效性,尤其在血管网保留完好的阶段;进一步比较两组患者不同辨识方式甲状旁腺保护情况, 术后7 d 两组患者血钙和PTH 明显降低, 且研究组患者血钙和PTH 明显高于对照组,同时甲状腺指标、免疫功能和氧化应激指标可侧面反映围术期期间机体甲状旁腺保护情况,笔者研究发现,术后7 d 两组患者氧化应激指标和甲状腺指标均显著改善, 但两组间无显著差异; 而术后7 d免疫功能明显提高,研究组患者免疫功能水平提高优于对照组, 证实NIRAF 技术在保护甲状旁腺的优越性。 分析认为,NIRAF 技术作为非侵入性显微定位,可利用甲状旁腺细胞的荧光团, 在785 nm 处可产生820 nm 荧光团以辨识腺体, 可在手术初始阶段辅助医师判断甲状旁腺血供血管,更容易保留血液供应功能完善的甲状旁腺,降低低血钙比例[14,15];同时在实际过程和文献报道中均显示,围术期过程中,绝大部分甲状旁腺先于肉眼识别,且因上覆组织的厚度,自体荧光无法完全辨识,而随着被膜解剖的深入,其检出率明显增加; 肉眼在笔者研究中亦发挥较好的作用,系笔者所在医院临床医师的经验, 而NIRAF 技术应用表明, 该技术的推广可增强低年资医师的专业度,缩短学习曲线,以期达到甲状旁腺原位保留率[16,17]。陈志达等[18]证实,尽管脂肪组织或结缔组织会造成NIRAF 技术的漏诊、误诊,但在临床实际中提前预判甲状旁腺位置重要性强于识别数目。 此外,NIRAF 探测过程需2 ~3 分钟/次,术中需探测4 次,且需要关闭灯光,理论上会中断手术或延长手术时间,但在笔者研究中研究组手术时间与对照组相当,可能与临床医师实际操作有关, 肉眼识别腺体需临床医师高度集中注意力, 因而NIRAF 技术可缓解临床医师手术紧张度,降低围术期失误率[19]。 但临床需注意以下问题。①清晰度差问题:NIRAF 成像清晰度可能会受到周围环境光的影响,在使用NIRAF 进行成像时,需要减少周围环境光的干扰,并可以通过降低手术室的照明强度或使用黑暗的手术室来实现。 ②聚焦反应慢问题:NIRAF 成像技术需要一定的时间才能够对组织进行成像, 在使用NIRAF 成像时, 需要等待一段时间,以确保成像质量。③需要正确的成像距离和角度:NIRAF 成像需要正确的距离和角度才能获得最佳的成像效果,术中应该通过调整成像设备的距离和角度来获得最佳的成像效果。 ④对手术器械的影响:NIRAF 成像技术可能会受到手术器械的干扰, 因此在使用NIRAF 成像技术时, 需要避免手术器械遮挡成像区域。 笔者仅纳入122 例甲状腺癌患者,样本量和样本来源单一,仍需扩充样本量,以验证结果准确性。
综上所述,NIRAF 技术辅助识别甲状旁腺组织,可有效提高甲状腺被膜解剖前检出率, 减小血钙和PTH 减退幅度,增强术后甲状旁腺保护,改善免疫机能,值得临床进一步研究并推广。
