合并2 型糖尿病的乳腺癌患者的临床特征及预后影响因素分析
2023-08-15王岩石克梁静
王岩,石克,梁静
河南科技大学第一附属医院病理科,河南 洛阳 4710000
乳腺癌是一种发生于乳腺上皮或导管上皮的恶性肿瘤,其发病率居所有女性恶性肿瘤首位[1-2]。研究显示,糖尿病与乳腺癌密切相关,这主要是因为恶性肿瘤的发生可能与肥胖、高血糖等的相互作用有关[3]。近年来,随着人们生活习惯和饮食结构的改变,2 型糖尿病的发病率呈逐年上升趋势,合并2 型糖尿病的乳腺癌患者也越来越多。由于2型糖尿病的影响,乳腺癌患者的临床特征会发生一定的改变,故了解其临床特征对指导治疗、预测预后有重要意义[4-5]。相较于单纯的乳腺癌,合并2型糖尿病的乳腺癌患者预后更差,因此,明确影响其预后的因素是临床研究关注的重点。鉴于此,本研究探讨合并2 型糖尿病的乳腺癌患者的临床特征及预后的相关影响因素,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年1月至2019年8月河南科技大学第一附属医院收治的乳腺癌患者。纳入标准:①经病理学检查证实为乳腺癌;②合并2 型糖尿病且空腹血糖≥7.0 mmol/L,餐后2 h 血糖≥11.1 mmol/L;③均为女性;④临床资料完整。排除标准:①合并1 型糖尿病或继发性糖尿病;②肿瘤治疗不规范;③Ⅳ期乳腺癌或合并其他恶性肿瘤。根据纳入和排除标准,本研究共纳入110 例乳腺癌患者,依据是否合并2 型糖尿病分为非合并组(n=58)和合并组(n=52)。非合并组患者年龄38~73 岁,平均(50.17±11.06)岁;发病部位:单侧50 例,双侧8 例;绝经情况:绝经30 例,未绝经28 例。合并组患者年龄39~71 岁,平均(50.03±10.92)岁;发病部位:单侧46 例,双侧6 例;绝经情况:绝经29 例,未绝经23 例。两组患者年龄、发病部位、绝经情况比较,差异均无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准通过,所有患者均知情同意。
1.2 治疗方法和资料收集
患者入院后,均接受手术切除病灶,合并2 型糖尿病的乳腺癌患者,手术前需加强血糖控制,即口服二甲双胍。根据患者的年龄、体重、肝肾功能等调整二甲双胍剂量,初始剂量为500 mg,每天1~3 次,餐后立即服用,剂量可能会逐渐增加,但最大剂量不超过每天2550 mg。同时,指导患者科学饮食,适当进行运动锻炼;若患者血糖控制不佳,则采用胰岛素进行降糖治疗。
记录合并组、非合并组乳腺癌患者的临床特征,包括年龄、病变部位、绝经情况、家族史、血糖(空腹血糖、餐后2 h 血糖)水平、远处转移情况、肿瘤直径、病理类型(浸润性导管癌、浸润性小叶癌、浸润性乳头状癌、黏液腺癌)、临床分期、组织学分级、腋窝淋巴结转移情况、雌激素受体(estrogen receptor,ER)表达情况、孕激素受体(progesterone receptor,PR)表达情况、人表皮生长因子受体2(human epidermal growth factor receptor 2,HER2)表达情况等。
1.3 随访方法
采用电话、微信或门诊复诊的方法对合并组患者进行为期2 年的随访,随访时间截至2021 年8月,记录患者的预后情况,包括2 年生存和远处转移情况。
1.4 统计学方法
采用SPSS 22.0 软件对所有数据进行统计分析,计量资料以均数±标准差(±s)表示,组间比较采用t检验;计数资料以例数和率(%)表示,组间比较采用χ2检验;合并2 型糖尿病的乳腺癌患者预后的影响因素采用多因素Logistic 回归分析;以P<0.05 为差异有统计学意义。
2 结果
2.1 非合并组与合并组乳腺癌患者临床特征的比较
非合并组与合并组乳腺癌患者病理类型、组织学分级、腋窝淋巴结转移情况、PR 表达情况比较,差异均无统计学意义(P>0.05)。合并组与未合并组乳腺癌患者的肿瘤直径、临床分期、ER 表达情况、HER2 表达情况比较,差异均有统计学意义(P<0.01)。(表1)
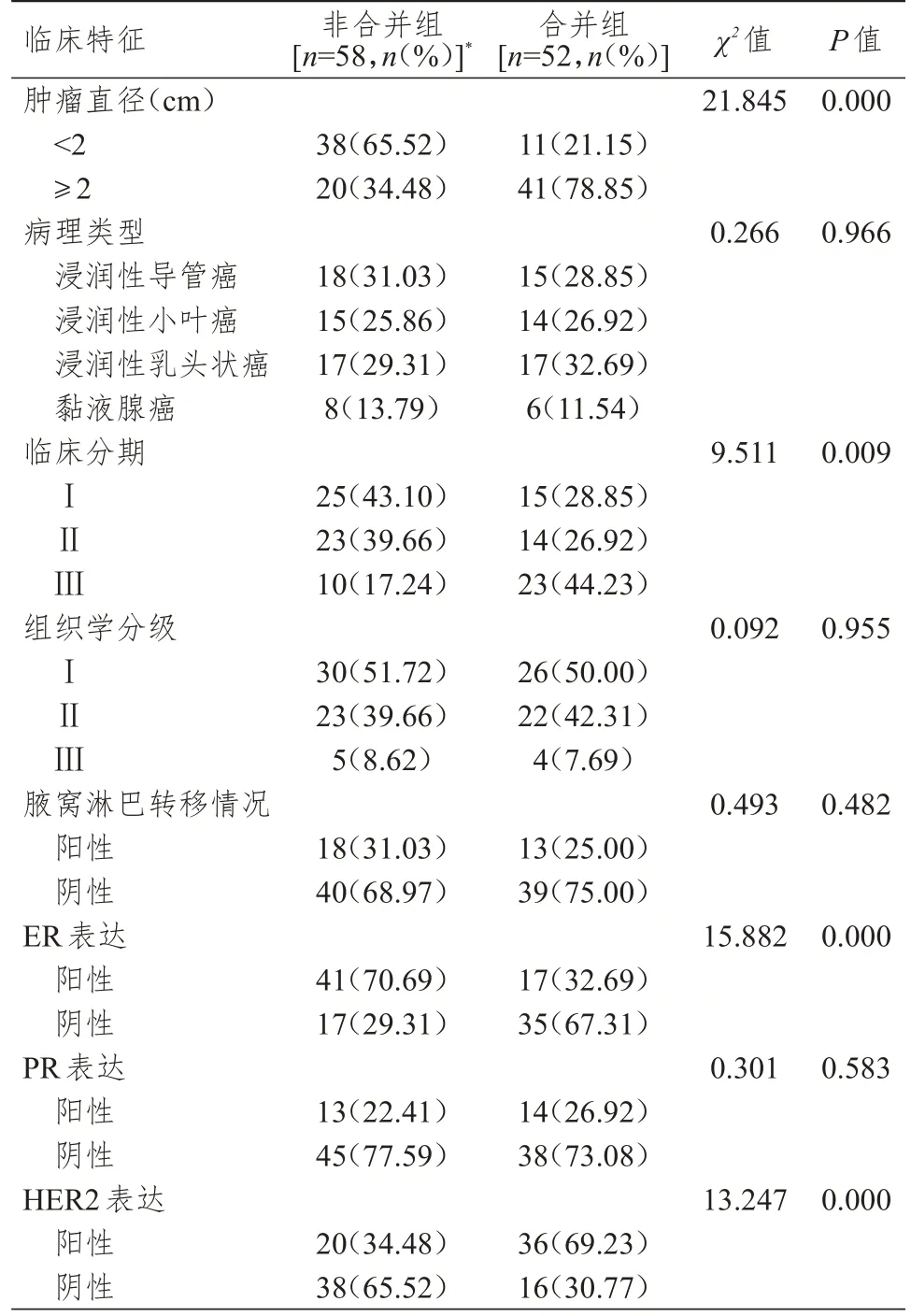
表1 非合并组与合并组乳腺癌患者临床特征的比较
2.2 预后情况的比较
随访2 年,合并组乳腺癌患者的2 年生存率为40.38%(21/52),低于非合并组患者的65.52%(38/58),差异有统计学意义(χ2=6.964,P<0.05);合并组患者的远处转移率为50.00%(26/52),高于非合并组患者的25.86%(15/58),差异有统计学意义(χ2=6.833,P<0.05)。
2.3 合并2型糖尿病的乳腺癌患者预后影响因素的单因素分析
随访2 年,合并2 型糖尿病的乳腺癌患者生存21 例,死亡31 例。单因素分析结果显示,年龄、空腹血糖水平、餐后2 h 血糖水平、远处转移情况、肿瘤直径、临床分期均可能与合并2 型糖尿病的乳腺癌患者的预后有关(P<0.05),而病变部位、绝经情况、家族史、病理类型、组织学分级、腋窝淋巴结转移情况、ER 表达情况、PR 表达情况、HER2 表达情况均可能与合并2 型糖尿病的乳腺癌患者的预后无关(P>0.05)。(表2)

表2 合并2 型糖尿病的乳腺癌患者预后影响因素的单因素分析(n=52)
2.4 合并2型糖尿病的乳腺癌患者预后影响因素的多因素分析
将单因素分析中差异有统计学意义的年龄、空腹血糖水平、餐后2 h 血糖水平、远处转移情况、肿瘤直径、临床分期作为自变量,将合并2 型糖尿病的乳腺癌患者的预后作为因变量,纳入多因素Logistic 回归分析,结果显示,空腹血糖>9.0 mmol/L、餐后2 h 血糖>13.0 mmol/L、远处转移、肿瘤直径≥2 cm、临床分期为Ⅲ期均是合并2 型糖尿病的乳腺癌患者预后不良的独立危险因素(P<0.05)。(表3)
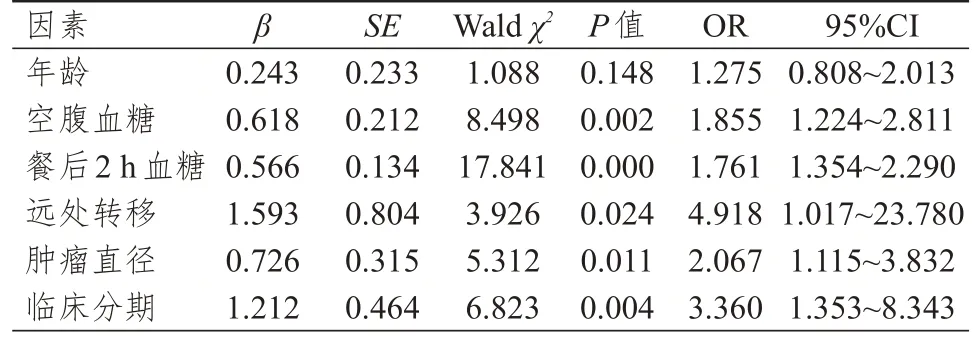
表3 合并2 型糖尿病的乳腺癌患者预后影响因素的多因素Logistic 回归分析
3 讨论
乳腺癌是女性常见的恶性肿瘤之一,严重威胁女性生命健康。数据显示,中国乳腺癌年发病例数为392 万例,其中城市人口占2/3。乳腺癌发病率居中国所有恶性肿瘤第5 位,居女性恶性肿瘤第1 位,占所有女性恶性肿瘤的17%[6]。糖尿病是一种以长期高血糖为特征的代谢性疾病,2 型糖尿病是常见类型,主要由胰岛素分泌缺陷或胰岛素作用缺陷导致[7-8]。近年来,随着研究的进一步深入,有学者发现,糖尿病与恶性肿瘤的发生密切相关。王晓钰等[9]研究发现,糖尿病会促进结直肠癌或乳腺癌进展,合并2 型糖尿病的乳腺癌患者由于受到高血糖、糖代谢异常的影响,其病情也会与单纯乳腺癌患者存在一定差异。
本研究结果显示,合并组中肿瘤直径>2 cm的比例高于非合并组,临床分期为Ⅲ期的比例高于非合并组,ER 阳性表达比例低于非合并组,HER2 阳性表达比例高于非合并组,差异均有统计学意义(P<0.05)。表明合并与不合并2 型糖尿病的乳腺癌患者的临床特征存在明显差异。这可能是因为2 型糖尿病引起的高血糖、高胰岛素血症、胰岛素抵抗、慢性炎症、免疫缺陷等均会影响乳腺癌的生物学行为,使乳腺癌患者的临床特征发生改变。长期高血糖状态会降低毛细血管通透性,破坏肿瘤细胞线粒体上的呼吸酶,引起细胞发生无氧糖酵解,增加其能量消耗,为肿瘤细胞的生长、代谢提供更好的条件。有研究显示,糖酵解能力减弱会抑制肿瘤细胞侵袭[10-11]。合并2 型糖尿病患者的胰岛素抵抗、高胰岛素血症会引起细胞表面表达胰岛素受体,促进胰岛素样生长因子1 受体(insulin-like growth factor 1 receptor,IGF1R)与配体结合,激活多种信号通路,刺激恶性肿瘤多种生物特性,促使恶性肿瘤细胞进一步发展。同时,IGF1R 可通过促进细胞增殖及分化、血管生成等通路诱发肿瘤[12-13]。因此,合并2 型糖尿病的乳腺癌患者肿瘤直径相对较大,且分期较晚。在乳腺癌分泌治疗中,ER 是重要的指标之一,对于乳腺癌患者,2 型糖尿病会导致患者体内DNA 甲基化转移酶水平升高,引起ER基因启动子甲基化,导致ER低表达,使合并2 型糖尿病的乳腺癌患者的ER 阳性表达率降低[14-15]。HER2 阳性表达可抑制细胞凋亡,促进细胞增殖,增加肿瘤细胞的侵袭力,促进肿瘤新生血管生成和淋巴管生成,HER2 是乳腺癌靶向治疗的重要靶点[16]。由于糖尿病会促进乳腺癌的进一步发展,故HER2 阳性表达率相对较高。
本研究进一步对合并2 型糖尿病的乳腺癌患者的预后进行分析,结果显示,随访2 年,合并组乳腺癌患者的2 年总生存率低于非合并组,远处转移率高于非合并组,差异均有统计学意义(P<0.05)。表明与单纯乳腺癌相比,合并2 型糖尿病的乳腺癌患者的预后较差,临床收治合并2 型糖尿病的乳腺癌患者时,应做到早期准确诊断、早期治疗,在肿瘤规范化治疗的同时重视对糖尿病的治疗。本研究多因素Logistic 回归分析结果显示,空腹血糖>9.0 mmol/L、餐后2 h 血糖>13.0 mmol/L、远处转移、肿瘤直径≥2 cm、临床分期为Ⅲ期均是合并2 型糖尿病的乳腺癌患者预后不良的独立危险因素(P<0.05)。表明血糖控制情况、远处转移情况、肿瘤直径、临床分期与患者的不良预后密切相关,与相关研究报道的结果一致[17-18]。血糖控制不佳与患者的饮食、运动密切相关,若患者饮食不合理、缺乏运动,则会影响血糖控制效果。而长期高血糖状态下的高密度脂蛋白会增强乳腺癌细胞的侵袭、转移能力,导致肿瘤直径增大、临床分期增加,远处转移率提高[19]。而临床分期越晚,远处转移率越高,此时患者多已失去了最佳的手术治疗时机,导致其预后较差[20]。
综上所述,与不合并2 型糖尿病的乳腺癌患者相比,合并2型糖尿病的乳腺癌患者的预后更差,空腹血糖>9.0 mmol/L、餐后2 h 血糖>13.0 mmol/L、远处转移、肿瘤直径≥2 cm、临床分期为Ⅲ期均是合并2 型糖尿病的乳腺癌患者预后不良的独立危险因素。但本研究纳入的样本量较少,后续还需增加样本量对本研究数据进行验证,为合并2 型糖尿病的乳腺癌患者的临床治疗、预后评估提供更为科学的参考依据。
