宫颈高级别上皮内病变宫颈冷刀椎切术后切缘阳性影响因素及其预后随访分析
2023-06-29蔡阳阳熊丽丽付改玲
蔡阳阳,熊丽丽,付改玲
(河南科技大学第一附属医院 妇科,河南 洛阳 471000)
宫颈高级别上皮内病变被认为是宫颈的癌前病变,病变程度较高,容易发展成为宫颈癌。很大比例的患者在出现宫颈高级别上皮内病变后,并未出现特别的不适症状,部分患者可出现反复的同房后接触性出血以及白带异常的表现[1]。通过进行宫颈TCT、HPV筛查以及阴道下活检,可见宫颈上皮内瘤变的出现,且患者常合并HPV感染[2]。应对宫颈高级本上皮内病变常使用宫颈锥切手术治疗,对病变的宫颈组织进行切除后,还需进行病理学检查以确认刀口是否存在残存病变,若术后切缘呈现阴性,表示患者已经治愈,后期对宫颈进行定期检查即可;若切缘仍存在病变宫颈组织,提示患者的癌前病变指征并未彻底消除,后续存在较高的复发风险,必要时需进行二次椎切手术[3-4]。基于这一基础,在执行手术之前对术后切缘阳性的高风险干预基于一定的评估,并通过改进手术技术以及辅助治疗的方式提高治疗有效率是十分必要的。为了进一步探究可能引起宫颈高级别上皮内病变患者术后切缘阳性的相关因素,本研究选取了86例患者展开回顾性研究,并分析术后切缘阳性、切缘阴性两组研究对象的预后情况。现报告如下:
1 资料与方法
1.1 一般资料
回顾性分析2020年5月~2021年12月期间,本院收治的宫颈高级别上皮内病变宫颈冷刀椎切除术患者共计86例。纳入标准:①符合宫颈高级别上皮内病变的诊断标准[5];②接受宫颈冷刀锥切术,且临床资料齐全;③年龄不低于18周岁的已婚女性或未婚但存在性行为史的女性;排除标准:①合并其他类型的癌症病变患者;②由于不可抗因素术后转院、造成临床信息不完整或随访失联患者;③存在精神异常的患者;纳入本研究的试验对象对研究内容知情且签署了知情同意书;本研究内容经医院伦理委员会审议并批准通过。根据患者术后切缘是否呈阳性将其划分为切缘阳性组(n=39)以及切缘阴性组(n=47)。切缘阳性组年龄范围38~65岁;平均年龄(51.52±6.54)岁;平均体质量指数(21.56±1.87)kg/m2;切缘阴性组年龄范围36~67岁;平均年龄(51.53±7.14)岁;平均体质量指数(21.63±1.89)kg/m2。
1.2 方法
通过医院信息系统(HIS系统)查阅患者病例资料,记录两组研究对象的年龄、是否绝经、孕次、产次、宫颈糜烂史、病变是否累及腺体、CIN病理分级、是否为高危型HPV感染等信息,并进行单因素回归分析,将统计分析显示差异有统计学意义的因素纳入Logistic多因素回归分析。对全部研究对象进行为期12个月的随访。随访通过电话+门诊相结合的方法进行;统计两组研究对象术后复发率并进行比较
1.3 统计学方法
2 结果
2.1 影响患者术后切缘阳性的单因素分析
单因素回归分析结果显示,切缘阳性组与切缘阴性组患者在是否绝经、有无宫颈糜烂史、病变是否累及腺体、HR-HPV分型感染的不同组别分类上病例占比差异有统计学意义(P<0.05)。见表1。

表1 影响宫颈高级别上皮内病变患者单因素分析
2.2 影响患者术后切缘阳性的Logistic多因素回归分析
Logistic多因素回归分析结果显示,存在宫颈糜烂史、病变累及腺体、HR-HPV分型感染是引起宫颈高级本上皮内病变患者切缘阳性的独立危险因素(P<0.05)。见表2。
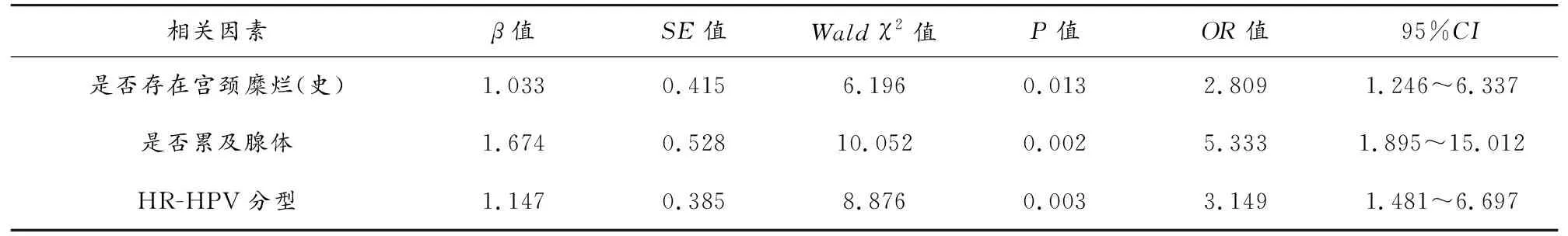
表2 影响患者术后切缘阳性的Logistic多因素回归分析(例/%)
2.3 疾病复发率的比较
随访结果显示,术后3个月、6个月以及9个月期间,切缘阳性组与切缘阴性组患者的疾病复发率差异无统计学意义(P>0.05);术后12个月,切缘阴性组的复发率为4.26%,显著低于切缘阳性组的17.95%,差异有统计学意义(P<0.05),见表3。

表3 两组后随访期间(12个月)复发率比较(例/%)
3 讨论
近年来,宫颈椎切术在宫颈高级别上皮内病变的治疗中逐步获得了推广,其能够避免直接实施子宫全切术所导致的损伤,在育龄期患者中较为适用。宫颈锥切术涉及宫颈环形电切术(LEEP)以及冷刀锥切术(CKC)[6]。LEEP刀通过高频电圈刀进行手术,手术过程中同步释放热量,可同步进行电凝止血以及局部麻醉,手术进程迅速且出血较少,不足之处是切缘容易被LEEP电流破坏,可能影响病理诊断;CKC一直以来被视为宫颈锥切领域的金标准,其优点是能够一次性切除足够大且完整的宫颈标本用于组织病理学诊断,且边缘病变的切净率较高[7-8]。在手术后,需要对患者的切缘进行检查,部分患者术后切缘呈阳性,提示其存在较高的术后病变残留风险,很可能引起疾病复发,造成患者预后不佳,严重者需要进行二次手术。一直以来,宫颈锥切术后患者切缘呈阳性的相关因素一致都是临床医学家关注的重点。为了进一步探究可能引起术后切缘阳性的相关影响因素,本研究选取了86例接受冷刀锥切术的宫颈高级本上皮内病变患者展开回顾性分析,旨在为患者术后切缘阳性风险发挥一定的评估价值。
本研究结果显示,切缘阳性组、切缘阴性组患者在是否绝经、有无宫颈糜烂(史)、病变是否累及腺体、是否为HR-HPV分型感染的不同组别分类上,存在显著的差异。分析其原因,女性绝经之后宫颈的鳞状上皮细胞层数减少,单个细胞体积下降,且宫颈间质减少。Cheng等学者对绝经前、绝经后的宫颈锥切患者进行的一项研究调查结果显示[9],两组患者的细胞学异常以及HPV DNA检测阳性率均无显著差异,然而绝经患者锥切术后切缘阳性率更高。徐海洋等学者研究分析认为[10],绝经后女性的宫颈转化去常退缩至宫颈管内;漏诊高级别宫颈宫颈上皮病变或锥切术中椎底宽度以及宫颈活检的准确度存在关联,可造成手术过程难以将病灶全面切除。然而上述原因导致锥切术后切缘阳性的具体机制尚有待进一步研究。另外,存在宫颈糜烂患者术后切缘阳性的病例数占比较高,分析其原因,锥切术后,宫颈管腺体内仍然存在宫颈上皮非典型增生细胞,容易进展成为高级别病变,该研究结论同陈梽烈等学者的研究相符[11]。另外,研究发现,病变累及腺体以及HR-HPV分型感染的患者术后切缘阳性的病例数占比较高。分析其原因,宫颈病变累及腺体提示患者存在更加典型的宫颈癌前病变趋势,提示病变部位比较深,已达到了局部侵略,因此病变是否累及腺体同宫颈高级别上皮内癌变的疾病严重程度存在显著的关联[12]。基于上述上述原因,病变累及腺体的患者术后切缘阳性患者的占比显著更高。另外,HR-HPV型相较于低危型HPV感染,容易引起宫颈癌以及癌前病变的危险程度更高;尤其容易造成持续感染,不利于患者预后康复进程且容易造成疾病复发。在HR-HPV的常见类型中,16型HR-HPV是致病力较强的HPV亚型;张倩等学者研究发现[13],16型、18型HPV引发的持续感染科加重宫颈病变的严重程度,更容易引发术后切缘阳性。Logistic多因素回归分析结果显示,存在宫颈糜烂史、病变累及腺体、HR-HPV分型感染是引起宫颈高级本上皮内病变患者切缘阳性的独立危险因素。因此,对于接受宫颈冷刀锥切术的宫颈高级别上皮内病变患者而言,对上述指标进行评估对于预测其术后切缘阳性的发生率具有较高的参考价值。
两组研究对象的预后随访结果显示,在术后9个月之内,两组患者出现术后复发的发生率差异无统计学意义,然而术后12个月后,切缘阳性组的复发率显著高于切缘阴性组。这表示术后切缘阳性可提示患者存在未被切除干净的残留病灶,可能引起术后复发风险的升高。然而王思灵等学者指出[14],冷刀锥切术后切缘阳性并不一定表示患者手术失败,还可能同术后炎性反应等多方面因素相关。然而,针对术后切缘阳性患者的具体处理措施目前临床上尚未达成统一标准。不可置否的是,对术后切缘阳性的患者进行定期检查是十分重要的[15],若发现患者存在复发征兆,则需及时采取措施抑制病情发展,以避免病情持续恶化引发更多不良后果。本研究的不足之处在于,所选取的病理数偏少,且受限于回顾性分析的局限性,未能对研究对象的基础疾病、既往疾病史、家族病史等资料进行更全面的考察,因此研究结果难免出现偏差,因此更确切的研究结论还有待更多大样本资料以及前瞻性研究的证实。
综上所述,宫颈糜烂史、病变累及腺体以及HR-HPV分型感染同宫颈高级本上皮内病变患者宫颈冷刀锥切术后切缘阳性存在关联;切缘阳性可导致患者术后复发率升高,值得临床工作人员重视。
