全腔镜Ivor-Lewis术治疗中下段食管癌效果分析
2023-06-08王杰金哲李向楠
王杰 金哲 李向楠
1)河南镇平县人民医院肿瘤科二病区 镇平 474250;2)河南南阳市中心医院肿瘤科 南阳 473005;3)郑州大学第一附属医院肿瘤科 郑州 450052
食管癌(esophageal cancer,EC)的发病率、病死率位居所有恶性肿瘤的第七和第六位[1-2]。目前EC临床治疗以手术为主,其中全腔镜下Ivor-Lewis术、McKeown术是目前临床最常用的术式[3-4]。本研究拟通过病例对照分析,以探讨全腔镜Ivor-Lewis术的临床应用价值。
1 资料与方法
1.1一般资料回顾性分析2020-01—2022-07于我院行全腔镜手术的中下段EC患者的临床资料。纳入标准:(1)经胃镜病理检查、CT增强扫描证实为中下段EC,未见淋巴结及远处转移。(2)术前无相关肿瘤治疗史。(3)意识、精神正常,临床资料完整。排除标准:(1)并存严重内科系统疾病。(2)既往存在胃及食管手术史。(3)随访资料不完整。研究共纳入符合上述标准的中下段EC患者98例,依据不同术式分为McKeown组(M组)和Ivor-Lewis组(I组),各49例。患者均签署知情同意书。
1.2方法双腔气管插管全麻。I组:患者平卧,经脐右缘1 cm弧形切口穿刺建立CO2气腹,置入10 mmTrocar和腹腔镜。改为头高脚低偏右侧位,采用五孔法施术。分离胃大、小弯,清扫胃左动脉旁淋巴结。Hemo-Lock双重夹闭、离断胃左血管。游离膈肌脚,扩大食管裂孔,清扫贲门旁淋巴结。贲门上离断食管,自延长的剑突下切口牵出胃体,制作管状胃,放置空肠营养管,预留缝线以牵引管状胃、食管断端。管状胃回纳腹腔,关腹。改左侧卧位,右侧腋中线7肋间置入10 mm Trocar和胸腔镜(观察孔),自右腋前线4肋间做3.5 cm主操作孔,自右肩胛下8肋间做1cm副操作孔,置入切口保护套。解剖出静脉弓后以Hemo-Lock夹闭、离断。游离食管,清扫隆凸下、膈肌上和左、右喉返神经旁、食管旁(胸段)及主支气管两侧淋巴结。自病变上缘5 cm外置入荷包钳、荷包线。切断食管,取出标本。近侧断端置入抵钉座,收紧荷包线后打结。胃体自主操作孔牵出,切开管状胃顶部,伸入圆形吻合器与抵钉座对接,实施食管胃端侧吻合。经鼻放入胃管后,以缝线固定胃管及空肠管头侧,空肠营养管自鼻腔带出,重新放置胃管,腔镜下闭合管状胃切口,放置引流管,关闭各个切口。M组参考文献[5]实施McKeown手术。
1.3观察指标(1)手术耗时、淋巴结清扫数、术中失血量、胸管留置时长。(2)术前,术后第1天、第3天,采用放射免疫分析法测定胃泌素(GAS)、胃动素(MTL)胃肠功能指标水平,以及皮质醇(Cor)、肾上腺素(AD)应激因子水平。(3)统计吻合口漏、肺不张、乳糜胸、喉返神经损伤并发症发生率和随访6个月期间的复发率。

2 结果
2.1基线资料2组患者的基线资料差异无统计学意义(P>0.05),见表1。
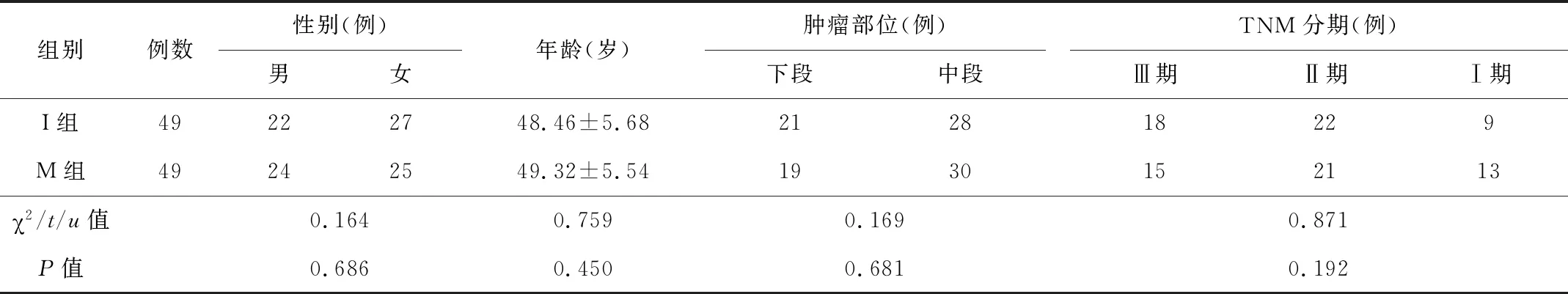
表1 2组患者的基线资料比较
2.2手术指标2组淋巴结清扫数差异无统计学意义(P>0.05)。I组术中失血量少于M组,手术耗时及胸管留置时长短于M组,差异均有统计学意义(P<0.05)。见表2。

表2 2组患者的手术指标比较
2.3胃肠功能及应激因子术后第1天、第3天,2组患者的血清GAS、MTL水平均较术前降低,但I组患者的降低幅度低于M组,差异均有统计学意义(P<0.05)。见表3。

表3 2组患者手术前后的胃肠功能比较
2.4应激因子术后第1天、第3天,2组患者的血清Cor、AD水平均较术前升高,但I组患者的升高幅度低于M组,差异有统计学意义(P<0.05)。见表4。

表4 2组患者手术前后的应激因子水平比较
2.5并发症 发生率及复发率I组患者的并发症总发生率低于M组,差异有统计学意义(P<0.05)。2组复发率差异无统计学意义(P>0.05)。见表5。

表5 2组患者的并发症发生率及复发率比较[n(%)]
3 讨论
近年来,随着人们生活方式及饮食习惯的改变,EC的发生率逐渐增加,对患者生活质量造成极大负面影响[6]。全腔镜下Ivor-Lewis术是通过腹部、胸部两切口施术,在右胸内吻合;McKeown术是通过腹部、胸部、颈部三切口实施,在颈部吻合[7]。本研究通过病例对照分析,探讨了两种术式的效果。结果显示,2组淋巴结清扫数和复发率的差异均无统计学意义。但I组的术中失血量、手术耗时、胸管留置时长均少于M组,并发症总发生率低于M组,差异均有统计学意义。充分表明了Ivor-Lewis术的良好效果和安全性。其原因主要在于:(1)Ivor-Lewis术由于减少了颈部手术切口及相关操作,因此可节约手术时间和减少术中出血量。(2)Ivor-Lewis术将管状胃固定至食管床,可有效避免胸胃占位效应,对心、肺及大血管的干扰小,故可缩短胸管留置时长,降低并发症风险[8]。而McKeown术是将管胃自胸腔上提至颈部完成吻合,胸胃的占位效应较为明显,可增加肺部并发症发生率。加之管胃路径较长,颈部吻合口张力较大,故易发生吻合口漏。而颈部手术操作,有可能误伤喉返神经而引发声嘶。
GAS、MTL作为胃肠激素的重要指标,检测其水平可掌握机体的胃肠功能状态[9]。本研究中,I组患者术后的血清GAS、MTL水平高于M组,差异有统计学意义。亦说明了全腔镜Ivor-Lewis术对中下段EC患者的胃肠功能影响较小,故有利于促进患者术后恢复。
手术作为创伤应激源,可在短期内加重机体的应激反应。Cor、AD为临床评估机体应激反应常用的因子指标,与机体应激程度密切关联[10-11]。本研究中I组患者术后的血清Cor、AD水平低于M组,显示了Ivor-Lewis术无需在颈部做切口及进行相关手术操作,其创伤小于McKeown术,因此机体的应激反应较低,亦有利于患者术后恢复。
综上所述,全腔镜下Ivor-Lewis术与McKeown术治疗中下段EC患者均有良好的效果,但Ivor-Lewis术具有手术耗时及胸管留置时短、术中出血量少、并发症风险低,以及对机体胃肠功能和应激反应影响小等优势。
