术前临床实验室指标对肌层浸润性膀胱癌根治术后疗效及预后的影响*
2023-05-30符海能梁培育王声兴符津山
符海能,梁培育,王声兴,符津山
海南医学院第一附属医院泌尿外科,海南海口 570102
膀胱癌是泌尿系统最常见的恶性肿瘤之一,发病率在我国泌尿系统恶性肿瘤中居于首位,发病率较高。据统计,每年新发的膀胱癌患者有15%~20%为肌层浸润性膀胱癌(MIBC)[1]。MIBC是一种异质性疾病,包括从侵犯固有肌层的T2期肿瘤到侵犯前列腺、子宫、阴道、肠道或腹壁的T4期肿瘤。MIBC的标准术式多为腹腔镜下根治性膀胱切除术伴盆腔淋巴结清扫术,但经手术治疗后仍有50%的患者死于转移性疾病,另有部分MIBC患者,由于年龄过大、体质较差,伴随有严重其他器质性疾病,无法耐受根治性手术[2]。目前,临床上多使用肿瘤分期及有无淋巴结转移来评估MIBC术后疗效与预后,然后相同肿瘤分期和淋巴结转移的不同患者,其接受根治性膀胱切除术的预后也有所差异[3]。因此,如何更完善地评估腹腔镜下行根治性膀胱切除术MIBC患者的预后显得尤为重要。近年来,机体代谢异常与肿瘤的相关性逐渐成为研究热点,研究发现,一些代谢性疾病,如肥胖、糖尿病、心血管疾病等,与肿瘤的发生发展密切相关[4-5]。临床多采用总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白胆固醇(HDL-C)及低密度脂蛋白胆固醇(LDL-C)等指标评估脂质代谢情况[6-7]。相关研究发现,肝癌、胰腺癌的发生风险与机体TC水平有关[8]。另有研究表明,血脂指标中LDL-C水平升高是肾细胞癌骨转移的危险因素[9]。然而,尚缺乏脂质代谢与根治性膀胱癌切除术疗效及预后关系的报道。本研究旨在探讨术前临床实验室指标对肌层浸润性膀胱癌行腹腔镜下根治性膀胱切除术患者疗效及预后的影响,以期为MIBC的临床治疗提供新的思路与方向。现报道如下。
1 资料与方法
1.1一般资料 选取本院2013年5月至2016年5月收治的择期行根治性膀胱切除术的69例MIBC患者作为研究对象。纳入标准:(1)经组织病理学检查明确诊断为MIBC;(2)膀胱初发肿瘤者;(3)预计生存期>3个月;(5)年龄40~80岁。排除标准:(1)合并其他恶性肿瘤;(2)有放化疗及激素治疗史;(3)存在免疫性疾病及内分泌疾病;(4)严重心、肺、肝和肾等脏器功能不全;(5)合并有精神疾病无法配合研究;(6)医院内死亡;(7)随访资料不全或失访。本研究经本院伦理委员会审批并批准通过,所有患者均签署知情同意书。本研究纳入的69例MIBC患者年龄40~80岁,平均(70.17±5.69)岁;男45例,女24例;平均体重指数(BMI)为(26.37±3.26)kg/m2;吸烟28例,饮酒18例;合并高血压40例,合并糖尿病24例;冠心病史6例;美国麻醉协会(ASA)分级≥Ⅲ级29例,<Ⅲ级40例;肿瘤最大径(1.25±0.38)cm;参考2002年国际抗癌协会发布的分期标准,TNM分期≥Ⅲ期31例,<Ⅲ期38例;侵犯淋巴脉管22例,术后进行放化疗11例。
1.2方法 收集腹腔镜下行根治性膀胱切除术伴盆腔淋巴结清扫术的MIBC患者术前一般资料,以及患者术前临床实验室检测结果,包括TC、TG、HDL-C、LDL-C、清蛋白、血红蛋白、红细胞计数、白细胞计数、中性粒细胞计数、血小板计数、超敏C反应蛋白(hs-CRP)、肌酐、尿素氮、中性粒细胞/淋巴细胞比值(NLR)、血小板计数/淋巴细胞比值(PLR)。所有患者均由本院同一组高年资医生实施手术。本研究的终点事件设为膀胱癌相关死亡,随访采取以电话为主,微信为辅的方式,随访截止时间2021年12月。

2 结 果
2.1MIBC患者术前实验室指标 MIBC患者的术前实验室指标检测结果如下:TC(5.03±1.08)mmol/L,TG(1.49±0.53)mmol/L,LDL-C(2.97±0.81)mmol/L,HDL-C(1.32±0.87)mmol/L,清蛋白(46.32±3.62)g/L,血红蛋白(130.19±15.43)g/L,红细胞计数(4.31±0.58)×109/L,白细胞计数(6.36±1.29)×109/L,中性粒细胞计数(4.31±1.27)×109/L,血小板计数(236.17±32.17)×109/L,hs-CRP(3.17±1.25)mg/L,肌酐(74.85±15.82)μmol/L,尿素氮(5.23±2.00)mmol/L,NLR 1.73±0.52,PLR 152.49±28.63。
2.2单因素COX回归分析 MIBC患者的生存时间为2~60个月,中位生存时间为48个月,平均为(43.07±18.64)个月。依据患者的一般临床资料与实验室指标,将各指标的中位数设定为COX风险回归分析的分界值,以此指标不同将MIBC患者分为两组,进而进行单因素与多因素COX风险回归分析。单因素COX风险回归结果显示,年龄、BMI、肿瘤最大径、TNM分期、侵犯淋巴脉管、术后进行放化疗、TC、HDL-C、中性粒细胞计数、hs-CRP及NLR是CRPC患者全因死亡的影响因素(P<0.05)。见表1。
2.3多因素COX风险回归分析 多因素COX风险回归分析结果显示,年龄、肿瘤最大径、TNM分期、侵犯淋巴脉管、HDL-C及NLR是MIBC患者全因死亡的独立危险因素(P<0.05)。见表2。

表1 MIBC患者生存时间的单因素Cox回归分析

表2 CRPC患者生存时间多因素分析

续表2 CRPC患者生存时间多因素分析
2.4生存曲线分析 Kaplan-Meier生存曲线分析结果显示,高HDL-C组(HDL-C≥1.20 mmol/L)的生存率明显高于低HDL-C组(HDL-C<1.20 mmol/L),差异有统计学意义(P<0.001);高NLR组(NLR≥1.65)生存率明显低于低NLR组(NLR<1.65),差异有统计学意义(P<0.01)。见图1、2。

图1 不同HDL-C MIBC患者Kaplan-Meier生存曲线
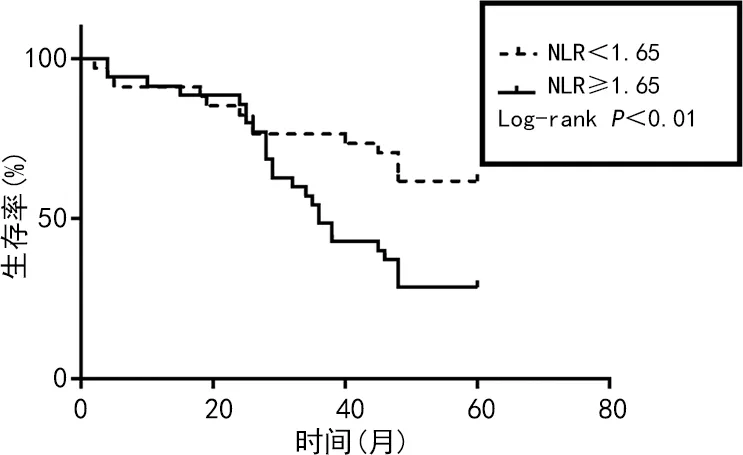
图2 不同NLR MIBC患者Kaplan-Meier生存曲线
3 讨 论
MIBC是泌尿系统常见的恶性肿瘤,不仅恶性程度高,而且易发生转移,有着极高的发病率与致死率[10]。研究发现,MIBC的发病与患者的职业暴露、吸烟及血吸虫(尤其是埃及血吸虫)感染有关,然而MIBC的具体发病机制尚未阐明[11]。根治性膀胱切除术仍是临床上MIBC患者治疗的金标准,但是术后50%~70%的MIBC患者会在2年内出现复发的情况,并且术后5年生存率也仅为23%~46%[12]。因此,在临床实践中,寻找MIBC患者预后的预测指标非常关键,对筛选能通过手术获益的患者具有重要意义。
本研究结果显示,年龄、肿瘤最大径、TNM分期、侵犯淋巴脉管、HDL-C及NLR是MIBC患者全因死亡的独立影响因素,表明MIBC患者入院时年龄、肿瘤最大径、组织分化程度、脂质代谢状况以及炎症水平与腹腔镜下行根治性膀胱切除术患者预后密切相关。高龄患者预后较年轻患者差,这可能是因为高龄患者细胞累积的损伤,机体储备能力下降和免疫力降低等因素参与肿瘤的发展[13]。肿瘤最大径、TNM分期及侵犯淋巴脉管能充分评估根治性膀胱癌切除术的预后。这与以往的研究结果[14]一致。全身炎症状态与人体肿瘤的发生发展有着密切的关系。慢性炎症作为一种持续的外来刺激作用激发恶性肿瘤,激活与炎症相关的原癌基因,促进肿瘤生长与进展,机体的抗肿瘤免疫反应可导致剧烈炎症反应,炎症反应又可促进恶性肿瘤细胞的增殖、转移,甚至耐药性产生[15]。NLR作为一种新的炎症指标,临床易获取,可反映机体全身炎症反应变化情况[16],并对包括膀胱癌在内的多种肿瘤患者的预后有一定评估作用,是一种价格低廉、简便易得的指标。而NLR与膀胱癌的发生、进展、复发密切相关,其发生机制可能与中性粒细胞及其释放的炎症因子参与炎症反应有关,它们和淋巴T细胞的活化、宿主免疫系统等共同参与了膀胱肿瘤的发生、复发等,由于样本量有限,对于NLR与膀胱癌的发生及复发的相互作用机制仍有待探索。文向阳等[17]研究发现,MIBC患者在根治性膀胱切除术前高NLR提示预后不良,这与本研究结果一致。HDL-C是一种脂蛋白,其功能是将胆固醇从肝外组织转运到肝脏进行代谢,由胆汁排出体外,其主要在肝脏合成。HDL-C抗肿瘤作用不仅表现其自身,还与其载脂蛋白有关:一方面,HDL-C可以通过ATP结合盒转运体G1(ABCG1)的作用来提高对癌细胞中胆固醇的清除能力,从而降低癌细胞微环境中的炎症反应以及氧化应激,抑制肿瘤进展;另一方面,HDL-C可以通过其主要的载脂蛋白A1(Apo-A1)来调节胆固醇转运、抗炎和免疫调节等途径,抑制脱脂转化酶诱导的血管内皮生长因子产生,抑制肿瘤的发生和发展[18-20]。另有研究表明,HDL-C的另一载脂蛋白Apo-AM可通过与1-磷酸鞘氨醇结合,降低HDL-C促进血管生成和内皮细胞迁移的能力,抑制肿瘤的发生与发展[21]。
综上所述,本研究基于多因素回归分析发现年龄、肿瘤最大径、TNM分期、侵犯淋巴脉管、HDL-C及NLR是预测MIBC患者预后的独立危险因素。本研究通过血清学相关指标对MIBC患者预后进行预测,资料获取较为简便,患者易于接受,对MIBC患者具有高全因死亡风险患者的早期识别具有临床意义,并有助于指导进一步诊断和治疗。但是,本研究仍存在一定局限性,研究结论需要多中心、大样本量的研究证实。
