淋巴结转移率对新辅助化疗联合直肠癌根治术后直肠癌患者预后的意义
2023-05-10曾昊王世行郭跃庞志刚
曾昊 王世行 郭跃 庞志刚
我国结直肠癌发病率和死亡率在所有恶性肿瘤中位居第3 位和第5 位。近年其发病率和死亡率均呈上升趋势,大多数患者在确诊时处于中晚期[1]。外科手术是直肠癌的主要治疗手段,新辅助化疗联合手术的治疗模式进一步提高了直肠癌的治疗效果[2~4]。但由此也带来了新的问题,即在病理降期的同时,手术标本获得淋巴结的数量明显下降,甚至找不到淋巴结,使得TNM 分期对直肠癌预后的评估能力减弱[5~10]。T3 期和(或)N+期的可切除直肠癌患者行单纯新辅助化疗可提高手术切除率及保肛率,延长患者无病生存期[1]。淋巴转移率(Lymph node ratio,LNR)是病理转移的淋巴结与总收获淋巴结的比率,不受淋巴结检取数目的影响,LNR 已被证明是胃癌、食管癌、乳腺癌和胰腺癌的独立生物学预测因子[4]。有部分研究将LNR 引入新辅助放化疗后预后判断的研究中,但放疗与化疗对淋巴结收获情况影响有所不同[11]。本研究为单中心回顾性研究,采用单因素及多因素分析淋巴结转移数目及LNR 对单纯新辅助化疗联合手术切除后直肠癌预后的影响。
1 材料与方法
1.1 一般资料本研究经我院医学伦理委员会批准。选取2015年1月~2018年1月于我院诊断为Ⅱ、Ⅲ期直肠癌并行术前新辅助化疗结合直肠癌根治术的患者160 例。纳入标准:①病理诊断为直肠腺癌;②术前接受新辅助化疗;③术前无其他脏器原发恶性肿瘤;④行R0 切除术。排除标准:①术前接受过直肠、盆腔手术或放疗;②手术无法根治性切除;③林奇综合征;④患者失访。
1.2 随访通过电话、门诊等方法进行随访,5年后通过电话随访,死亡患者记录死亡时间及原因,生存患者记录术后生存时间。随访时间截至2022年8月。
1.3 方法所有确诊患者常规检查血生化、肿瘤标志物、直肠指诊、结肠镜检查、胸片、腹盆腔增强CT或MRI。通过直肠指诊或结肠镜检查确定肿物距肛门距离,根据CT 或MRI 进行分期评估。
新辅助化疗方案选取卡培他滨单药、5-FU/LV、CapeOx 或FOLFOX 方案3~4 个周期。单纯新辅助化疗后6~12 周内排除远处器官转移后按直肠全系膜切除术(TME)原则,手术方式包括传统开腹及腹腔镜经腹直肠癌根治术(Dixon 手术)、经腹会阴联合直肠癌根治术(Miles 术)。切除标本行病理检查,记录肿瘤大小、脉管癌栓、淋巴结检取个数、淋巴结转移情况等。根据性别、年龄、肿瘤最大径、脉管癌栓、淋巴结检取个数、淋巴结转移情况(淋巴结转移状态、淋巴结数目、LNR)行单因素、多因素分析。淋巴结转移数目界值依从TNM 中pN 分期的阳性淋巴结是否>3 枚。
1.4 统计学方法数据分析均采用SPSS 21.0 统计软件。应用卡方检验、连续校正卡方检验行单因素分析。生存曲线应用 Kaplan-Meier 法,生存曲线中差异分析应用单因素 Log-rank 检验。将单因素分析中P<0.20 因素纳入Cox 比例风险模型行多因素分析。以P<0.05 为差异有统计学意义。
2 结果
2.1 纳入患者的基本情况及总体生存情况160 例患者中,男93 例,女67 例,年龄24~78 岁,平均(61.06±11.51)岁。患者2年生存率为91.25%,3年生存率为85.63%。淋巴结检取数为2~39 枚,平均(11.16±5.06)枚。其中2015年1月~2017年8月收治的术后随访5年共113 例患者,5年生存率为77.88%(88/113)。
2.2 影响新辅助化疗联合直肠癌根治术后预后的单因素分析通过对160 例患者3年生存率的单因素分析发现,年龄、性别、肿瘤最大径、脉管癌栓对3年生存率无影响。淋巴结相关病理因素中,LNR 值的临界点依最佳截断值选定为0.1 和0.5。淋巴结状态(ypN 分期是否为N0)、LNR>0.1、LNR>0.5 是3年生存率的影响因素(P<0.05),淋巴结检取总数、是否达到N2 期对3年生存率无影响(P>0.05)。脉管癌栓是5年生存率的影响因素(P=0.039),年龄、性别、肿瘤最大径对5年生存率无影响。淋巴结相关病理因素中,淋巴结状态(ypN 分期是否为N0)、LNR>0.1、LNR>0.5 是5年生存率的影响因素,淋巴结检取总数(P=0.400)、是否达到N2 期对5年生存率无影响(P=0.058)。见表1。
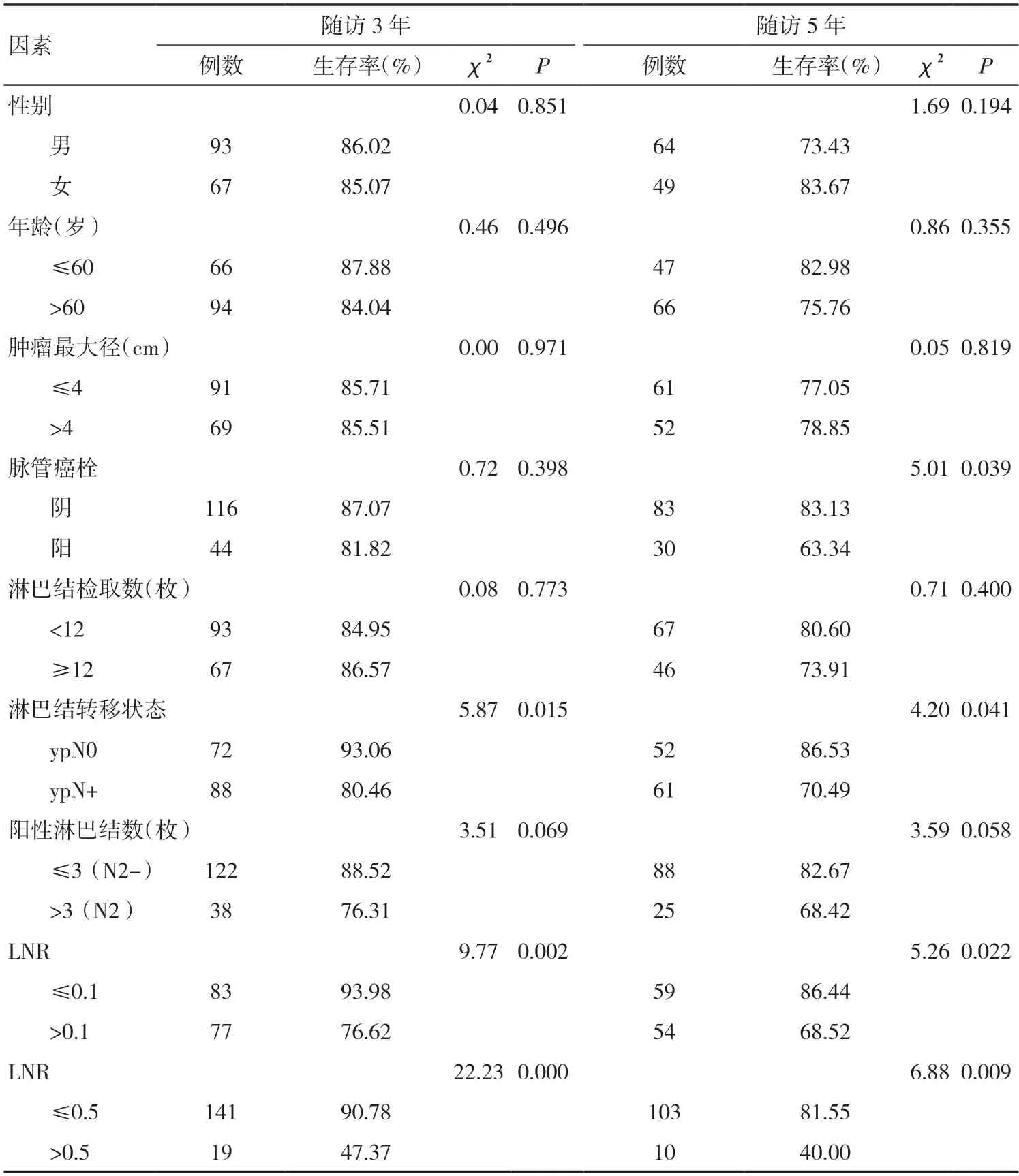
表1 影响单纯新辅助化疗后直肠癌患者预后的单因素分析
2.3 生存分析对5 项淋巴结相关因素采用Kaplan-Meier 法进行分析,当影响因素为淋巴结转移状态(χ2=5.33,P=0.021)、LNR>0.1(χ2=8.97,P=0.003)及LNR>0.5(χ2=24.740,P=0.000)时,生存曲线的差异具有统计学意义;影响因素为检取淋巴结总数(χ2=0.49,P=0.484)、淋巴结N 分期达到N2 期(χ2=2.14,P=0.143)的生存曲线比较差异无统计学意义。见图1~5。
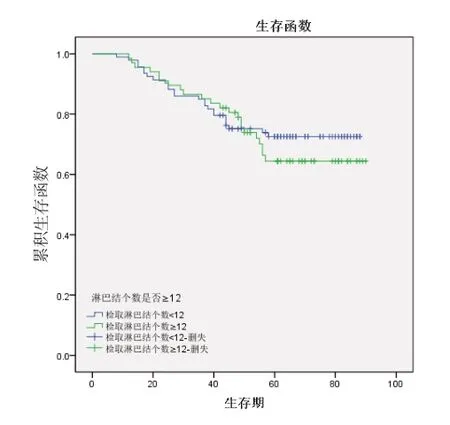
图1 淋巴结检取数
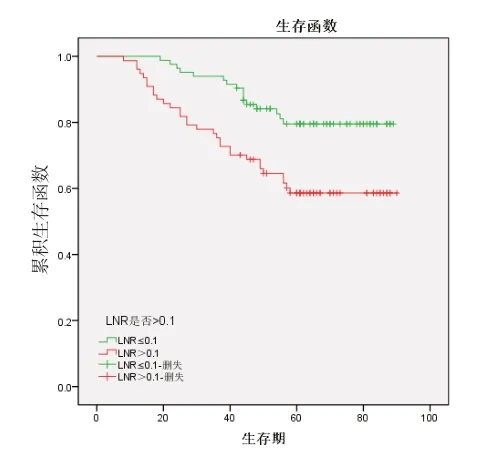
图2 LNR>0.1 和LNR≤0.1
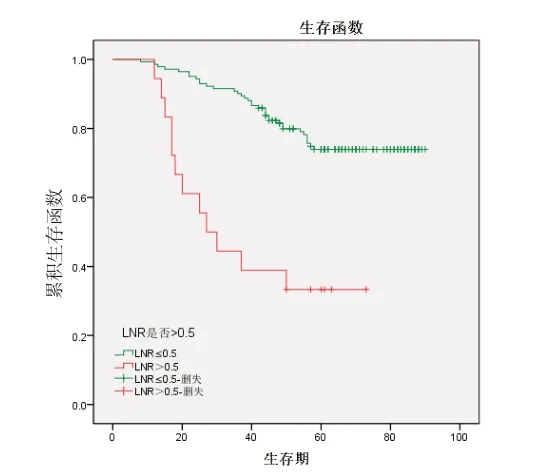
图3 LNR>0.5 和LNR≤0.5
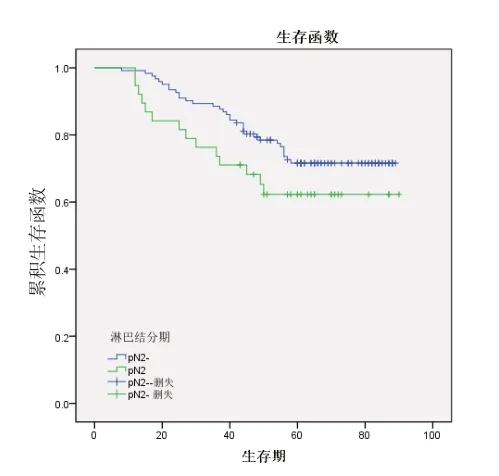
图4 淋巴结N 分期
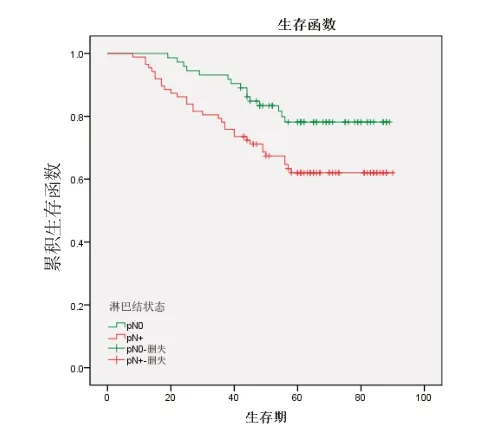
图5 淋巴结转移状态
2.4 多因素分析在3年生存率或5年生存率的单因素分析结果中P<0.20 的单因素纳入Cox 分析,符合条件的单因素有性别(P=0.194)、脉管癌栓(P=0.039)、淋巴结N 分期达到N2 期(P=0.069)、淋巴结转移状态(P=0.015)、LNR>0.1(P=0.002)、LNR>0.5(P=0.000),其中淋巴结状态(yPN0/yPN+)、LNR>0.1、LNR>0.5 存在子集关系,将淋巴结转移状态、LNR>0.1、LNR>0.5 分别纳入多因素Cox 分析。因淋巴结状态阴性为淋巴结分期N2-子集,淋巴结转移状态参与的多因素分析排除淋巴结分期因素,LNR、淋巴结转移状态、脉管癌栓为预后不佳的独立危险因素。见表2。
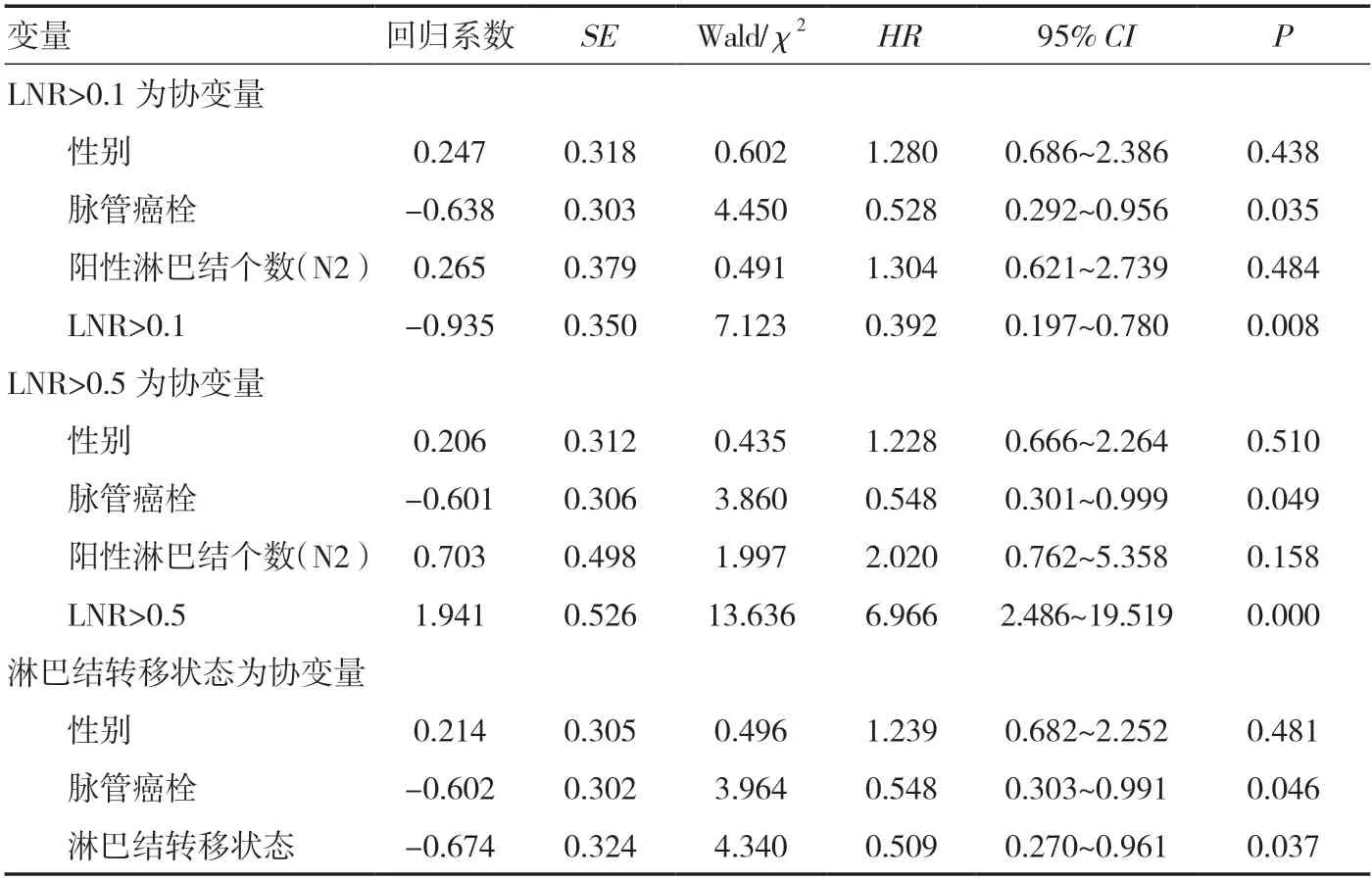
表2 多因素Cox 分析
3 讨论
新辅助治疗目前已成为局部进展期直肠癌治疗中的重要环节之一,新辅助治疗可提高中低位直肠癌切除率和保肛率,甚至可以延长患者的无病生存时间和总生存时间[12,13]。近年有研究证实放疗与肛门功能的长期损害相关,增加性功能障碍及罹患第二肿瘤的风险。目前新辅助化疗的研究逐渐引起重视,大量研究报道新辅助化疗可显著降低局部复发率及病死率,因同步放疗未显著提高总生存率(OS),考虑放疗毒性的长期不良影响[13~15],以及放疗增加患者肠梗阻、肠穿孔、腹痛等肠道功能障碍入院的可能性[16],临床病例大多经多学科诊断后使用新辅助化疗联合直肠癌根治术。
直肠癌术后预后相关因素的研究较多。本研究中,年龄、性别对新辅助化疗后直肠癌患者预后判断无明显意义,与前期研究相同[14]。肿瘤最大径的界值作用仍存在争议,Dai 等[17]分析了4 057 例样本,报道直肠癌最大径<4cm 的患者预后较好,另一项来自国内学者使用3 971 例样本的研究使用这一界值得到相似的结果[18],而本研究以4cm 为界值的肿瘤最大径在3年、5年生存率的单因素分析中差异无统计学意义,可能与新辅助化疗导致的肿瘤体积减小有关。
本研究中新辅助化疗后获取的标本淋巴结检取数目为(11.16±5.06)枚,低于王保华等[19]报道中直接手术组获取的总淋巴结平均数目(13.9±7.1)枚,与相关研究报道的新辅助治疗后淋巴结检取数目受到明显影响一致[5~10,20],本研究中58.13%的标本淋巴结数目少于12 枚,而第8 版AJCC/ UICC 的TNM 分期要求送检至少12 枚淋巴结以保证N 分期的准确性。新辅助化疗后淋巴结阳性数目是否仍是预测直肠癌预后的独立风险因素具有一定的争议[6],王保华等[19]、Baxter 等[21]报道新辅助放化疗后获得12 枚以上淋巴结的样本比例为28%、20%,明显较本研究结果更低。Ceelen等[22]分析4 037 例新辅助放疗的直肠癌患者资料显示,经不同剂量放疗,获取淋巴结数目会不同程度减少,另一项Meta分析也表明同步放疗会导致更高程度的淋巴结获取数目减低[11],本研究中淋巴结获取量证实了这一观点。
本研究中有无淋巴结转移在单因素、多因素分析及生存曲线中均有明显的统计学差异,是新辅助化疗后直肠癌预后判断的一项独立因素。进一步研究淋巴结转移数目,以阳性淋巴结数>3 为标准的pN2 分期在3年生存率、5年生存率及生存分析中差异均无统计学意义,在本研究中对预后无显著影响,pN2 不是评估新辅助化疗后直肠癌预后的标准,新辅助化疗后手术标本的淋巴结分期对预后的评估能力明显不足。LNR 在直肠癌中的研究近年得到重视,报道较多,最早的研究是2008年Rosenberg 等[23]分期单中心25年的1 673 例直肠癌患者,报道LNR 与预后有关,与切除淋巴结总数无关,Lykke 等[24]报道了无论是否进行新辅助治疗,LNR 均可作为P Ⅲ期和yPⅢ期患者预测预后的独立因素。一项纳入13 项研究的Meta分析报道,较高的LNR 值可作为直肠癌新辅助化疗后较差OS 和较差DFS 的预测因素,并与局部复发、远处复发转移及总体复发密切相关[5]。LNR 界值及其确定方法在不同研究中有所不同[5,22,24~28],且LNR 是否比ypN 分期预测预后更具优势仍存在争议[22,28~30],有报道称当淋巴结检出数目<10 枚时LNR 较yPN 分期优势更显著[28],目前针对新辅助化疗后LNR 预后评估价值的研究报道较少,所选LNR 界值不同且预后评估效果仍存争议。
然而关于LNR 对单纯新辅助化疗后直肠癌患者预后的评估价值,至今未见报道,本研究回顾性分析了160 例行新辅助化疗联合直肠癌切除术的患者,以X-tile 软件计算LNR 最佳临界值为0.1、0.5,以0.1 及0.5 为界值分别行3年、5年生存率的单因素分析以及Kaplan-Meier 生存曲线均存在显著性差异,且较高的LNR 值与预后不佳相关。多因素分析中LNR>0.1、LNR>0.5 差异均具有统计学意义(P=0.008、P<0.001),而淋巴结阳性数量是否>3 在两次多因素分析中对预后均无意义(P=0.484,P=0.158)。提示LNR 对新辅助化疗后直肠癌的预后预测作用明显优于以阳性淋巴结数目为分界的pN 分期,LNR 可作为影响新辅助化疗后直肠癌预后的独立因素。
对于新辅助化疗后直肠癌预后的预测,因淋巴结检取总数降低,导致淋巴结个数引导的N 分期对患者预后情况评价能力一定程度减弱,而LNR 在大量手术标本难以取得12 枚的情况下,依旧为影响预后的独立因素,较高的LNR 值预示着较差的生存预期,LNR 对生存预测的能力优于pN 分期,可作为生存预测的一种重要参考指标。有填补N 分期在预后评估能力降低后淋巴结状态评估指标的潜能,同时以0.1 及0.5 为界的LNR 划分可作为新辅助化疗后直肠癌LNR 最佳截断值参考。
本研究避免了是否新辅助放疗及不同放疗剂量带来的淋巴结改变差异,在新辅助化疗后直肠癌患者中得到了更加确切的研究结果,但本研究也存在一定的局限性:新辅助化疗方案仍包含了单药口服卡培他滨、5-FU/LV、CapeOx 方案、FOLFOX 4 方案,一致性不足;本研究为单中心研究,需要后续多中心、对不同化疗方案分组的进一步研究来证实本结论。
