上尿路结石患者经皮肾镜取石术后感染危险因素分析及血清PCT、TNF-α和外周血WBC的预测价值
2023-03-22边建华刘文杰智静涛
庞 华 边建华 刘文杰 智静涛
(1.北京核工业医院泌尿外科,北京,102413;2.北京市房山区良乡医院泌尿外科,北京,102401)
结石是最常见的泌尿系统疾病之一,其中以上尿路结石为主,上尿路结石包括肾和输尿管结石,输尿管结石大部分来源于肾结石,一旦发病,患者常表现出肾绞痛、恶心,甚至血尿等症状,给患者身心带来极大的危害[1]。上尿路结石的治疗方法有多种,可采用保守治疗、体外冲击波碎石治疗、传统开放手术、输尿管软镜取石术、经皮肾镜碎石取石术等多种治疗方案[2]。微创手术是目前的主要手段之一,包括输尿管镜取石及经皮肾镜碎石取石术。当肾脏集合系统内存在多发结石,其他治疗方法做到完全清除结石有一定困难时,需建立合适的穿刺通道进行经皮肾镜碎石取石术,这是目前大多数医院和医生首选的治疗方案[3]。由于经皮肾镜手术属侵入性操作,术中应用大量冲洗液增加了术后感染的风险,术后感染的发生对治疗疗效有一定影响。无论何种术式术后泌尿系统感染的发生均无法完全避免,泌尿系统感染也是最常见的术后并发症[4]。影响术后泌尿系统感染的危险因素目前尚无统一的标准,且术后泌尿系统感染发生的预测和及早诊断尚无明确标准。本研究探究术前、术中及术后各项临床参数对发生术后泌尿系统感染的危险性,同时评估血清PCT、TNF-α 及外周血WBC 水平对术后并发泌尿系统感染的预测诊断价值,旨在为有效预防和降低术后感染提供参考依据。
1 资料与方法
1.1 一般资料
将2014 年6 月—2021 年6 月来北京核工业医院泌尿外科进行肾盂输尿管上段结石手术治疗的患者作为受试者,共118 例。入组本次研究所有患者均签署知情同意书且本研究经过北京核工业医院医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:①未合并其余感染性疾病及免疫功能异常者;②患者术前经泌尿系统CT 平扫确诊为肾盂结石或输尿管上段结石;③患者进行手术治疗,且术前未服用药物治疗1 个月以上;④经美国麻醉医学会(American Society of Anesthesiologists,ASA)评分为1~2 分,能够耐受手术者;⑤无凝血功能异常,并且接受抗生素药敏试验者;⑥无严重尿道、输尿管狭窄者。
排除标准:①合并感染性疾病及血液免疫系统疾病者;②有严重的器官功能不全者;③不能耐受麻醉手术者;④肾恶性肿瘤者。
1.3 手术方案及围手术期资料
所有患者均采用超声引导下经皮肾镜碎石取石术进行治疗。术前收集所有患者的临床资料,包括年龄、性别、身高、体重、结石位置、结石数量、结石大小、泌尿手术史、术前尿培养结果、尿蛋白等。术中资料包括手术时间、出血量、收集结石量等。患者术后泌尿系统感染诊断标准:①术后出现尿频、尿急、尿痛或下腹触痛症状;②伴或不伴有发热;③尿常规检测白细胞数超标,男性高倍视野≥5 个,女性≥10 个;④尿培养革兰阳性球菌≥104CFU/mL,革兰阴性球菌≥105CFU/mL[4]。
1.4 术后血清PCT、TNF-α、外周血WBC 检测
完成手术后3 h 内抽取所有患者静脉血5 mL,由北京核工业医院检验科离心后取血清检测。外周血白细胞(WBC)计数采用血液细胞分析仪检测。降钙素原(PCT)、肿瘤坏死因子(TNF-α)检测方法:采用双抗体夹心酶联免疫吸附试验(enzyme-linked immunosorbent assay,ELISA),PCT 严 格 按照人降钙素原ELISA 试剂盒(生产企业:上海仁捷生物科技有限公司)步骤进行检测;TNF-α 严格按照人肿瘤坏死因子ELISA 试剂盒(生产企业:上海信帆生物科技有限公司)检测步骤执行。
1.5 统计学分析
采用SPSS 23.0 软件进行数据处理和分析。计量资料采用(±s),组间比较采用单因素方差分析;计数资料采用[n(%)]表示,组间比较采用χ2检验;采用多因素logistic 回归分析评价术后泌尿系统感染的危险因素;将未发生术后泌尿系统感染的患者作为对照组,发生泌尿系统感染的患者作为研究组,采用ROC 曲线评估PCT、TNF-α、WBC 对于泌尿系统感染的诊断价值。P<0.05 表示差异有统计学意义。
2 结果
2.1 一般资料及泌尿系统感染发生率
所有患者均顺利完成手术,未发生严重并发症。患者共118 例,男56 例,女62 例;年龄27~75 岁,平均年龄(45.3±6.84)岁;其中肾盂结石患者48 例,其余70 例患者为输尿管上段结石;手术时间45~120 min,平均手术时间(61.35±9.95)min;结石大小9 mm×9 mm×12 mm~15 mm×25 mm×45 mm;所有患者中29 例发生术后泌尿系统感染,发生率为24.58%(29/118),经过尿培养结果显示,其中革兰阴性菌感染19 例:包括大肠埃希菌15 例,变形杆菌2 例,铜绿假单胞菌2 例;革兰阳性菌感染9 例,包括粪肠球菌6 例,金黄色葡萄球菌2 例,屎肠球菌1 例;真菌感染1 例。
2.2 术后并发泌尿系统感染单因素分析
术后并发泌尿系统感染与患者性别、年龄无关,与手术时长、结石大小、术前尿培养及术前尿蛋白阳性有关,差异有统计学意义(P<0.05)。见表1。
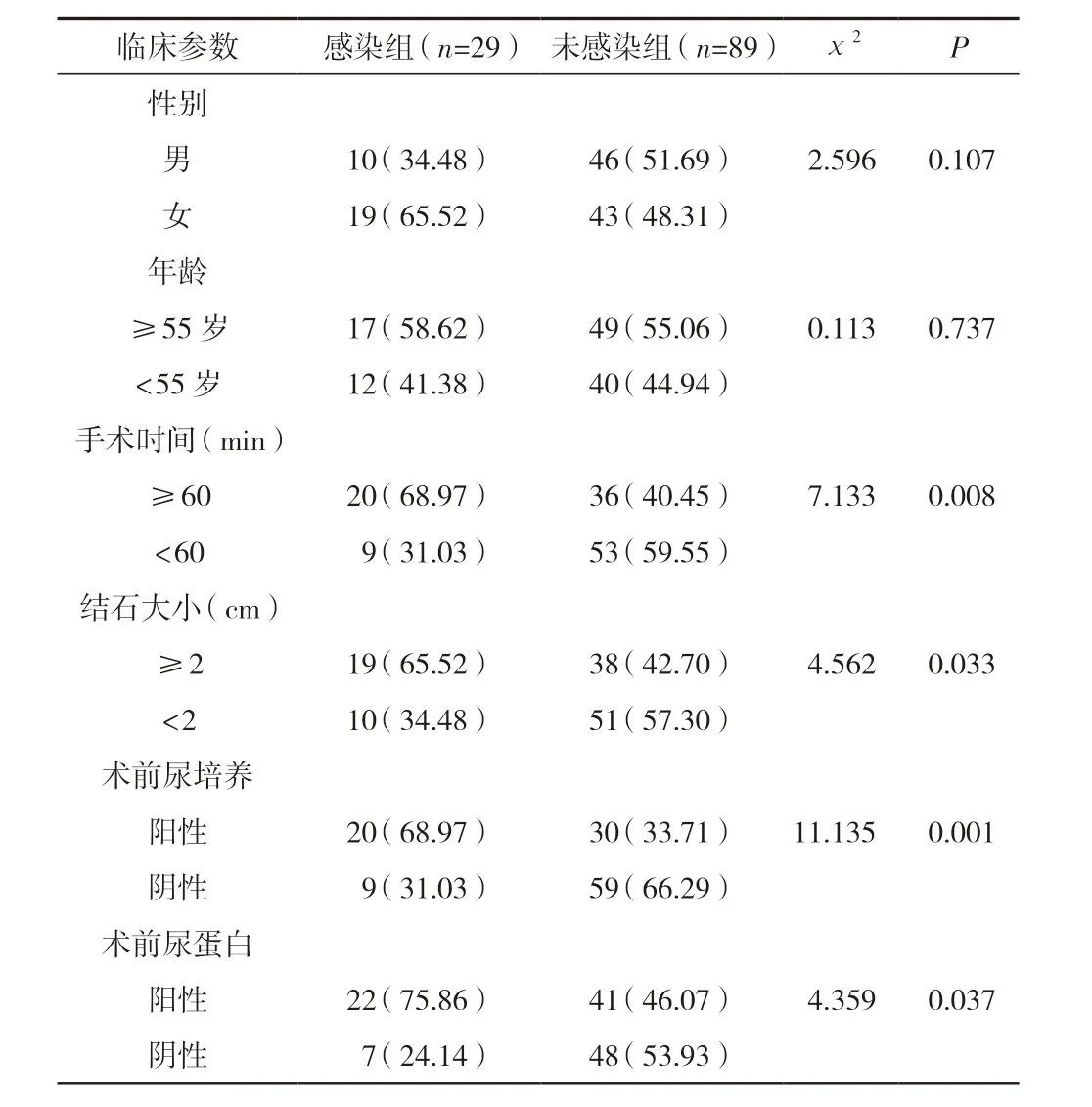
表1 术后并发泌尿系统感染单因素分析 [n(%)]
2.3 术后并发泌尿系统感染多因素分析
手术时长≥60 min、结石大小≥2 cm、术前尿培养阳性、术前尿蛋白阳性是上尿路结石患者术后合并泌尿系统感染的危险因素,差异有统计学意义(P<0.05)。见表2。
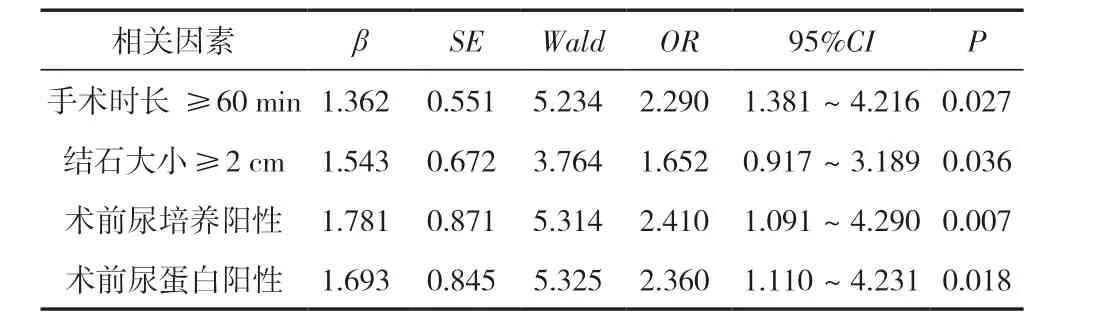
表2 术后并发泌尿系统感染多因素分析
2.4 两组患者PCT、TNF-α、WBC 水平
术后检测泌尿系统感染组及非感染组血清PCT、TNF-α、WBC 水平。感染组PCT、WBC、TNF-α 水平高于非感染组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者血清PCT、TNF-α、WBC 水平 (±s)
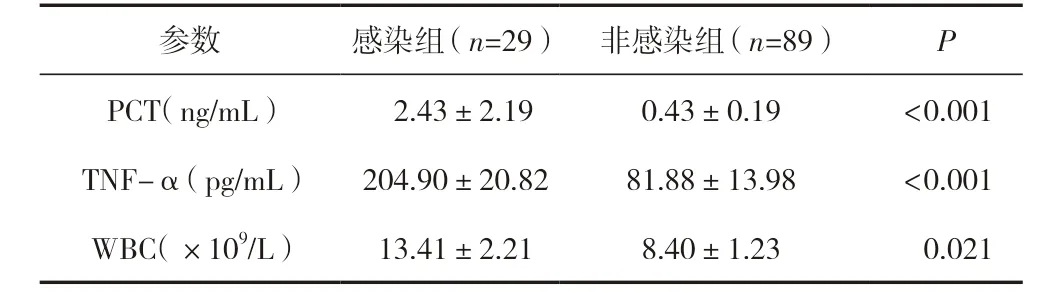
表3 两组患者血清PCT、TNF-α、WBC 水平 (±s)
参数 感染组(n=29) 非感染组(n=89) P PCT(ng/mL) 2.43±2.19 0.43±0.19 <0.001 TNF-α(pg/mL) 204.90±20.82 81.88±13.98 <0.001 WBC(×109/L) 13.41±2.21 8.40±1.23 0.021
2.5 血清PCT、TNF-α 及外周血WBC 对于术后泌尿系统感染的诊断价值
ROC 曲线评估各参数对术后泌尿系统感染的诊断价值,结果见图1。参数PCT 曲线下面积AUC 为0.903,敏感度、特异度分别为79.3%、90.0%,95.0%置信区间0.822~0.984;参数TNF-α 曲线下面积AUC 为0.893,敏感度、特异度分别为86.2%、87.6%,95.0%置信区间0.822~0.984;参数WBC的曲线下面积AUC 为0.854,敏感度、特异度分别为82.8%、88.8%,95.0%置信区间0.759~0.948;联合分析曲线下面积AUC 为0.994,敏感度、特异度分别为100.0%、92.0%,95.0%置信区间0.986~1.000。
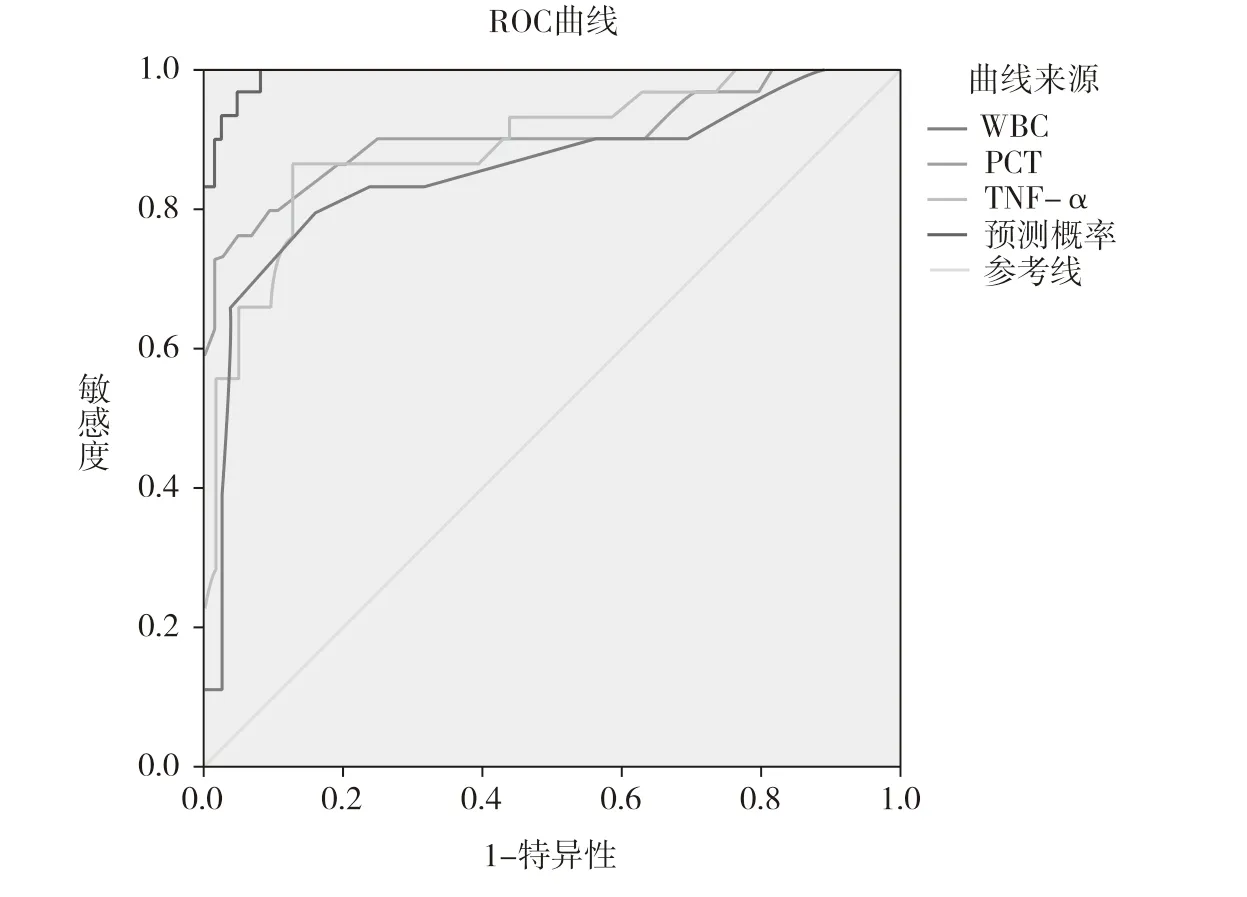
图1 ROC 曲线评估各参数对术后泌尿系统感染的诊断价值
3 讨论
现代流行病学研究发现,尿路结石的发病率正逐年上升,并且复发率高。在所有尿路结石中上尿路结石最为常见,对于结石大小超过2 cm 的患者,目前手术取石是常用的治疗方法[5-6]。术后并发症是临床急需解决的问题,肾实质出血是患者术后最常见的并发症,有研究发现,一般患者手术治疗的时间越长患者的出血量也就越多,提示出血量可能与患者手术时间有关,而手术的时间又与患者的结石大小、石量等相关[7-8]。随着临床医学技术和工程科技的不断发展,既往术中或术后大出血、器官受损等严重并发症的发生率大幅降低,但是泌尿系统感染仍然是目前术后最常见的并发症,并且严重者可出现尿源性脓毒血症甚至危及患者生命。本研究中术后发生泌尿系统感染有29 例,经北京核工业医院检验科检测显示主要病原菌有大肠埃希菌、粪肠球菌、金黄色葡萄球菌等,该结果与Liu 等[9]学者的研究相似。
本研究进一步探究术后泌尿系统感染的危险因素,结合单因素和多因素分析结果发现,手术时长、结石的大小、术前尿路感染存在与否是术后泌尿系统感染的危险因素。手术过程中患者免疫机能下降,手术时间延长会导致患者抵抗力逐渐降低、不良应激状态延长,相应术后并发尿路感染率也会提高。受到技术设备的限制即术中所用超声和气压弹道及激光等,在使用相同设备的情况下结石大小会影响手术的时长,两者成正相关,手术时间过长,患者的抵抗力越低[10];另外术前存在一定的尿路感染会大大提高术后泌尿系统感染风险,有研究发现术前尿培养阳性与术后尿路感染的发生有着密切的联系(OR:2.2~16.7)[11-12]。该结果也在本研究中得到验证,这也为后期临床中术前使用抗生素预防术后泌尿系统感染提供理论依据,安全起见,对术前存在尿路感染的患者使用抗生素是很有必要的。
目前对于泌尿系统感染的普遍诊断方法为尿培养及尿白细胞镜检,但是仍存在一定的假阳性或假阴性发生,研究发现尿蛋白的敏感度、特异度分别为87%、29%,而尿培养的阳性率仅为41%[13-14]。所以进一步寻找更有效的预测感染的指标非常重要,血清PCT、TNF-α 及外周血WBC 常被用作细菌性感染或者炎症性疾病的诊断指标,三者在尿路感染中的诊断也多有报道[15-18]。本研究发现,外周血WBC 的曲线下面积AUC 为0.854,敏感度、特异度分别为82.8%、88.8%;血清PCT 曲线下面积AUC 为0.903,敏感度、特异度分别为79.3%、90.0%;血清TNF-α 曲线下面积AUC 为0.893,敏感度、特异度分别为86.2%、87.6%;三个指标联合分析曲线下面积AUC 为0.994,敏感度、特异度分别为100.0%、92.0%,以上结果表明三者联合分析对于术后泌尿系统感染的诊断效能最高。
针对以上危险因素,实施有针对性的预防和控制措施均有利于降低术后感染风险:术前进行系统的病情评估,完善的术前检查,对于术前存在尿路感染的患者进行治疗和控制,术后严密监测患者临床症状和检查检验各项指标变化,预防感染的发生和进行性加重。术前影像学检查提示结石直径大小超过2 cm 的患者均需特别关注,术者的术中熟练、规范和精准的操作才能保证无菌避免院内感染,尽可能地减少手术操作时间,避免长时间手术引起肾盂和集合系统内压力升高,液体逆行入血而引起的细菌感染等。术后严密监测患者各项指标,尤其是血清中的PCT、TNF-α 及外周血WBC 等指标,妥善固定和护理集合系统留置的引流管,以及观察引流液的性质和颜色,及时发现患者术后泌尿系统感染和有效诊断。本研究发现上尿路结石患者经皮肾镜取石术后感染的病原菌以革兰氏阴性菌为主。术前尿路感染、手术时间长、结石直径大均为引起上尿路结石患者经皮肾镜碎石取石术后发生感染的危险因素,医护人员应在术前做好全面病情评估,术中规范操作,加强围手术期患者管理及监护以预防和控制感染。
本研究发现患者的结石大小、手术时长、术前尿路感染均是上尿路结石患者术后发生泌尿系统感染的危险因素,临床诊疗中均需重点关注并且采取相应治疗手段和预防措施;同时患者的PCT、WBC、TNF-α 三个检验指标联合分析可以作为术后泌尿系统感染的预测和诊断指标,有利于临床对于术后泌尿系统感染患者的及时诊断和治疗工作。统计感染患者的数量偏少是本研究的缺点,研究者会持续关注,后期考虑进行荟萃分析或者扩大临床样本进行进一步的研究和数据分析,以期更有利于临床诊疗,造福于广大的泌尿系统结石患者。
