地塞米松玻璃体内植入剂在非感染性葡萄膜炎继发黄斑水肿患者治疗中的作用
2023-02-11杨红伟侯习武刘德成
杨红伟 侯习武 关 微 刘德成
非感染性葡萄膜炎是造成工作人群视力损害的一个重要因素,持续性的黄斑水肿是造成葡萄膜炎患者视力下降和视网膜不可逆损害的主要原因[1-2]。全身用药及玻璃体内注射已广泛应用于葡萄膜炎继发黄斑水肿的治疗,而玻璃体内注射激素类药物对黄斑水肿的消退作用更直接,且全身副作用小。目前国内已批准地塞米松玻璃体内植入剂应用于视网膜静脉阻塞和糖尿病视网膜病变引起的黄斑水肿的治疗,而对葡萄膜炎的治疗尚在尝试应用中[3-5]。我院自2019年12月至2021年12月采用地塞米松玻璃体内植入剂对30例(30眼)非感染性葡萄膜炎继发黄斑水肿患者进行治疗,随访6个月,显示出了较好的安全性和临床效果,现报告如下。
1 资料与方法
1.1 一般资料选取2019年12月至2021年12月郑州市第七人民医院眼科确诊的非感染性葡萄膜炎继发黄斑水肿患者30例(30眼)为研究对象。其中男17例,女13例。中间葡萄膜炎9例,后葡萄膜炎21例。所有患者均未接受过免疫抑制剂治疗,其中曾静脉滴注甲强龙(或口服泼尼松龙)治疗8例,22例均未接受过任何治疗。年龄 22~58(41.27±12.11)岁,患者及其家属均知情同意且签署知情同意书。纳入标准:(1)荧光素眼底血管造影(FFA)、OCT及实验室检查确诊为非感染性葡萄膜炎;(2)OCT显示黄斑区存在囊样水肿,黄斑中心视网膜厚度(CMT)>300 μm;(3)术前眼压正常(<21 mmHg,1 kPa=7.5 mmHg);(4)能配合随访至少6个月。排除标准:(1)黄斑水肿伴有黄斑前膜或牵拉;(2)白内障术后人工晶状体植入状态或无晶状体眼;(3)3个月内接受过眼科相关手术治疗包括抗血管内皮生长因子(VEGF)药物或曲安奈德玻璃体内注射;(4)原发性青光眼或可疑性青光眼。
1.2 治疗方法术前50 g·L-1左氧氟沙星滴眼液滴眼,每天4次,持续3 d,预防感染。患者平卧位,盐酸奥布卡因滴眼液滴眼4次进行表面麻醉,常规消毒铺无菌巾。聚维酮碘滴入结膜囊1 min后生理盐水冲洗结膜囊。术者一手持地塞米松玻璃体内植入剂推注器,另一手垂直拉下安全片,颞下方角膜缘后3.5~4.0 mm处进针,针尖斜面朝上背对巩膜面,插入巩膜约1 mm,转向眼中央方向继续向玻璃体内进针,直至硅胶套管接触结膜表面。缓慢按压启动按钮,听到启动声后,确认地塞米松玻璃体内植入剂注入玻璃体内,拔除推注器针头。结膜囊涂加替沙星眼用凝胶,包扎患眼。术后左氧氟沙星滴眼液滴眼,每天4次,持续1周。
1.3 观察指标检测术前及术后1个月、3个月及6个月患者最佳矫正视力(BCVA)并换算为logMAR视力记录,OCT测量CMT。随访期间非接触式眼压计测量眼压,观察白内障进展及术后结膜下出血等眼部并发症发生情况。
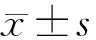
2 结果
2.1 手术前后患者BCVA变化患者术前BCVA(logMAR)为0.74±0.37,术后1个月、3个月及6个月分别为0.47±0.29、0.28±0.14、0.37±0.17。患者各时间点BCVA差异有统计学意义(P<0.05)。患者术后1个月、3个月及6个月BCVA与术前比较,差异均有统计学意义(均为P<0.05);患者术后1个月与术后3个月、术后1个月与术后6个月及术后3个月与术后6个月BCVA比较,差异均无统计学意义(均为P>0.05)。
2.2 手术前后患者CMT变化患者术前CMT为(372.12±99.42)μm,术后1个月、3个月及6个月分别为(298.14±82.44)μm、(278.45±62.43)μm、(289.31±56.34)μm。患者各时间点CMT差异有统计学意义(P<0.05)。患者术后1个月、3个月及6个月CMT与术前比较,差异均有统计学意义(均为P<0.05);患者术后1个月与术后3个月、术后1个月与术后6个月及术后3个月与术后6个月CMT比较,差异均无统计学意义(均为P>0.05)。
2.3 并发症随访6个月,所有患者均未发生眼内炎、视网膜脱离及全身并发症。30例患者中6例(20%)术后1个月内出现眼压升高(≥25 mmHg),其中2例高于40 mmHg,局部应用降眼压药物后眼压均降至正常,其他各时间点眼压均正常。12例患者出现结膜下出血,均于术后10 d左右自行吸收。4例患者白内障进展,均无需手术治疗。
3 讨论
葡萄膜炎引发的炎症反应可导致血-视网膜屏障的破坏从而产生黄斑水肿,控制炎症反应是治疗葡萄膜炎、防止视力损害最重要的措施之一。目前临床药物治疗包括糖皮质激素、非甾体类抗炎药、抗VEGF药物及免疫抑制剂等,其中糖皮质激素为治疗葡萄膜炎继发黄斑水肿的一线药物[6-7]。近年来玻璃体内注射在葡萄膜炎及黄斑病变等疾病中广泛应用,对于某些不能耐受全身用药的患者而言是更佳选择。
目前临床上治疗葡萄膜炎采用玻璃体内注射的激素类药物主要是曲安奈德,虽然有一定的疗效,但出现并发性白内障及继发性青光眼的风险相对较高[8-10],且目前曲安奈德眼内注射尚属超说明书用药。地塞米松玻璃体内植入剂长6 mm,直径小于0.5 mm,通过配有的22 G针头给药器将预装的棒状植入剂注入玻璃体内,利用特有的缓释系统持续在玻璃体内释放出治疗浓度的地塞米松。地塞米松玻璃体内植入剂的应用避免了全身应用激素的不良反应,并且抗炎效能优于曲安奈德,能够降低再注药频率及减少青光眼和白内障等并发症的发生[11-12]。
本研究中地塞米松玻璃体内植入剂进行玻璃体内注射后患者BCVA在6个月内均有不同程度的提升,术后1个月、3个月、6个月BCVA与术前比较,差异均有统计学意义(均为P<0.05)。既往研究认为,地塞米松玻璃体内植入剂注射后2个月地塞米松药物浓度最高,随后浓度逐渐下降,可持续6个月,虽然地塞米松药物浓度较高,但是并不会对玻璃体及视网膜产生毒性作用[13]。尽管在随访期间患者CMT和BCVA变化存在波动,但在术后1个月、3个月及6个月患者CMT及BCVA均较术前改善,显示出地塞米松玻璃体内植入剂能够有效降低葡萄膜炎患者CMT,维持患者较好视力的效果,这与既往的研究结果一致[14-15]。葡萄膜炎患者视力下降与较多因素有关,其中包括视网膜萎缩、视神经萎缩、并发白内障和继发青光眼等,所以对于葡萄膜炎继发黄斑水肿的治疗,还需要结合视力和CMT综合评价治疗效果[16]。患者的葡萄膜炎类型、急慢性发病及前期是否采用激素或者免疫抑制剂等全身药物治疗都会影响地塞米松玻璃体内植入剂的治疗效果及可能的注射频率和治疗间隔周期[17]。
眼压升高、结膜下出血及白内障进展是地塞米松玻璃体内植入剂常见的不良反应[12,14-15]。本研究中6例患者术后1个月内出现眼压升高,其中2例眼压高于40 mmHg,给予局部降眼压药物治疗后眼压恢复正常。12例患者出现结膜下出血,这可能与22 G预装给药装置有关,结膜下出血为注射部位的出血,10 d左右就可以吸收。既往研究显示白内障的发展程度与地塞米松玻璃体内植入剂注射的次数具有相关性[18-19]。本研究中仅进行了一次玻璃体内注射,随访6个月内,30例患者中4例出现白内障进展,但均无需手术治疗。
本研究证实在全身未使用激素或免疫抑制剂药物的情况下,地塞米松玻璃体内植入剂玻璃体内单次注射6个月内能够提高BCVA及降低CMT,有效治疗葡萄膜炎继发黄斑水肿。但地塞米松玻璃体内植入剂远期效果、玻璃体内注射的频次及是否需要全身联合应用激素或免疫抑制剂药物仍需要大样本及多中心的研究进行评估。
