基于i-PARIHS循证框架对卒中相关性肺炎护理预防证据的审查与分析*
2023-02-09郭清源杨慕维白娅萍蔡恩丽
郭清源 刘 高 杨慕维 王 蕾 白娅萍 蔡恩丽
卒中相关性肺炎(Stroke-Associated Pneumonia,SAP)是指非机械通气的卒中患者在发病7 d内新出现的肺部感染[1-3],其发病率约为7%~38%[4]。SAP是脑卒中患者致死、致残的重要危险因素之一[5],一旦发生不仅加剧患者身心痛苦,而且会带来沉重的经济和社会负担。目前,临床采取的SAP护理预防措施多基于常规、制度和经验等,基于循证证据的护理预防方案较少。循证实践包括证据的生成、综合、传播和应用4个步骤[6]。缩小证据与临床实践之间的差距,是循证护理的关键[7-8]。已有SAP护理循证研究[9-10]停留在证据生成阶段,尚未进入证据临床转化阶段。i-PARIHS(the Integrated Promoting Action on Research Implementation in Health Services)循证框架是整合式健康服务领域研究成果应用的行动促进框架[11],对于临床实践中各因素的协调和对比以及证据的临床转化具有促进和指导作用,在临床应用广泛。本研究基于i-PARIHS循证框架,对SAP护理预防证据进行审查和分析,以期为临床更好地应用SAP护理预防证据提供参考。
1 研究方法
1.1 成立循证小组
循证小组成员共13名,其中:循证护理学专家1名(博士),负责质量控制及循证方法指导;循证护理学教师2名(均为硕士)及护理研究生3名(在读博士1名,在读硕士2名),主要负责文献检索、证据提取与质量评价、问卷编写、资料收集及统计分析等工作;护理部主任1名(主任护师)及护士长1名(副主任护师),负责项目统筹规划;神经内科主任2名(主任医师和副主任医师各1名)、主治医师3名(在读博士2名,在读硕士1名),主要负责证据解读、科室协调等工作。
1.2 制定审查指标
1.2.1 检索文献 循证小组成员以“卒中、肺炎、卒中相关性肺炎、吞咽障碍/困难、风险评估/筛查、预防、护理、管理”为中文检索词,以“stroke,pneumonia,stroke-associated pneumonia,dysphagia,risk assessment/screening,prevention,management,care”为英文检索词,检索万方、维普、中国知网、PubMed、Medline、CINAHL、Cochrane Library、Embase、UpToDate、Web of Science、Ovid、BMJ Best Practice、BMJ Clinical Evidence等中外文数据库,以及国际指南协作网(National Guideline Clearing House,GIN)、美国国立指南网(National Guideline Clearing-house,NGC)、医脉通指南网、中国循证医学中心官网等网站。检索时间为建库至2022年2月。纳入标准:研究类型为临床决策、最佳实践信息册、指南、证据总结、系统评价、专家共识。排除标准:信息不全及重复发表文献、会议摘要、文献综述、计划书、动物试验研究等。最终纳入文献20篇,包括指南12篇[5,12-22]、系统评价3篇[23-25]、专家共识5篇[1,26-29]。
1.2.2 评价文献质量 两名小组成员独立采用《临床指南研究和评价系统Ⅱ》(Appraisal of Guidelines for Research and Evaluation,AGREEⅡ)[30]、AMSTAR(A MeaSurement Tool to Assess systematic Reviews)2[31]及澳大利亚JBI循证卫生保健中心2016版评价标准[32]分别对纳入的指南、系统评价及专家共识进行质量评价。AGREEⅡ包含6个维度共23个条目,每个条目按1分~7分(1分为非常不同意,7分为非常同意)进行评价,计算每个领域标准化得分,得分≤30%的领域数≥2个,则该指南不纳入。AMSTAR 2评为“极低”的系统评价文献不纳入。澳大利亚JBI循证卫生保健中心2016版评价标准包含6个条目,每个条目从“是”“否”“不清楚”“不适用”进行评价,若某一专家共识存在≥2个不适用条目,则不纳入。
1.2.3 确定审查指标 首先,小组成员从最终纳入文献中提取证据,并进行汇总。然后,小组成员采用2014版澳大利亚JBI循证卫生保健中心证据预分级系统将证据等级划分为1~5共5个等级,应用GRADE(Grading of Recommendations Assessment Development and Evaluation)证据等级系统对纳入证据进行分级,并根据FAME属性,即可行性(Feasibility)、适宜性(Appropriately)、临床意义(Meanfullness)、有效性(Effectiveness),将证据推荐级别分为A级和B级[33],形成最佳证据。最后,循证小组组织召开多轮多学科专家讨论会议,根据最佳证据并结合临床实际确定SAP护理预防审查指标(表1)。

表1 SAP护理预防最佳证据及审查指标

表2 护士SAP护理预防证据知识知晓率调查问卷得分情况/分
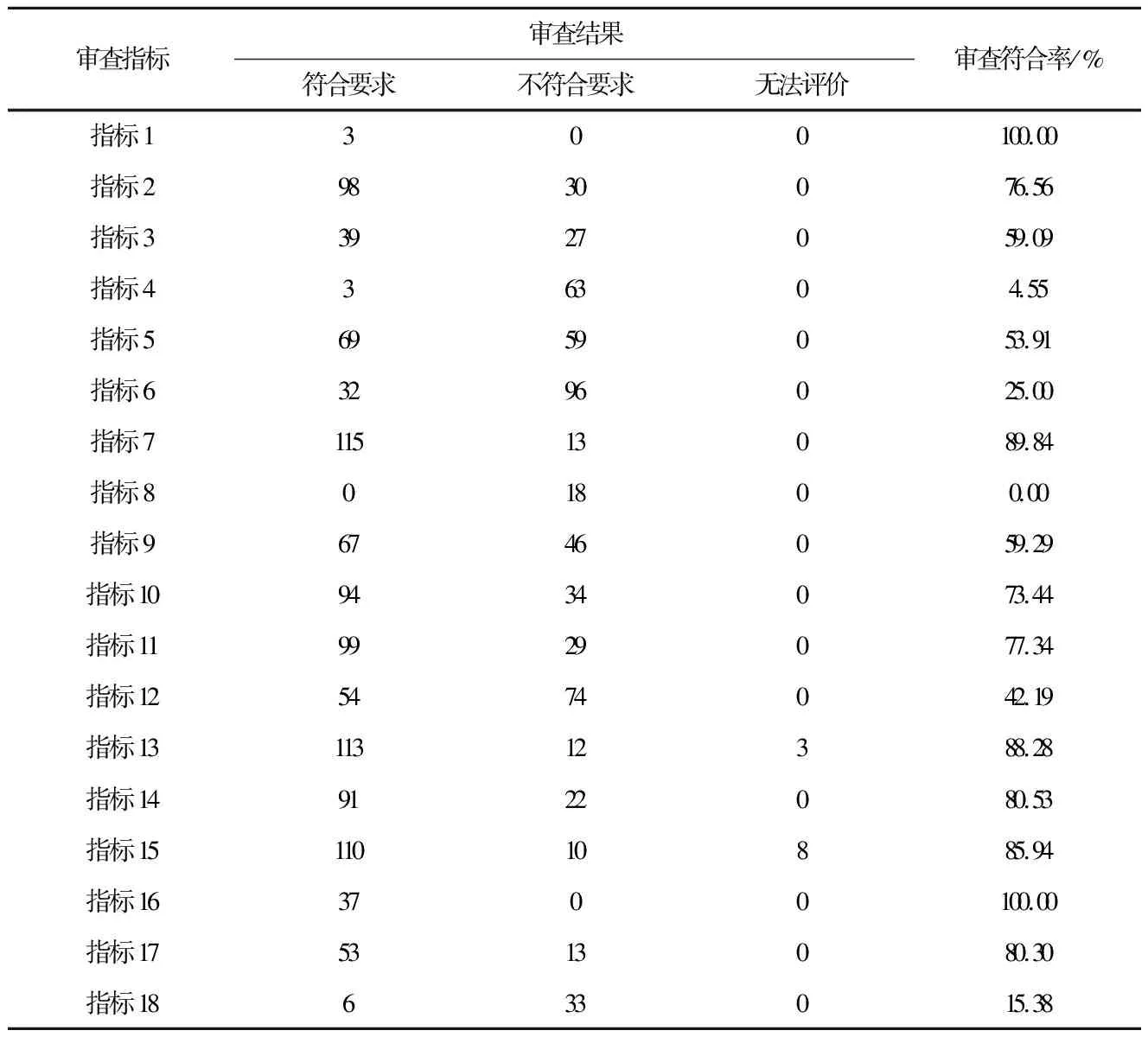
表3 SAP护理预防证据审查指标审查结果
1.3 开展基线审查
选择某市3家三甲医院神经内科病区66名护士及2021年10月-2022年1月128例卒中住院患者作为审查对象。护士纳入标准:(1)取得护士执业资格证书;(2)在神经内科病区工作≥1 a;(3)知情同意并愿意配合完成审查。护士排除标准:实习生、进修及轮转护士。患者纳入标准:(1)符合卒中诊断标准,并经CT或MRI检查确诊;(2)格拉斯哥昏迷指数(GCS)评分≥12分,美国国立卫生研究院卒中量表(NIHSS)评分≤15分,神志清楚;(3)患者及家属均知情同意并能配合完成审查。患者排除标准:已发生肺部感染、行机械通气、重症、外伤、恶病质及临终患者。剔除标准:中途退出研究的护士或患者。
两名小组成员采用《SAP护理预防证据知识知晓率调查问卷》对66名护士进行审查。同时,两名小组成员根据SAP护理预防证据审查指标,采用考核、查阅病历及护理文书、现场考察等方法,对128例患者和66名护士进行审查。根据审查结果,基于i-PARIHS循证框架,小组从革新(Innovation,I)、接受者(Recipient,R)、组织环境(Content,C)三方面,对审查符合率<60%及未完全达标(符合率<100%)的审查指标分析障碍因素、促进因素,并拟定相应对策。
1.4 统计分析方法
采用SPSS 26.0软件对所得数据进行统计分析,计量资料以均数和标准差表示,计数资料以例数和百分比(%)表示。
2 结果
2.1 文献质量评价结果
纳入的20篇文献中,12篇指南质量评价结果为:“范围和目的”维度标准化得分在83.33%~100%之间,“参与人员”维度标准化得分在63.89%~100%之间,“严谨性”维度标准化得分在27.08%~94.79%之间,“清晰性”维度标准化得分在86.11%~97.22%之间,“应用性”维度标准化得分在66.67%~83.33%之间,“编纂独立性”维度标准化得分在75%~100%之间,全部纳入。3篇系统评价所有条目评价结果均为“是”,全部纳入。5篇专家共识所有条目评价结果均为“是”,全部纳入。
2.2 最佳证据与审查指标
共纳入证据28条,制定审查指标18项。SAP护理预防最佳证据及审查指标见表1。
2.3 基线审查结果
128例卒中患者最佳证据应用前SAP发生率为8.59%(11/128)。66名护士SAP护理预防证据知识知晓率调查问卷总得分为(67.94±3.38)分,最高分77分,最低分61分,问卷具体得分见表2。18项审查指标中,指标1和指标16审查符合率为100%,8项指标审查符合率<60%(指标8审查符合率为0%),具体审查结果见表3。
2.4 基于i-PARIHS循证框架的审查结果与对策
根据审查结果进行障碍因素、促进因素的综合分析,并讨论相应对策,具体结果见表4。
3 讨论
3.1 i-PARIHS循证框架为证据临床转化提供了思路
i-PARIHS循证框架从证据的来源、是否清晰、与临床实际的兼容性/可竞争性、可用性、相关优势、可试验性、结果可测量/观察等7方面进行综合评估和衡量,通过整合革新、接受者、组织环境三方面条件确保循证实践的顺利开展[6]。其运用在护理领域强调了护士作为循证护理实践促进者的核心作用,通过将最新、最佳护理证据和临床情境相结合,从革新、接受者、组织环境三方面对护理证据审查指标进行全面、动态分析,为护理证据的临床转化和实施提供了思路。
3.2 构建护理审查指标是证据临床转化的基础
持续质量改进是护理管理的核心。作为评价护理服务质量的标准,护理审查指标能够帮助护理人员及护理管理者搭建临床经验、临床实践与最佳证据之间的桥梁,在比较与评价的过程中促进证据的临床转化,从而提升护理质量。本研究循证小组在确立研究问题后进行文献检索和文献质量评价,提取最佳证据后,结合临床多学科专家建议构建了SAP护理预防证据审查指标。18项审查指标包含了科室组织结构、SAP筛查与风险评估、基础及康复护理、病情观察、饮食及其他健康教育等方面,其内容明确、重点突出。应注意的是,在审查指标构建过程中,需要充分考虑该指标是否能反映临床护理措施的有效性及适宜性,是否能在临床中灵活运用,是否便于监测,是否可量化,是否涵盖护理实践全过程,是否能根据最佳证据动态更新等。
3.3 明确证据与实践差距是护理证据转化的前提
本研究结果显示,指标4的审查符合率仅4.55%,指标8的审查符合率为0%,表明该两项指标所对应的证据与临床护理实践存在较大差距。吞咽障碍是卒中常见并发症,但由于现有工作流程的影响,对于新入院的卒中患者,护士通常在进行基础吞咽功能评估后便不再进一步评估。Eltringham SA等[23]研究表明,对卒中患者进行精确的吞咽功能评估能够预防SAP发生。因此,建立完善的卒中患者吞咽功能评估流程尤为必要。VFSS和FEES是卒中后误吸筛查的“金标准”,两者联合运用不仅能观察卒中患者咽喉部情况,而且能迅速、准确地锁定吞咽障碍发生部位,从而有效识别误吸发生。虽然两者敏感性和安全性较高,但由于技术设备、患者耐受程度、价格等原因,往往不作为临床筛查SAP风险的首选,故出现指标8审查符合率为0%的情况。同时,本研究结果发现,66名护士SAP护理预防证据知识知晓率调查问卷总得分较低,且相对于满分而言,吞咽-摄食管理和康复护理两个模块得分较低,表明护士SAP护理预防知识掌握不充分。
3.4 障碍因素与促进因素分析是提出护理策略的关键
护理质量提升需要采用多维度、全面性的审查指标对临床护理实践进行评价,通过分析障碍因素和促进因素,提出相应策略。本研究基于i-PARIHS循证框架分析发现,SAP护理预防证据实施的障碍因素有护士SAP预防知识欠缺、护士循证实践依从性低、科室缺乏SAP预防团队等。部分护士SAP护理预防专业知识欠缺并不表示其不具备开展SAP护理预防的能力,科室护理管理者应统筹规划,在合理排班的同时,积极组织护理人员进行循证护理实践知识、SAP预防知识的学习与培训,并进行考核,从思想和观念上引导护理人员用循证思维解决临床护理问题。此外,可通过组建SAP预防多学科协作团队,调动低年资护士工作积极性。

表4 基于i-PARIHS循证框架的SAP护理预防证据审查结果与对策
本研究结果显示,在革新、接受者、组织环境三方面也有缩短临床实践与证据之间差距的促进因素。在革新方面,科室具有较具体的吞咽功能评估流程,这为医生和护士开展SAP预防提供了指导,但现有流程适用于神经内科其他患者,且科室缺乏完善的SAP预防流程,故需要循证团队结合最佳证据和临床实际建立完善的SAP预防标准与流程,供科室医务人员参考。在接受者方面,科室排班合理,并为医护人员提供了丰富的学习资源,但科室培训不定期、师资力量不雄厚、护士工作量大等仍是目前需要重视和解决的问题。在组织环境方面,科室卒中小组成员均接受过SAP预防专业培训,但并不是专门的SAP预防小组,对SAP预防的针对性有待加强。在不断提升护理质量的过程中,障碍因素和促进因素的分析需要随着外部环境的变化而持续进行,这样才能保证临床决策的有效性和时效性[34]。在分析障碍因素和促进因素时,需采用定量和定性相结合的方法,且应综合考虑证据、领导或管理者、实践者及接受者等多个层面之间的相互影响,以确保所制定的策略能被利益相关者接受。例如,证据层面需考虑证据是否符合临床实际,是否涉及复杂理论和技术等;领导或管理者层面需考虑是否具备管理资质、组织协调能力等;实践者层面需考虑个人业务水平提升等;接受者层面需考虑其依从性、理解力及配合度等。
3.5 本研究局限
基于i-PARIHS循证框架对SAP护理预防证据的审查与分析的部分结果来源于研究者的观察和访谈,可能存在一定主观性。同时,本研究仅在3家医院进行审查,范围不够广泛,所制定策略的可行性和有效性仍有待验证。未来将开展大样本、多中心研究,以验证证据应用效果。
