18F-FDG PET/CT代谢参数联合血清FOXM1在诊断结直肠癌淋巴结转移中的应用
2022-11-22谢丽璇
王 萍, 谢丽璇
1. 武汉铁路职业技术学院医疗与护理学院, 湖北 武汉 430200;2. 中国人民解放军中部战区总医院, 湖北 武汉 430070
结直肠癌是常见消化道恶性肿瘤之一,其发病率在恶性肿瘤中排第三位。结直肠癌具有高转移性,大约20%的患者初诊时已发生转移[1]。根治性切除和术后化疗仍然是结直肠癌的主要治疗选择,但术后30%~50%的患者会出现复发或转移[2]。早期诊断是制定最佳个体化化疗方案和提高生存率的关键。目前,常见的结直肠癌影像学诊断方法包括对比剂增强CT、MRI[3-5],然而,这些技术在诊断结直肠癌早期转移中准确性不高。18F-氟代脱氧葡萄糖(FDG)正电子发射/计算机断层显像(PET/CT)是基于肿瘤细胞葡萄糖代谢特征而开发的临床影像新技术,目前18F-FDG PET/CT已广泛应用于各种癌症患者的分期、疗效监测和预后判断中,并取得了良好的效果[6-8]。在结直肠癌诊断中,多项研究显示18F-FDG PET/CT代谢参数,如最大标准化摄取值(SUVmax)、糖酵解总量(TLG)、肿瘤代谢体积(MTV)等与肿瘤长径、淋巴结转移、术前分期、术后复发、术后无进展生存期等临床资料有关[9-11]。然而,单独使用这些影像检查方法在显示腹部内小的播散性病变和淋巴结转移以及区分肿瘤复发与术后或治疗后的变化方面效果不佳。近年来,研究显示叉头盒蛋白M1(FOXM1)在多种肿瘤细胞中高度表达[12-14]。此外,FOXM1的高度表达与恶性肿瘤进展和预后不良有关[15]。有文献报道,FOXM1在结直肠癌中高表达,并且可提高结直肠癌的转移性和耐药性[16,17]。因此,本研究旨在考察18F-FDG PET/CT代谢参数联合血清FOXM1在诊断结直肠癌中的价值。
1 资料与方法
1.1 一般资料
本研究为一项前瞻性研究。选取在2018年1月至2022年1月于中国人民解放军中部战区总医院行18F-FDG PET/CT检查的103例结直肠癌患者作为研究对象。纳入标准:经组织病理学检查确诊为原发性结直肠癌;未接受放化疗、靶向治疗等抗肿瘤治疗;在我院接受18F-FDG PET/CT检查;患者随访资料完整。排除标准:非原发性结直肠癌患者;中途退出的患者;未签署知情同意的患者。纳入研究的患者包括男性58例和女性45例,年龄25~82岁,平均年龄(61.25±16.34)岁,均进行结直肠癌根治术治疗,通过病理学检查确诊是否发生淋巴结转移后,将患者分为转移组(51例)和非转移组(52例)。
1.2 方法
1.2.118F-FDG PET/CT检查
采用SIEMENS公司Biograph 64 PET/CT进行检查,显像剂为18F-FDG,来源于原子高科公司。为了避免由尿路引起的伪影,要求患者在图像采集前1~2 h喝1000 mL的水,并在开始采集之前排空。禁食至少4 h后,静脉注射4.0 MBq/kg体重的18F-FDG。所有患者在注射18F-FDG前检查了血糖水平,均没有超过160 mg/dL。大约50 min后,在140 kV和40 mA下进行初始平扫的低剂量CT,对PET图像进行衰减校正。在低剂量CT扫描后立即进行全身发射PET扫描,采用三维采集模式,每个床位采集3 min。衰减校正后的PET图像采用有序子集期望最大化迭代重建算法(8个子集,3次迭代)重建。最后,在相同的轴位扫描条件下,在140 kV和230 mA,层厚2 mm的条件下,进行增强扫描。以2.5 mL/s的速率静脉注射300 mg/mL的含碘对比剂150 mL(最大值)。分别于注射后45 s、75 s、90 s行颈胸部、上中腹、下腹部、骨盆扫描,在GE公司Xeleris图像工作站生成PET、CT和融合的PET/CT图像。
由两位经验丰富的核医学科医(分别具有4年和6年PET/CT经验)对PET/CT图像进行前瞻性解读,病灶位置的确定基于PET、CT及PET/CT融合图像的逐层分析比较。通过PETVCAR软件在GE公司工作站上勾画病灶感兴趣区域,获取原发灶的SUVmax、MTV及TLG。MTV和TLG以40% SUVmax为阈值。
1.2.2血清FOXM1检测
人FOXM1 ELISA试剂盒(货号EH4856)购自武汉菲恩生物科技有限公司。收集患者的空腹静脉血5 mL,将全血样品在4 ℃下放置过夜,并以1000×g的速度离心20 min,收集上清液并立即进行测定。取标准品或样品100 μL分装到孔中,用盖子密封板并在37 ℃下孵育90 min。洗板2次。将100 μL生物素标记抗体工作液加入孔中,37 ℃下孵育60 min。洗板3次。每孔加入100 μL SABC工作溶液,37 ℃下孵育30 min。洗板5次。每孔加入90 μL TMB Substrate,37 ℃避光孵育10~20 min。每孔加入50 μL终止液,立即在酶标仪中测定450 nm处的吸光度值(OD),根据标准曲线计算血清FOXM1水平。
1.3 统计分析
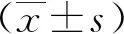
2 结果
2.1 转移组和非转移组的临床资料比较
表1显示,两组患者的年龄、性别、肿瘤长径比较,差异无统计学意义(P>0.05);而分化程度比较,转移组低分化患者的比例更高(P<0.05)。

表1 两组患者的临床资料
2.2 转移组和非转移组的18F-FDG PET/CT代谢参数比较
非转移组的SUVmax显著高于转移组(P<0.001);非转移组的MTV、TLG显著低于转移组(P<0.001)。见表2。

表2 转移组和非转移组的18F-FDG PET/CT代谢参数
2.3 转移组和非转移组的血清FOXM1比较
结果显示,非转移组的血清FOXM1显著低于转移组的[(32.01±9.17)pg/mLvs(47.95±7.99)pg/mL,t=9.402,P<0.001]。
2.4 18F-FDG PET/CT代谢参数与血清FOXM1的相关性
相关性分析显示,血清FOXM1与SUVmax显著负相关(P<0.01),而与MTV和TLG显著正相关(P<0.01);SUVmax与MTV和TLG显著负相关(P<0.01);MTV与TLG显著正相关(P<0.01)。见表3。

表3 18F-FDG PET/CT代谢参数与血清FOXM1的相关性分析结果
2.5 18F-FDG PET/CT代谢参数和血清FOXM1诊断淋巴结转移的价值
ROC曲线分析结果显示,18F-FDG PET/CT代谢参数单独诊断淋巴结转移时,MTV的曲线下面积(AUC)最高,TLG的特异性最高,SUVmax+MTV+TLG诊断淋巴结转移的AUC和敏感性高于单独诊断,仅特异性低于TLG。血清FOXM1诊断淋巴结转移的AUC和敏感性均高于SUVmax、MTV、TLG单独或三项联合诊断。此外,SUVmax+MTV+TLG+血清FOXM1四项联合诊断淋巴结转移的AUC(0.974)和敏感性(92.16%)高于18F-FDG PET/CT代谢参数和血清FOXM1的单独诊断,特异性(94.23%)稍低于TLG单独诊断(96.15%)。数据见表4。

表4 18F-FDG PET/CT代谢参数和血清FOXM1对淋巴结转移的诊断价值
3 讨论
结直肠癌是男性中第三常见的癌症,也是女性中第二常见的癌症[18]。2018年报道了180万例新病例,预计未来10年全球新诊断结直肠癌病例将增加50%[19,20]。因此,结直肠癌的早期诊断具有重要的意义。目前,多项研究报道了18F-FDG PET/CT在多项肿瘤中的诊断效果,其中SUVmax、MTV和TLG是较为常见的代谢参数。Kaida等[21]研究显示SUVmax、MTV及TLG与乳腺癌的临床分期有关。Kim等[22]研究发现上述三项代谢参数与肺癌隐匿性淋巴结转移有关。Im等[23]研究表明在胰腺癌患者中,MTV和TLG较低的患者的总生存期明显延长。本研究发现,非淋巴结转移患者的SUVmax显著高于淋巴结转移患者,而MTV和TLG显著低于淋巴结转移患者。ROC曲线分析显示,18F-FDG PET/CT三项代谢参数单独诊断淋巴结转移时,MTV诊断淋巴结转移的AUC最高,TLG的特异性最高。然而,TLG的敏感性最低。另外,SUVmax诊断淋巴结转移的AUC最低。这些结果说明MTV和TLG对于结直肠癌淋巴结转移的诊断价值高于SUVmax。在其他研究中,Ogawa等[24]发现低MTV和TLG的结直肠癌患者的5年生存率明显增高。丁重阳等[25]研究也显示TLG小于截断值的结直肠癌患者的预后优于其他患者。Xu等[26]发现当MTV小于截断值时,结直肠癌患者的无病生存期明显延长。然而,不同文献报道的MTV和TLG的诊断价值存在差异,其原因可能与所选择阈值的大小有关[27]。此外,虽然SUV是最常用于确定衰减校正PET图像中18F-FDG摄取的半定量方法,然而,本研究中SUVmax对结直肠癌淋巴结转移的诊断价值最低,该结果与贾朝阳等[28]报道的结果一致,该文献中SUVmax预测结直肠癌术后疾病进展的AUC值仅为0.503。原因可能是SUVmax代表病灶的最高摄取值,无法反映肿瘤的整体代谢水平。此外,本研究中18F-FDG PET/CT三项代谢参数联合诊断淋巴结转移的AUC和敏感性高于单独诊断,因此,临床诊断时建议通过观察多参数特征来对患者做出诊断。
近年来,大量文献研究表明FOXM1参与了多种生物学过程[12,13]。FOXM1转录因子在多种肿瘤细胞中高度上调,其中包括肝癌、乳腺癌、前列腺癌、脑癌、宫颈癌和肺癌等[29-31]。此外,FOXM1的过度表达与多种人类恶性肿瘤的疾病进展和不良预后相关[14,16,32]。FOXM1的主要生物学功能包括促进肿瘤细胞增殖、抑制细胞凋亡、促进肿瘤血管生成、促进肿瘤细胞黏附、促进肿瘤细胞的迁移/侵袭[12]。最新研究表明,FOXM1的高表达可提高结直肠癌的转移性和耐药性[16,17]。因此,本研究推测FOXM1有望成为结直肠癌中淋巴结转移的预测生物标志物。本研究显示,非淋巴结转移患者的血清FOXM1显著低于淋巴结转移患者,该结果与前人研究结果一致。另外,血清FOXM1诊断淋巴结转移的AUC和敏感性高于18F-FDG PET/CT代谢参数单独或联合诊断。这些结果说明血清FOXM1在诊断淋巴结转移中具有较高价值。
此外,本研究发现血清FOXM1与SUVmax显著负相关,而与MTV和TLG显著正相关。推测其原因可能与FOXM1对细胞葡萄糖摄取能力的调节有关。袁浩等[33]研究表明,抑制FOXM1可明显降低甲状腺乳头状癌TPC-1细胞的活性,并降低葡萄糖摄取量及乳酸产量,此外,抑制FOXM1还可通过抑制糖酵解途径关键酶己糖激酶1(HK1)、己糖激酶2(HK2)和葡萄糖转运体蛋白1(Glut1)的表达来抑制糖酵解[33]。本研究还发现,18F-FDG PET/CT三项代谢参数联合血清FOXM1诊断淋巴结转移的AUC和敏感性均高于单独诊断,这些结果充分说明本研究的联合诊断方法有望提高结直肠癌淋巴结转移的诊断。然而,仍需要进一步进行多中心大样本研究来进一步证实。
综上所述,本研究表明18F-FDG PET/CT三项代谢参数(SUVmax、MTV及TLG)联合血清FOXM1诊断淋巴结转移的AUC和敏感性均高于单独诊断,具有较高的诊断价值。该诊断方法可能有助于提高临床中结直肠癌淋巴结转移的预测和诊断准确性。
