瘢痕子宫再次剖宫产后盆底功能变化的观察研究
2022-11-22闫金玲刘永莉焦瑞芳赵丽芹
闫金玲, 刘永莉, 焦瑞芳, 赵丽芹
石家庄市第四医院产二科, 河北 石家庄 050000
剖宫产术是产科中的重要手术,临床对剖宫产的指征管控较严格,随着辅助生殖技术的提升,剖宫产率也在提升,加之二胎政策的放开,瘢痕子宫再次妊娠率有增加趋势[1,2]。大多研究表明瘢痕子宫再次妊娠的术后并发症较多[3]。近年来,研究称瘢痕子宫再次分娩时,子宫破裂、大出血发生率逐渐增高,而目前选择剖宫产手术的特殊产妇仍较多[4,5]。盆底功能障碍指的是盆底支撑结构出现异常、损伤造成压力性尿失禁和盆腔器官脱垂等异常症状[6]。临床诊断盆底功能异常变化常借助影像手段,盆底超声具有简单、无创、实时的优势[7]。瘢痕子宫再次妊娠产妇的术后并发症需要引起足够重视,对这部分产妇的盆底结构、盆底功能进行准确评估,有利于临床制定个体化干预方案,对于改善产妇产后恢复具有重要意义[8,9]。本文通过分析经会阴盆底超声对观察组和对照组的盆底结构、盆底功能及肌力进行评估对比,对具有剖宫产病史的瘢痕子宫再次妊娠实施剖宫产后盆底功能变化进行动态观察,为临床治疗提供依据。
1 资料与方法
1.1 一般资料
选取2018至2022年在石家庄市第四医院采取剖宫产手术分娩的100例瘢痕子宫再次妊娠产妇作为观察组,平均年龄(29.64±2.77)岁,平均分娩孕周(38.42±0.80)周。选取同期接受剖宫产手术分娩的100例初产妇作为对照组,平均年龄(30.01±2.95)岁,平均分娩孕周(38.26±0.77)周。两组患者年龄、体质量指数(BMI)、分娩孕周、SBP、DBP、新生儿体质量、流产史情况进行比较,差异无统计学意义(P>0.05)。本研究取得院伦理委员会通过,患者知情同意。纳入标准:分娩孕周36~41周;观察组为既往具有剖宫产手术史的妊娠妇女,上一次剖宫产手术距离本次妊娠时间间隔≥3年;对照组为初产妇;两组妊娠妇女均在我院接受产前检查及分娩。排除标准:子宫肌瘤病史;盆腔生殖系统感染;早产、羊水异常、前置胎盘;伴有出生缺陷、遗传基因疾病;妊娠糖尿病、妊娠高血压、妊娠期胆汁淤积综合征等妊娠合并症。
1.2 方法
经会阴盆底超声检查:使用彩色多普勒超声诊断仪(GEvolusonE8,美国),RAB5-9-D实时三维腔内探头,5~9 MHz频率。产妇取截石卧位,将探头置于会阴部尿道外口与阴道口间,先行二维成像,显示尿道全长的最大冠状切面,测量其膀胱颈最大移动度,之后分别采集产妇在静息和Valsalva动作下的图像,采集矢、冠、横三个切面的图像。观察在上述两种状态下的膀胱颈移动距离、子宫颈外口移动距离、直肠壶腹移动距离。进行图像后处理,重建三维图像并获得标准横断面。在此层面观测静息状态、Valsalva状态、缩肛状态下肛提肌厚度、盆腔裂孔横径、盆腔裂前后径、盆腔裂孔面积。所有数据测量3次,取均值。数据采集和测量均由同1名超声医师完成。
阴道压力判断:80~150 cmH2O者为正常,80 cmH2O以下者为异常(1 cmH2O=0.098 kPa)。
盆底肌表面电信号水平检测,采用SOMO9003盆底肌肉训练治疗仪测定盆底肌肉收缩时的活力、峰值,经计算机处理后获得Ⅰ类肌纤维、Ⅱ类肌纤维肌电值。盆底肌负值提示盆底肌肌力异常。
盆底肌肌力分级:采用改良牛津肌力分级(MOS),医生两个手指进入阴道,根据触感到患者的耻骨直肠肌及阴道肌肉的收缩程度,分级为0~5级,级数越高,阴道收缩力越强[10]。
1.3 统计学处理
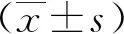
2 结果
2.1 两组产妇的静息状态至Valsalva状态下盆腔脏器移动参数对比
观察组的静息状态至Valsalva状态下的膀胱颈移动距离、子宫颈外口移动距离、直肠壶腹移动距离均大于对照组(P<0.05)。详见表1。
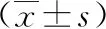
表1 两组产妇的静息状态至Valsalva状态下盆腔脏器移动参数对比
2.2 两组产妇的不同状态下的肛提肌厚度、盆腔裂孔参数对比
静息状态、Valsalva状态、缩肛状态下,观察组产妇的肛提肌厚度小于对照组,同时,盆腔裂孔横径、盆腔裂前后径、盆腔裂孔面积大于对照组(P<0.05)。详见表2。

表2 两组产妇的不同状态下的肛提肌厚度、盆腔裂孔参数对比
2.3 两组产妇的盆底肌表面电信号、阴道压力异常、盆底肌肌力异常情况对比
观察组产妇的盆底肌Ⅰ类肌纤维和Ⅱ类肌纤维表面电信号小于对照组,观察组产妇的阴道压力异常、盆底肌肌力异常患者占比大于对照组(P<0.05)。详见表3。

表3 盆底肌表面电信号、阴道压力异常、盆底肌肌力异常对比
2.4 两组产妇的MOS盆底肌肌力分级对比
产后2周观察,观察组的MOS盆底肌肌力分级整体低于对照组(P<0.05)。见表4。

表4 两组产妇的MOS盆底肌肌力分级对比[n(%)]
3 讨论
盆底肌肉、筋膜、韧带及神经等互相协同,共同维持盆底功能正常发挥作用,盆底器官能维持子宫、膀胱和直肠等脏器的位置正确[11]。盆底功能障碍后会引发一系列疾病,妊娠本身就会损伤肛提肌,使得盆腔脏器的重力方向发生变化,增加盆底肌肉的负担,对盆底结构造成一定损伤。随着盆底疾病发病率的增长,对于盆底疾病的观察和诊断成为临床研究的热点[12]。盆底超声通常用于检查盆底结构及功能,由于会阴部由软组织组成,在检查时不会受骨骼、气体的影响,且会阴与盆腔裂孔的距离较短,对于评估盆底功能障碍,经会阴超声是一项准确率较高的方法[13,14]。
已有较多研究表明[15],经过超声检查到的静息状态至Valsalva状态时膀胱颈、子宫颈外口位置下移程度与盆底功能障碍程度呈正相关。本研究将瘢痕子宫再次妊娠产妇作为观察组,将同期接受剖宫产手术分娩的初产妇作为对照组,均对其采用超声检查,结果显示:观察组的静息状态至Valsalva状态下的膀胱颈移动距离、子宫颈外口移动距离、直肠壶腹移动距离显著大于对照组。观察组产妇的静息状态、Valsalva状态、缩肛状态下的肛提肌厚度显著小于对照组,而观察组产妇的静息状态、Valsalva状态、缩肛状态下的盆腔裂孔横径、盆腔裂前后径、盆腔裂孔面积显著大于对照组。结果提示,经会阴盆底超声成像检查可直观显示产妇在不同状态下肛提肌损伤程度。肛提肌裂孔面积越大,说明盆底支持结构越薄弱[16]。通过实时获得容积数据而进行全方位立体成像,评估盆腔裂孔程度。
本研究结果显示:观察组产妇的盆底肌Ⅰ类肌纤维和Ⅱ类肌纤维表面电信号小于对照组,观察组产妇的阴道压力异常、盆底肌肌力异常患者占比大于对照组。盆底肌肌力异常是盆底功能障碍的首要表现,对盆底功能进行评估时,可以测定Ⅰ、Ⅱ类肌纤维肌力[17]。经会阴盆底超声成像技术可从任意角度观察盆底的支持结构,且视野平面可以旋转与平移,观察到的组织结构关系更加清晰。具有剖宫产病史的瘢痕子宫再次妊娠实施剖宫产后对盆底肌肉造成的损害较单次妊娠大,这种损害是直接性机械损害,也是阴部神经受损对骨盆肌肉造成的间接损害。研究发现[18,19],相比非孕期妇女骨骼肌最大伸展率,具有剖宫产病史的瘢痕子宫再次妊娠产妇分娩时盆底肌肉的伸展率明显提高,对肛提肌的拉伸力越高,因此,由于盆底肌肉、软产道、筋膜和韧带的过度拉伸更易导致阴道压力异常、盆底肌肌力异常。
产后2周观察,观察组的MOS盆底肌肌力分级整体低于对照组。随着产次的增加,盆底Ⅱ类肌纤维肌力异常的风险增加。关于产次对盆底肌的影响,目前已有相关研究证实,产次的增加可引起盆底肌肌力的下降,MOS盆底肌肌力分级降低,生活质量随之下降[20]。然而具体的发病机制仍有待进一步研究。
以往研究称[21],彩色多普勒超声能够辅助瘢痕子宫的诊断、治疗方案制定及动态追踪治疗效果。本研究对具有剖宫产病史的瘢痕子宫再次妊娠产妇的盆底结构、盆底功能及肌力进行综合评估对比,结果具有一定的临床参考价值。有剖宫产病史的瘢痕子宫再次妊娠产妇的盆底支持结构薄弱,实时超声检查能够清晰显示盆底结构,定量分析多个重要参数有利于为临床治疗提供可靠的影像资料。
综上所述,具有剖宫产病史的瘢痕子宫再次妊娠实施剖宫产后盆底结构、盆底功能及肌力较首次剖宫产产妇损伤更加严重,应该针对这部分人群加强产后康复。
