急性脑梗死患者血小板参数与溶栓后出血风险的相关性研究
2022-10-26包国庆陆明佳李红燕
包国庆,陆明佳,李红燕
(新疆维吾尔自治区人民医院神经内科,新疆 乌鲁木齐 830001)
急性脑梗死(ACI)是临床上较为常见的一种脑血管疾病。近年来,随着人们生活方式的不断改变以及人口老龄化问题的逐渐凸显,ACI 的发病率呈逐年升高的趋势[1]。静脉溶栓是ACI 患者首选的治疗方式,其主要是通过静脉输注纤溶酶原激活剂来实现对血栓的溶解,继而促使堵塞的血管再通,进一步为脑组织循环的恢复提供重要基础,最终减轻脑组织损伤[2]。溶栓后出血是导致静脉溶栓治疗中断以及失败的关键原因之一[3]。其中少量出血患者往往无明显症状,而大量出血患者普遍会出现运动障碍、头痛以及呕吐等症状,继而导致神经功能受损加剧,病情严重者甚至会发生脑疝、死亡[4]。有效防治溶栓后出血是改善ACI 患者静脉溶栓效果的有效途径。在本文中,笔者主要是分析ACI 患者血小板参数与溶栓后出血风险的相关性。
1 资料与方法
1.1 一般资料
以2020 年1 月至2021 年6 月期间我院神经内科收治的接受rt-PA 静脉溶栓的189 例患者为观察对象。其中男119 例,女70 例;年龄34 ~88 岁,平均年龄(66.23±10.04)岁;吸烟每年>400 支的患者45 例,饮酒每日>50 g 的患者49 例;合并基础疾病:高血压68 例,糖尿病61 例,血脂异常35 例,房颤17 例;发病部位:尾状核56 例,基底核76 例,丘脑及脑桥38 例,内囊19 例;发病至溶栓的时间1 ~3 h,平均发病至溶栓的时间(1.47±0.33)h ;入院时美国国立卫生研究院脑卒中量表(NIHSS)评分7 ~21 分,平均NIHSS 评分(10.21±2.10)分。入组标准:1)病情符合《中国急性缺血性脑卒中诊治指南2018》[5]中所规定的相关诊断标准;2)经脑CT 或MRI 证实为ACI;3)发病至就诊的时间≤3 h;4)年龄>18 岁;5)临床病历资料完整。排除标准:1)入院前3 个月内有重大颅脑损伤或脑卒中史者;2)既往有颅内出血或(和)肿瘤病史者;3)因故退出或失访者。
1.2 研究方法
1)给药方式:所有入组人员均接受rt-PA 溶栓治疗,使用剂量为0.9 mg/kg,先以总剂量的10% 进行静脉推注,剩余的90% 于60 min 内完成静脉输注。2)基线资料获取:借助医院病历系统完成所有入组人员基线资料的统计、记录,主要内容包括下述几项:(1)性别;(2)年龄;(3)吸烟史;(4)饮酒史;(5)基础疾病;(6)发病部位;(7)发病至溶栓时间;(8)入院时NIHSS 评分。3)血小板参数检测:采集所有纳入对象的空腹静脉血2 mL,加入含有乙二胺四乙酸二甲的一次性血常规专用抗凝管内,借助CD3700型全自动五分类血球分析仪(购自美国雅培公司)及其配套试剂予以测定,检测均在2 h 内完成,血小板参数包括血小板计数、平均血小板体积、血小板体积分布宽度、血小板比积以及血小板容积。4)分组方式:将所有患者按照溶栓后出血与否分成出血组(32 例)及无出血组(157 例)。
1.3 观察指标
比较两组的各项基线资料以及血小板参数水平,分析ACI 患者溶栓后出血的影响因素。
1.4 统计学方法
采用SPSS 22.0 软件进行数据分析,计量资料用均数± 标准差(±s)表示,采用t检验,计数资料用百分比(%)表示,采用χ²检验。以多因素Logistic回归分析明确ACI 患者溶栓后出血的相关影响因素。P<0.05 为差异有统计学意义。
2 结果
2.1 两组基线资料的评价
出血组的入院时NIHSS 评分、其中吸烟每年>400 支、患有糖尿病、房颤患者的占比均高于无出血组,差异有统计学意义(P<0.05)。两组的性别、年龄、发病部位、发病至溶栓时间、其中饮酒每日>50 g、患有高血压、血脂异常患者的占比相比,差异无统计学意义(P>0.05)。详见表1。

表1 两组基线资料的评价
2.2 两组血小板参数的对比
出血组的血小板比积为(0.22±0.06),无出血组的血小板比积为(0.19±0.04);出血组的血小板比积高于无出血组,差异有统计学意义(P<0.05)。两组的血小板计数、平均血小板体积、血小板体积分布宽度及血小板容积相比,差异无统计学意义(P>0.05)。详见表2。
表2 两组血小板参数的对比(± s )
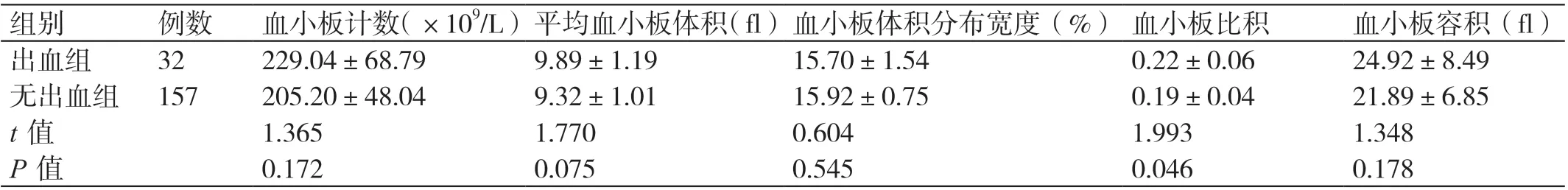
表2 两组血小板参数的对比(± s )
组别 例数 血小板计数(×109/L)平均血小板体积(fl)血小板体积分布宽度(%) 血小板比积 血小板容积(fl)出血组 32 229.04±68.79 9.89±1.19 15.70±1.54 0.22±0.06 24.92±8.49无出血组 157 205.20±48.04 9.32±1.01 15.92±0.75 0.19±0.04 21.89±6.85 t 值 1.365 1.770 0.604 1.993 1.348 P 值 0.172 0.075 0.545 0.046 0.178
2.3 ACI 患者溶栓后出血影响因素的Logistic 回归分析
以ACI 患者溶栓后出血为因变量,赋值如下:出血=1,无出血=0。以吸烟、糖尿病、房颤、入院时NIHSS 评分以及血小板比积为自变量,赋值如下:吸烟每年>400 支=1,≤400 支=0 ;有糖尿病=1,无糖尿病=0;有房颤=1,无房颤=0;入院时NIHSS 评分以及血小板比积均为原值输入。经多因素Logistic回归分析发现,糖尿病、房颤、入院时NIHSS 评分以及血小板比积均是ACI 患者溶栓后出血的影响因素(P<0.05)。详见表3。

表3 ACI 患者溶栓后出血影响因素的Logistic 回归分析
3 讨论
虽然近年来国内外有关ACI 的治疗手段日益完善,但其致残率及致死率仍居高不下,已成为广大医务工作者亟待解决的难题之一[6]。对ACI 患者而言,无论病灶大小,均应开展早期积极治疗,而静脉溶栓是该病患者首选的治疗方案[7]。有研究指出,ACI 患者发病3 h 内接受静脉溶栓治疗可明显获益,能够在一定程度上降低患者的远期致残率以及死亡率[8]。然而,静脉溶栓治疗会导致患者出血风险的增加,且出血往往发生于溶栓治疗后24 h 内。若不进行及时有效的处理,会严重影响患者的预后转归[9]。由于ACI 患者往往伴有脑水肿,而随着水肿的增大会对周围血管产生压迫,继而可引起血管通透性的增加,导致血管破裂,最终可引发出血。特别是大面积梗死患者,其发生溶栓后出血的风险较高,应予以重视[10]。尽早发现溶栓后出血并进行治疗极其重要。本研究的结果显示,出血组的入院时NIHSS 评分、其中吸烟每年>400支、患有糖尿病、房颤患者的占比均高于无出血组,差异有统计学意义(P<0.05)。经多因素Logistic 回归分析发现,糖尿病、房颤、入院时NIHSS 评分以及血小板比积均是ACI 患者溶栓后出血的影响因素。这与国内相关研究结果高度相符[11],提示上述因素均与ACI 患者溶栓后出血有关。分析其原因如下:长期处于高血糖状态下的患者普遍存在氧化应激反应,继而可导致机体内血管内皮细胞表达基质金属蛋白酶-9活性的增高,增加出血风险[12]。患者血管脱落栓子的成分复杂,主要为陈旧的机化栓子,其不易被溶栓药物所溶解。而部分脱落的栓子可能含有新鲜血凝块,易被溶栓药物溶解,继而引发出血。NIHSS 评分是迄今为止临床上应用最为广泛、最权威的卒中病情严重程度评估工具[13],其分值与脑梗死的面积、严重程度、临床治疗难度呈正相关[14]。有研究指出,血小板比积可有效反映血小板活性的变化[15]。而溶栓后出血患者往往存在大量血小板的黏附、聚集,故其易出现血小板比积的显著增高。
综上所述,血小板比积与ACI 患者溶栓后出血有关,随着血小板比积的增加,患者溶栓后出血的风险也会逐渐增高。此指标可作为预测ACI 患者溶栓后出血风险的参考指标之一。
