基于认知行为的物理疗法对腰椎日间手术后腰痛患者的效果评价
2022-10-19徐雅萱杨小蕾
徐雅萱 杨小蕾
日间手术是指当日完成入院、手术并出院的治疗模式[1],日间手术具有住院时间短、床位利用率高、治疗费用低等优势,已获得国内外医院管理及外科医学领域的肯定[2-3]。腰椎疾病包含腰椎间盘突出、腰椎管狭窄、腰椎滑脱、腰椎不稳等疾病。报道显示[4-5],腰椎疾病发病率高达20.0%~25.0%,与高龄、非健康生活方式、饮食不规律及结构失衡、长期伏案工作、运动匮乏、低骨量等因素有关。手术是治疗腰椎疾病的主要方式,可有效解除生理性解剖结构异常引起的腰椎疼痛,且中远期疗效肯定[6]。腰椎术后疼痛被称为“反跳”,报道显示[7],腰椎术后6个月至3年出现持续性疼痛、功能下降的比例高达40.0%,原因通常与术中神经根牵连、神经受压、小关节囊粘连、复发及缺乏连贯的康复治疗有关。术后持续性的疼痛将降低患者对手术效果的评价,功能持续受限,降低生活质量。物理治疗作为腰椎术后缓解疼痛、提升腰椎功能的有效方式,受到了临床上广泛的重视,典型的是基于物理治疗发明的麦肯基疗法、牵引治疗等[8-9]。但患者由于对物理治疗认知局限性及术后恐惧运动心理的存在,极大限制了术后物理治疗计划的执行,患者未能充分获益,因而有必要针对影响物理治疗开展的因素进行干预。基于认知行为的物理治疗(cognitivebehavioral-based physical therapy,CBPT)是结合消极情绪干预、重构认知行为、物理治疗等一体的干预方式,有助于提升患者对物理治疗的依从性。本研究探讨CBPT与常规康复在腰椎日间术后腰痛患者的干预成效,旨在为腰椎日间术后腰痛患者的延续性管理提供指导。
1 对象与方法
1.1 研究对象
选取我院2021年5—8月脊柱外科手术日间病房管理中心招募的腰椎日间手术后腰痛患者146例作为研究对象,纳入条件:均为腰椎日间术后患者,术后至入组时间≥3个月;入组时经日本骨科协会评估治疗(Japanese Orthopaedic Association ,JOA)下腰痛评价量表[10]的下腰背疼痛、腰痛兼(或)麻刺痛2个条目评分累积≤4分;年龄18~65周岁;语言、理解、听力正常;配备并能使用智能手机。排除条件:伴感染、血管损伤、血肿、神经损伤等并发症;伴焦虑、抑郁、双向情感障碍、精神分裂、癫痫等严重精神疾病;存在认知功能障碍、痴呆、阿尔茨海默病等认知退化疾病;伴重度骨质疏松、心脏病、哮喘等不适宜运动疾病;合并其他诱发慢性疼痛疾病;拒绝研究内容。本研究随访共3阶段,分别为干预1个月、干预2个月及干预3个月,前2阶段采用电话随访,最后1阶段为门诊随访评价。脱落条件:每阶段连续2次(间隔24 h)工作时间内的电话随访未能接通,且无回拨;或干预3个月固定时间的门诊评测在1周内无响应。退出条件:患者主动告知不符合纳入与排除条件;任何理由主动退出。按照组间基本资料具有可比性的原则分为对照组和观察组,每组73例。对照组在3个月干预时间内累计退出9例,脱落5例;观察组3个月干预时间内累计退出7例,脱落5例。对照组最终纳入59例,观察组最终纳入61例。两组患者年龄、性别、受教育程度等基线资料比较差异无统计学意义(P>0.05),见表1。本研究经我院伦理学会批准及认可,患者知情并同意。
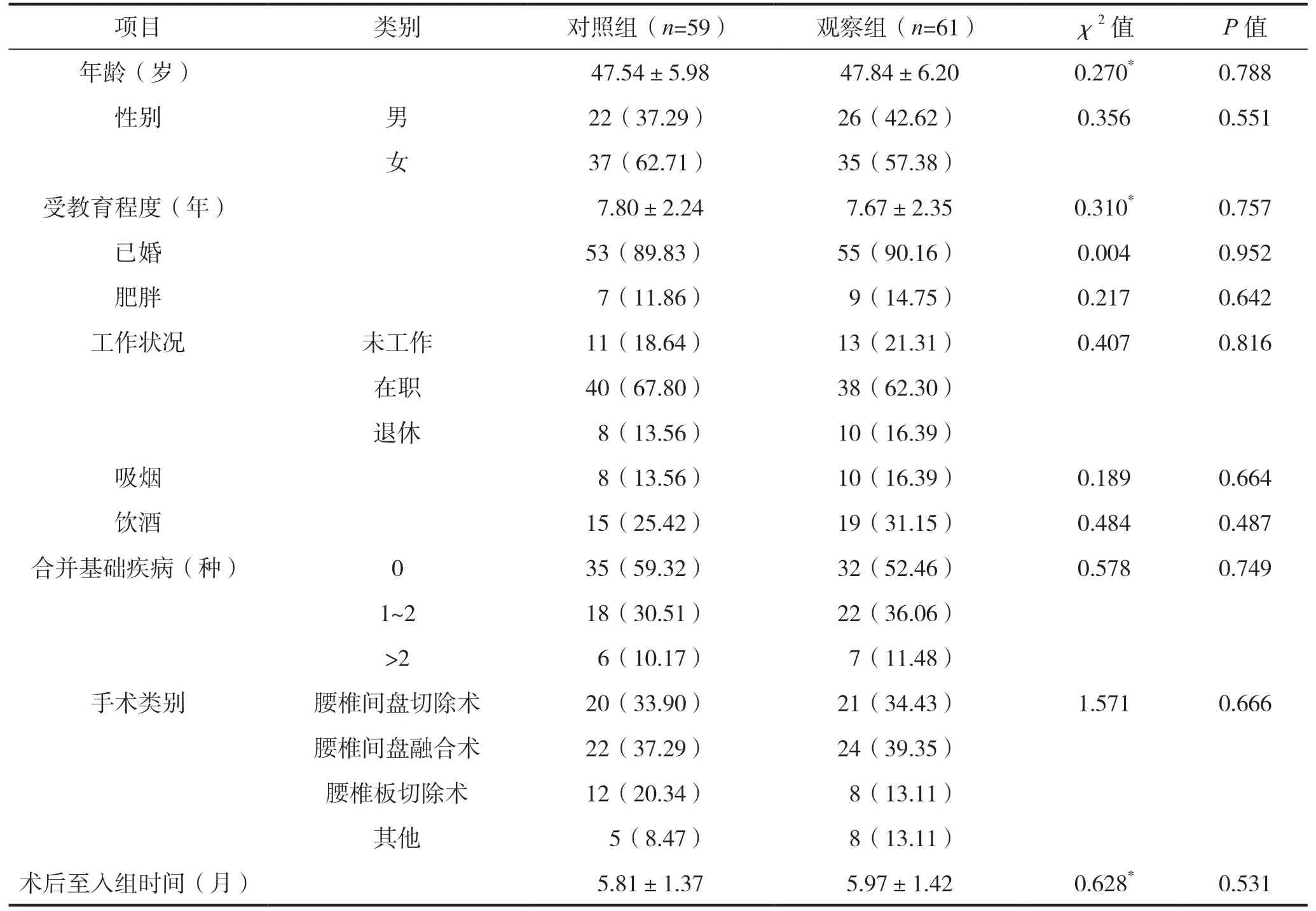
表1 两组患者基线资料比较
1.2 干预方法
两组患者均由脊柱外科医生在门诊复查时开具相关的镇痛药物或营养神经药物治疗。
1.2.1 对照组 实施常规康复干预,脊柱外科医生向患者发放我院自制的“腰椎术后腰痛管理手册”,包含腰围佩戴、用药指导、腰椎功能训练等内容,入组后完成一对一的逐点讲解,并告知患者门诊复诊时间及随访安排等。
1.2.2 观察组 采用CBPT干预,具体内容如下。
(1)组建CBPT干预团队:干预团队包含心理治疗师1名、物理治疗师1名、主管护师及以上职称的护士3名,心理治疗师负责完成CBPT治疗关联的心理放松与管理;物理治疗师完成腰椎日间术后物理运动计划的讲解、疑问解答及运动指导;主管护师及以上职称的护士协助完成患者微信群信息沟通、管理、依从性监督。干预团体组建完毕后,均开展4个课程为期8 h的CBPT相关培训工作,培训内容包含临床心理学相关知识,CBPT干预原理、方法及目标,干预质量的把控等,培训完毕后开展技能测试,得分>85分正式开展后续研究。干预前,将观察组患者统一纳入微信群组中,更改群内标签格式为“姓名+电话”,为方便后续的沟通与管理。
(2)消极情绪管理:干预形式为线上视频干预,通过线上视频直播平台,由心理治疗师召开专题视频讲座,视频平台产生的链接经微信群组推送,并告知全体成员参与,群组成员可点击链接经网页直接观看,共3次干预,1周内完成。第1次视频干预主题为“消极情绪的识别与评估”,讲师根据腰椎术后腰痛引起的典型消极情绪,如悲观、沮丧、焦虑或抑郁等,讲解消极情绪的典型表现、识别消极情绪的相关方式,如乐观主义-悲观主义量表(OPS)[12]、欧洲五维健康量表(EQ-5D-5L)的沮丧维度[13]、焦虑自评量表[14]、抑郁自评量表[15]等测评,让患者了解消极情绪的表现,掌握自我情绪评估的方式。第2次视频干预主题为“消极情绪的自我管理”,指导患者心理放松的相关技巧,如愉快想象法、身体放松训练、正念冥想、积极心理暗示等。第3次视频干预主题为“康复信心的树立与保持”,腰椎术后疼痛发生率较高,症状因人而异,持续性的疼痛将打击患者康复信心,心理治疗师告知患者积极情绪对疾病管理效能、疾病管理信心、疾病应对方式及转归预后的影响,引导患者建立摆脱消极情绪的信念,树立康复信心。
(3)认知行为重构:干预形式为线上视频干预,由物理治疗师召开专题视频讲座,共3次干预,1周内完成。第1次视频干预主题为“物理治疗的必要性”,物理治疗计划必要性围绕腰椎术后腰痛症状的表现、程度、原因及对策进行讲解,并引申出被广泛认可的物理治疗相关概念、物理治疗方式,让患者了解或加深对物理治疗的认知。第2次视频干预主题为“物理治疗可能收益”,围绕物理治疗对改善腰椎术后疼痛的收益进行讲解,从相关文献报道及以往医院治疗的成功案例讲解物理治疗对疼痛、功能、社交与工作的影响,并针对患者常出现的物理治疗有关错误认知进行说明纠正,科学的阐明接受物理治疗后可能给患者带来的收益,增强患者对物理治疗的认同性。第3次视频主题为“物理治疗注意事项”,重点解释物理治疗期间的相关注意事项,运动强度、运动时间、运动频率、运动不适症状评估及运动处方的自我调整相关知识,增进患者对物理治疗的理解,强化物理治疗的依从性。
(4)物理治疗:物理治疗师通过线上视频完成以下3个主题内容的指导,①异常姿势纠正。指导患者正确的坐位(挺胸,头部正中位,避免过度后仰或前倾)、仰卧位(头正中位置于软枕上,双臂置于身体双侧,双腿自然伸直)、侧卧位(双膝关节略屈曲,背部伸直,颈部正中位)及正确的腰围佩戴等知识。指导患者在生活与工作中尽可能保持良好的脊柱生理曲线,以减少腰椎受压程度及避免异常姿势体位下引起的牵拉疼痛。②腰椎功能训练。参考McKenzie经典物理疗法中无需治疗师辅助的相关治疗技术[16],如仰卧位挺腰运动(仰卧位,双腿弯曲,双脚脚掌及头后仰着床为3个支撑点,双手叉腰,双肘关节为另2个支撑点,运动时腰与臀向上用力,肘部协同用力向上抬高腰椎,大腿、腹部与胸部接近一个平面,维持3~5 s,反复运动10~15次)、桥式运动(仰卧位,双手置于胸前,左右脚掌交替蹬床,髋部向上抬高,维持3~5 s,反复运动10~15次)、抬腿运动(仰卧位,双手环抱置于胸前,双腿伸直交替抬高或同时抬高,与髋部接近直角,维持3~5 s,反复运动10~15次)、肘撑运动(俯卧位,双肘置于肩关节下方,肩与前臂支撑上身抬起,保持髋或骨盆置于床上,维持3~5 min)、伸展渐进运动(俯卧位,头偏向一侧,胸部垫软枕,让腰椎伸展达到耐受程度,维持 3~5 min,后续可根据耐受程度增加软枕高度,以维持舒适的腰椎伸展)、卧位伸展运动(俯卧位,手掌置于肩关节下方,双臂伸直,将上身抬离床面,骨盆与大腿保持放松,双臂撑直3 s后双臂屈曲,身体贴于床面,反复运动10~15次)、站立位伸展(站立,双脚与肩同宽,双手叉腰,头部带动脊柱的颈椎与胸椎段向后运动,双手向前推腰椎向前运动,达到最大耐受程度后维持5 s,反复运动10~15次)。每日腰椎功能训练时间约30 min,临睡前1 h开展。③运动疗法。指导患者以中强度有氧运动为主,运动类型根据患者个人的兴趣爱好决定,如慢跑、游泳、自行车、划船、羽毛球、乒乓球等,运动强度以Brog主观体力感等级量表(RPE)[17]12~14分为宜,对应“有点吃力”到“吃力”等级,运动时间为每周≥90 min,每次运动时间≥30 min,每周运动至少3次,两次间隔时间>48 h。
(5)依从性监督 :于微信群中向患者发放我院自制的“CBPT计划依从性自我评测量表”电子版,包含日常良好生活姿势维持、腰椎功能训练及运动疗法3项内容,由患者根据实际执行情况评价,出于隐私保护需求,患者经电子邮件发送至团队管理的指定邮箱。CBPT团队中的主管护师根据患者依从性状况进行跟踪管理,依从性好者给予积极的肯定与鼓励,依从性差者通过电话了解未能坚持的原因,若为个体主观性原因未能坚持,则积极的开展沟通,协助患者梳理未能坚持的原因,逐点分析,提升其依从性;若为客观原因(物理治疗后的生理不适、感冒等)则待缓解后开展。
1.3 观察指标
(1)下腰痛评分:采用JOA[10]下腰痛评价量表的下腰背疼痛及腿痛兼(或)麻刺痛2个条目评价,2个条目均采用Likert 4级评分法,“无任何疼痛”“偶尔或轻微疼痛”“频发的轻微疼痛或偶发严重疼痛”“频发或持续的严重疼痛”分别对应3~0分,得分越高提示疼痛程度越轻微。分别在入组时与干预3个月后门诊复诊时现场发放量表评价。
(2)日常活动功能:采用汉化版Oswestry功能障碍指数(Oswestry Disability Index,ODI)评价[18],ODI指数包含生活自理、提物、步行、站立、坐位等10个问题,每个问题采用Likert 6级评分评价,从“无”至“严重”赋值0~5分,总分范围0~50分,得分越高提示腰腿功能障碍越严重。分别在入组时与干预3个月后门诊复诊时现场发放量表评价。
(3)认可度评估:采用我院自行设计的“脊柱外科术后干预计划接受程度评价量表”评价,该量表包含“计划帮助程度”“计划推荐程度”“努力与收益差值”“疼痛变化重要性”“日常活动变化重要性”“恢复变化重要性”共6个条目。“计划帮助程度”“计划推荐程度”借鉴单项目量表评估思路,从0~10分依次递增代表正向评价;其余4个条目采用单项选择题的方式评价。在干预3个月后向患者发放量表评价。
1.4 研究及评价中的盲法规则
脊柱外科医生不知晓与研究有关的信息,由其独立开展工作;采用自愿原则招募6名脊柱外科门诊护士,并均等分为2组,一组完成患者的招募、编号与分组;另一组完成电话随访工作、入组时基线资料收集、相关量表评测及干预后的评测工作,两组门诊护士均独立开展工作,互不知情。在获取招募患者的分组信息后,干预团队仅执行观察组患者的干预及管理,不参与招募、分组、电话随访及评测工作。
1.5 统计学方法
采用SPSS 22.0统计学软件处理数据,计量资料以“均数±标准差”表示,组间均数比较采用t检验;等级资料构成比较采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 干预前后两组患者下腰背疼痛及腿痛评分比较
干预前,两组患者下腰背疼痛、腿痛兼(或)麻刺痛评分比较差异无统计学意义(P>0.05);干预后,观察组患者下腰背疼痛、腿痛兼(或)麻刺痛评分均高于对照组,差异具有统计学意义(P<0.05),见表2。
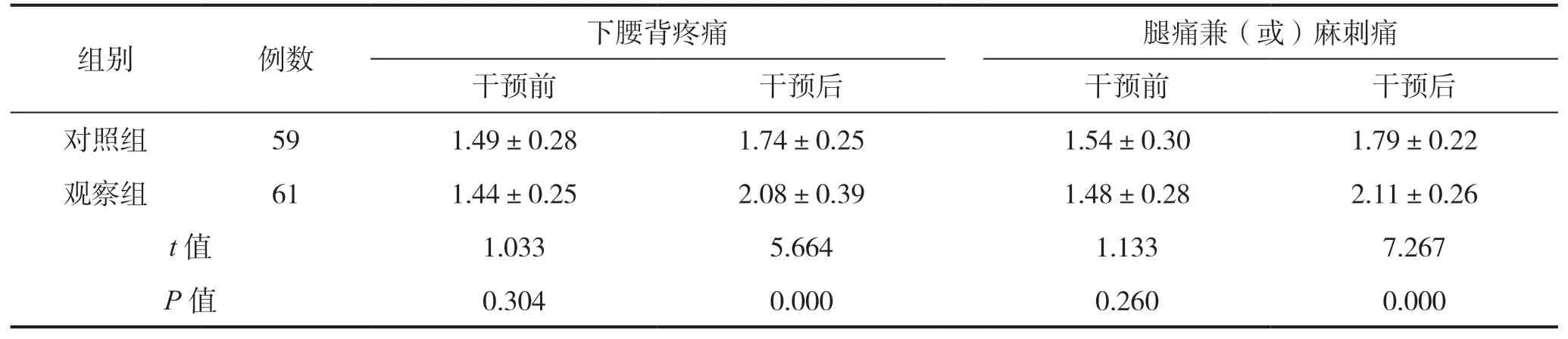
表2 干预前后两组患者下腰背疼痛及腿痛评分比较(分)
2.2 干预前后两组患者ODI评分比较
干预前,两组患者ODI评分比较差异无统计学意义(P>0.05);干预后,观察组患者ODI评分低于对照组,差异具有统计学意义(P<0.05),见表3。
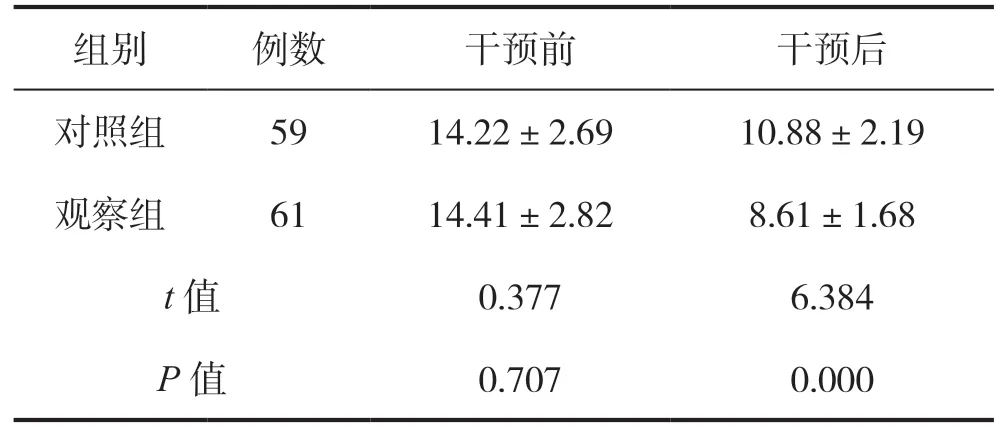
表3 干预前后两组患者ODI评分比较(分)
2.3 干预后两组患者对干预计划的评价结果比较
观察组患者的计划帮助程度、计划推荐程度条目评分高于对照组(P<0.05);观察组患者对干预计划的努力与收益差值、疼痛变化重要性、日常活动变化重要性、恢复变化重要性条目评价优于对照组,差异具有统计学意义(P<0.05),见表4。
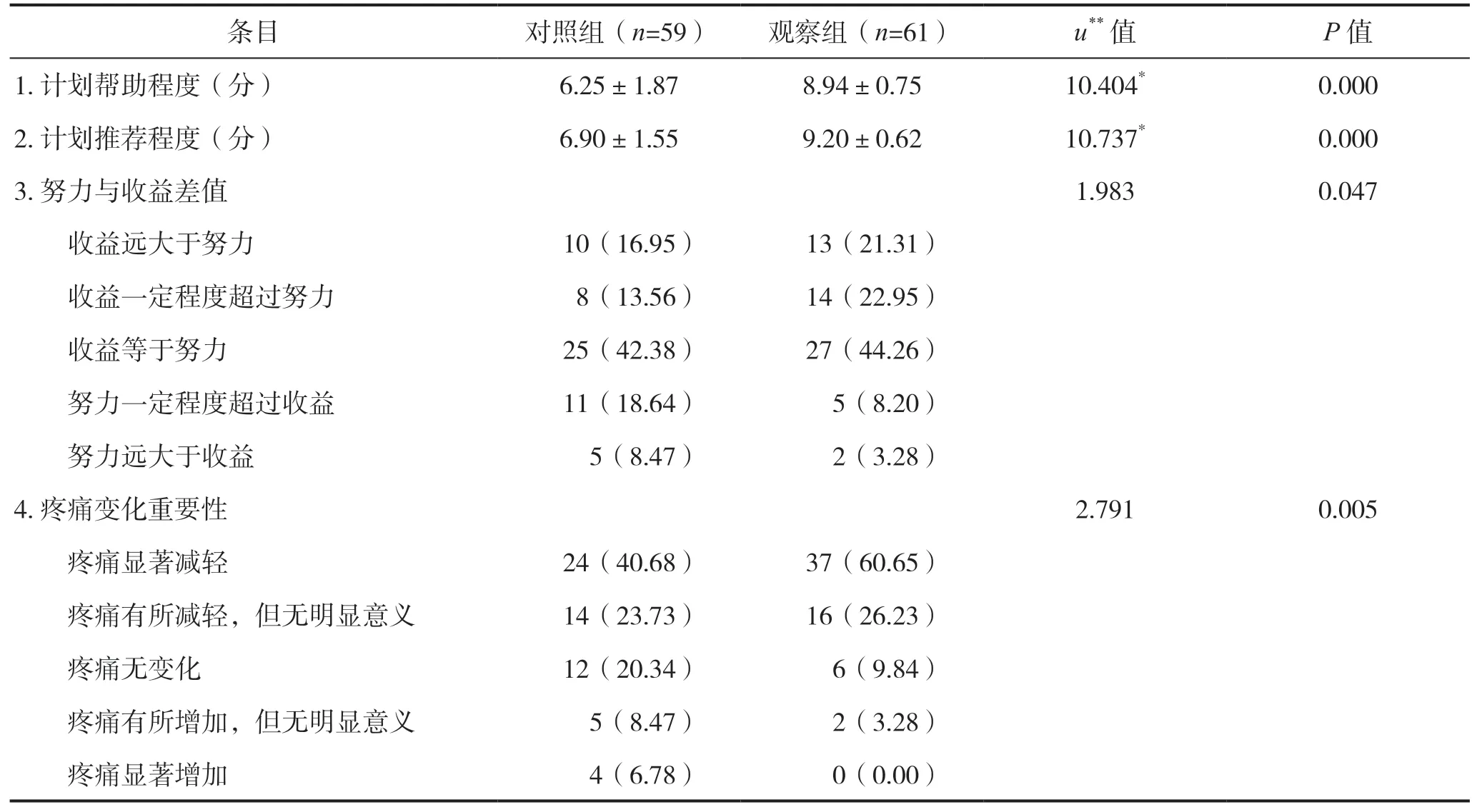
表4 干预后两组患者对干预计划的评价结果比较
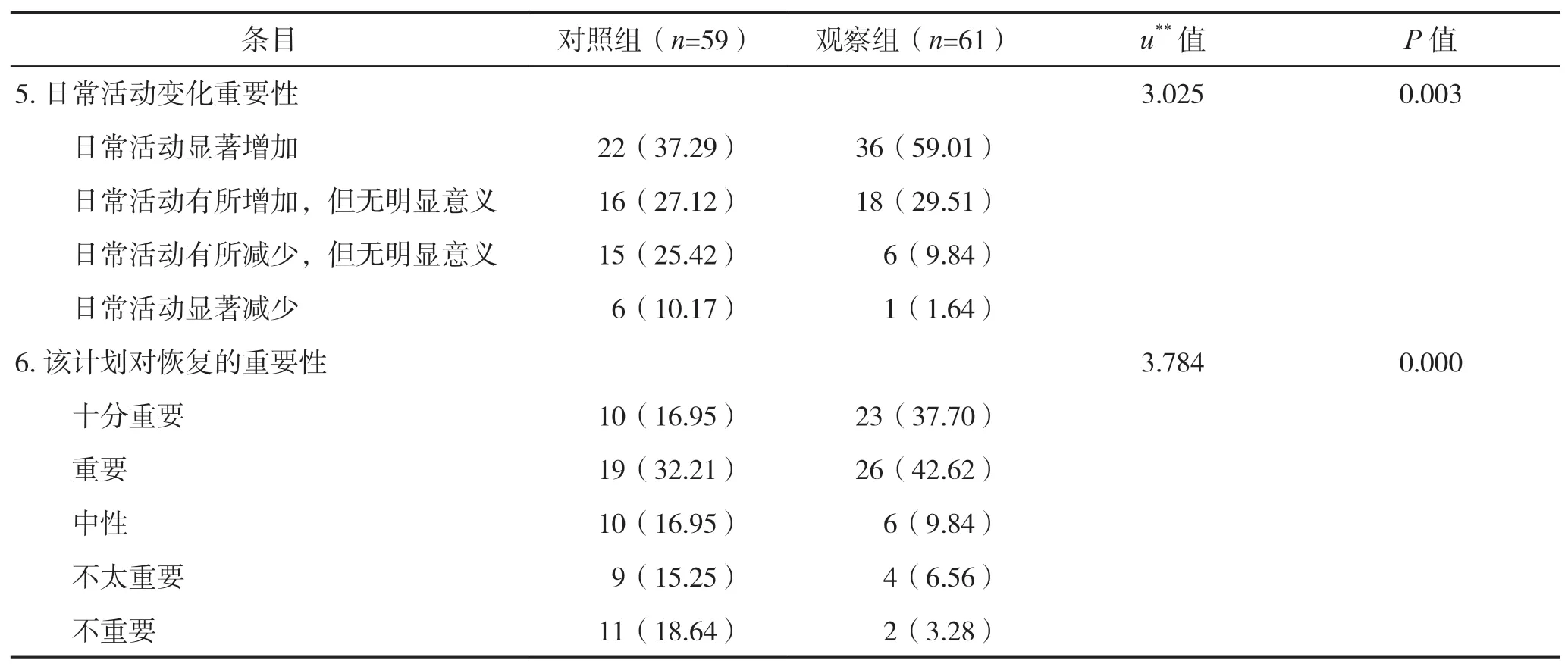
续表
3 讨论
3.1 CBPT降低了腰椎日间手术伴腰痛患者的疼痛程度
术后腰痛是腰椎日间术后的常见症状,且随着时间的推移,多数患者呈现疼痛加重。疼痛将引起患者不良生活体验,对手术持怀疑态度;疼痛还将增加对活动的恐惧,引起更严重的功能受限与社交问题,并带来心理问题,因此需重视腰椎日间术后的疼痛管理。宣沁等[19]对慢性腰痛患者开展了认知行为重构、肌肉放松训练、运动锻炼为框架的多学科团队协作干预,有效缓解了其疼痛水平。Demirel等[20]对腰椎间盘突出症术后出现恐动症患者开展了纠正错误认知、康复治疗的视频干预,在为期6个月的干预后,患者的简明疼痛量表(BPI)评分显著下降。本研究显示,观察组干预后的下腰背疼痛、腿痛兼(或)麻刺痛评分均高于对照组,提示CBPT可有效缓解腰椎日间手术后伴腰痛患者的疼痛程度。原因主要为:通过指导患者学会识别与评估存在的消极情绪,掌握消极情绪的自我管理技巧,在消极情绪管理中采取积极应对策略,有助于减轻主观疼痛;通过认知行为重构,让患者了解可以通过术后优质的管理实现疼痛的控制、功能的改善;通过指导患者正确的可居家开展的物理治疗,切实提升其疼痛应对技能的不足,并引导患者保持良好的物理治疗计划依从性,继而实现缓解疼痛的目的。
3.2 CBPT提升了腰椎日间手术伴腰痛患者的日常活动功能
术后腰椎功能不佳的原因除腰椎不可逆退化所引起的功能下降外,术后疼痛亦是限制腰椎日间术后功能的重要因素。胡言梦等[21]对腰椎融合术后患者开展了认知-情感-行为护理干预,在持续3个月的干预后,患者的屈腰、伸腰、腰侧屈、腰旋转活动度与传统的护理模式比较,获得了显著改善。Lindbäck等[22]对99例腰椎退行性病变患者从术前开展物理治疗,包含姿势调整、步行训练与家庭功能锻炼,并延伸至术后12个月;与常规干预的98例腰椎退行性病变患者进行比较,物理治疗组的ODI评分低于常规干预组。Fors等[23]研究发现,物理治疗不仅可减轻退行性腰椎疾病患者的疼痛程度,提升日常活动功能,还能增强下肢肌力及运动耐力。本研究显示,观察组干预后的ODI评分低于对照组,提示CBPT与常规康复比较,有效提升了患者的日常活动功能。原因主要与CBPT为患者提供了消极情绪应对技巧,增加活动信心,信心的提升有助于日常活动功能的改善。Mawston等[24]研究发现,腰椎术后异常的脊柱前凸姿势、背部弯曲姿势、恐惧疼痛导致功能训练减少是引起术后日常生活功能下降的重要原因。CBPT中涉及了日常活动姿势纠正、腰椎功能训练与运动训练内容,在良好的依从性监督体系下,有助于提升患者的日常活动功能。
3.3 腰椎日间手术伴腰痛患者对CBPT的认可度更高
患者对干预计划认可度反应了患者在参与计划过程中的直观感受,是评价干预计划科学性的重要指标。本研究发现,观察组患者对干预计划的帮助程度、推荐程度条目评分高于对照组,说明与常规康复比较,腰椎日间术后伴疼痛患者对CBPT的认可度更高。原因既与CBPT协助患者获得了更好的
疼痛与日常活动功能改善有关外,还与CBPT在开展过程中,与康复治疗有关的信息沟通量、沟通频率上升,患者从中获取到了对于疾病管理有利的信息,并获得了来自干预团队的持续性关注有关。常规康复需在门诊完成一对一干预指导,而CBPT通过互联网视频讲座的形式完成了一对多的干预,CBPT给患者的时间管理、干预自由度提供了更大的空间,让患者在自觉舒适的状态下完成干预内容,因而认可度更高。在“努力与收益差值”条目方面,两组患者在“收益等于努力”选项选择比例最高,提示其症状的改善主要依赖于付出物理治疗相关的行动而获得,间接反应物理治疗依从性是决定腰椎日间术后伴腰痛患者症状改善的重要因素,观察组患者对该条目主观评价优于对照组,原因主要可能与CBPT获得了更为系统性的指导带来的叠加效应有关。在疼痛、日常活动及恢复的重要性条目方面,与常规康复比较,观察组均显示了更为积极的评价,与此前的疼痛评分下降、日常活动增加结论互相印证。综上所述,与常规康复比较,腰椎日间术后伴腰痛的患者接纳基于认知行为的物理治疗,可显著减轻患者的疼痛水平、提升日常活动功能,患者对基于认知行为的物理治疗认可度更高。由于本研究样本数量较少、样本均来自同一家医疗机构,可能带来偏倚;另外由于干预时间较短,远期的效果需进一步观察;最后由于依从性评价尚缺乏客观、量化的指标,未能比较观察组患者不同依从性状况下的收益。
