胎膜早破产妇血清SFRP5,TIMP-1和HMGB1水平与并发组织学绒毛膜羊膜炎的相关性研究
2022-10-15韩文龙孙红丽河北生殖妇产医院a产科医学检验科石家庄050090济宁医学院附属医院妇产科山东济宁7001
吴 慧,韩文龙,柏 蕾,孙红丽(1.河北生殖妇产医院a.产科;b.医学检验科,石家庄 050090;.济宁医学院附属医院妇产科,山东济宁 7001)
胎 膜 早 破(premature rupture of membranes,PROM)定义为在子宫收缩开始之前发生的胎膜破裂,发病率约为5%~10%,其中约70% 为足月PROM[1]。PROM是绒毛膜羊膜炎的重要危险因素,随着PROM 发生时间延长,绒毛膜羊膜炎风险成倍增加[2],绒毛膜羊膜炎可导致胎盘早剥、胎儿宫内窘迫、早产、新生儿败血症、产妇产褥感染甚至死亡。绒毛膜羊膜炎分为临床绒毛膜羊膜炎和组织学绒毛膜 羊 膜 炎(histologic chorioamnionitis,HCA),其中HCA早期无明显症状,早期诊断困难,因此探讨早期母体生物标志物对HCA早期识别和干预具有重要意义[3]。分泌型卷曲相关蛋白5(secreted frizzled-related protein 5,SFRP5)是一种脂肪细胞因子,可负向调控Wnt信号通路抑制炎症反应,与感染和炎症疾病有关[4]。基质金属蛋白酶组织抑制剂1(tissue inhibitor of metalloproteinase 1,TIMP-1)是 基 质 金 属 蛋 白 酶(matrix metalloproteinase,MMP)的内源性抑制剂,TIMP-1通过调节MMP参与妊娠期间胎膜生长和重塑[5]。高迁移率族蛋白B1(high mobility group protein B1,HMGB1)是晚期细胞因子参与模式识别受体,通过与模式识别受体和高级糖化末端受体(receptor for advanced glycation end,RAGE)结合释放炎性细胞因子,与早产炎症反应有关[6]。鉴于此,本研究通过检测PROM母体血清SFRP5,TIMP-1和HMGB1水平,分析其与PROM产妇发生HCA的关系。
1 材料与方法
1.1 研究对象 选择2019年6月~2021年8月河北生殖妇产医院产科收治的72例足月PROM并发HCA产妇(HCA组),纳入标准:①妊娠37周后发生胎膜早破,符合《胎膜早破的诊断与处理指南(2015)》诊断标准[7];②HCA诊断标准[8]:胎盘胎膜组织学提示胎膜各层中性粒细胞浸润;③单活胎妊娠;④知情同意签署同意书。排除标准:①未足月胎膜早破;②双胎或多胎妊娠;③胎儿先天畸形、染色体异常、先天性心脏病;④产妇并发免疫疾病、血液系统疾病以及严重感染性疾病。另选择同期我院产科收治的120例足月PROM未发生HCA产妇(非HCA组),51例足月妊娠未发生PROM产妇(对照组)。本研究已经获得我院伦理委员会批准。
1.2 仪器与试剂 SpectraMax M5多功能酶标仪(美 国Molecular Devices公 司);SFRP5,TIMP-1,HMGB1试剂盒(美国赛默飞公司)。
1.3 方法
1.3.1 血清SFRP5,TIMP-1,HMGB1检测:PROM产妇入院24h内采集空腹静脉血,待血液凝固后离心(半径10cm,转速2 000r/min,时间10min)取上清液,-20℃冷冻保存。采用酶联免疫吸附试验检测血清SFRP5,TIMP-1,HMGB1水平,具体操作严格按照试剂说明书进行。
1.3.2 临床资料收集:收集产妇年龄、孕周、孕次、产次、既往PROM病史、流产史、剖腹产史、胎粪污染、阴道检查次数、细菌性阴道炎、PROM破膜时间、实验室指标[HF-3800全自动血细胞分析仪检测白细胞计数(white blood cell count,WBC),酶联免疫吸附试验检测C反应蛋白(C-reactive protein,CRP)、降钙素原(procalcitonin,PCT)]。
1.4 统计学分析 SPSS 25.00进行数据分析,Shapiro-Wilk 检验计量资料符合正态分布以均数±标准差(±s)表示,采用单因素方差分析(事后比较采用Student-Newman-Keuls 检验)或独立样本t检验。以率(%)表示计数资料,采用χ2检验。多因素Logistic回归分析足月PROM产妇发生HCA的危险因素。受试者工作特征曲线(Receiver operator characteristics curve,ROC)分析SFRP5,TIMP-1,HMGB1诊断足月PROM产妇发生HCA的价值。检验水准α=0.05。
2 结果
2.1 三组基线资料比较 见表1。三组年龄、孕周、 孕次和产次比较差异均无统计学意义(均P>0.05)。
表1 三组基线资料比较(±s)

表1 三组基线资料比较(±s)
?
2.2 三组血清SFRP5,TIMP-1,HMGB1水平比较见表2。HCA组、非HCA组血清SFRP5,TIMP-1水 平 低 于 对 照 组(t=18.717,31.807,12.309,11.193,均P<0.05)。血清HMGB1水平高于对照组(t=15.400,14.026,均P<0.05)。HCA组血清SFRP5,TIMP-1水平低于非HCA组(t=9.624,21.876,均P<0.05),血清HMGB1水平高于非HCA组(t=12.424,P<0.05)。
表2 三组血清SFRP5,TIMP-1,HMGB1水平比较(±s)

表2 三组血清SFRP5,TIMP-1,HMGB1水平比较(±s)
?
2.3 足月PROM产妇发生HCA的单因素分析 见表3。HCA组既往PROM病史、胎粪污染、阴道检查次数≥3次、细菌性阴道炎、PROM破膜时间≥48h比例,血清CRP,PCT水平高于非HCA组(均P<0.05),两组年龄、孕周、孕次、产次、流产史、剖腹产史、WBC比较差异均无统计学意义(均P>0.05)。
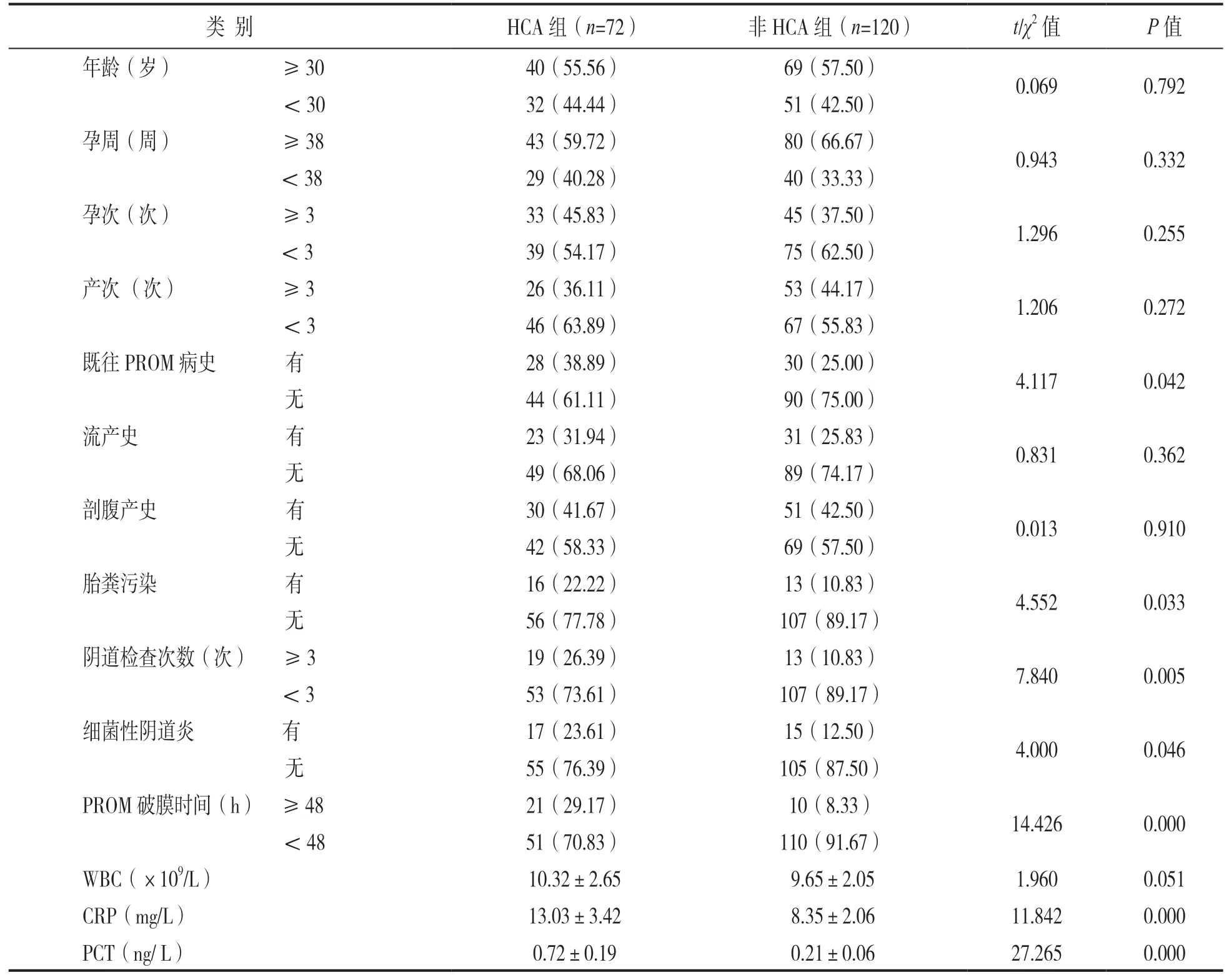
表3 足月PROM产妇发生HCA的单因素分析[n(%)]
2.4 足月PROM产妇发生HCA的多因素分析 见表4、表5。PROM病史、胎粪污染、阴道检查次数、细菌性阴道炎、PROM破膜时间、CRP,PCT,SFRP5,TIMP-1和HMGB1纳入Logistic回 顾 方程并赋值(以PROM产妇是否发生HCA为因变量(赋值:0=否,1=是),ENTER法筛选变量,最终PROM破膜时间≥48h,阴道检查次数≥3次,SFRP5<7.53mg/L,TIMP-1<102.35ng/ml,HMGB1≥10.25ng/ml是PROM产妇发生HCA的危险因素(P<0.05)。

表4 赋值表
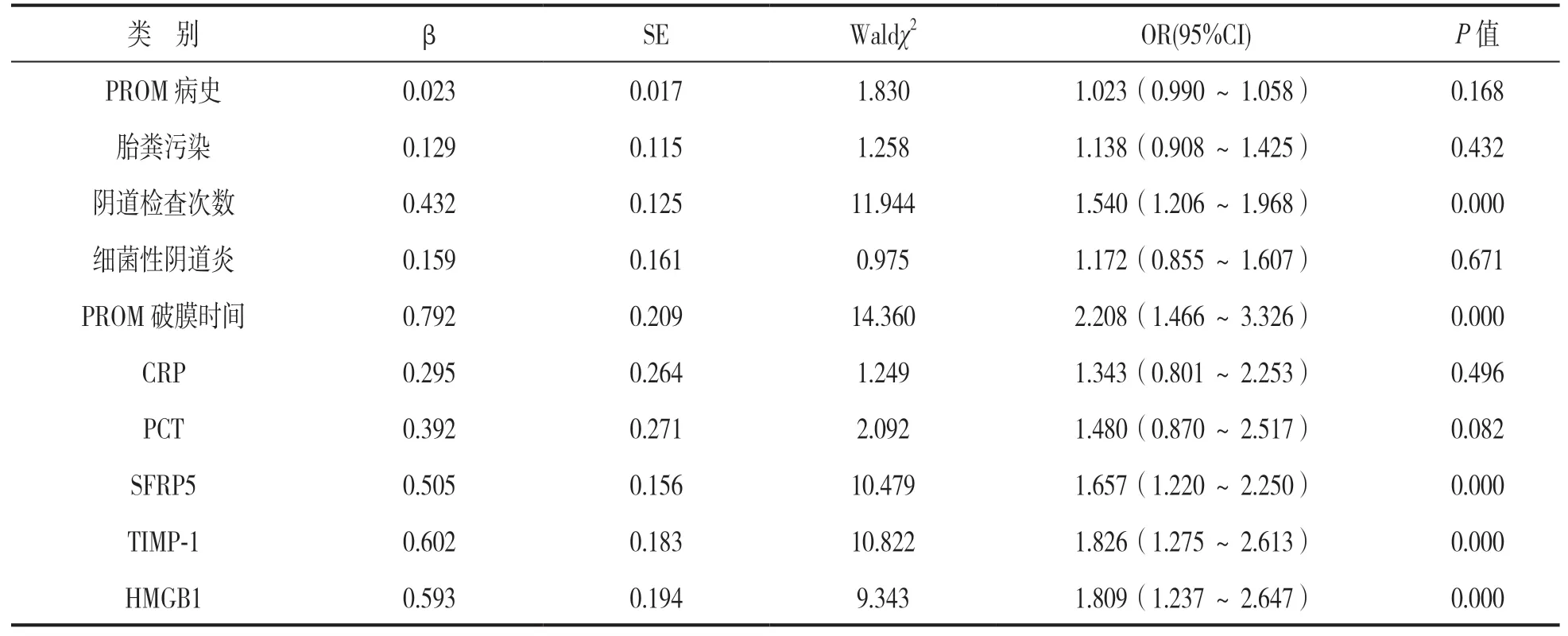
表5 足月PROM产妇发生HCA的Logistic回归方程
2.5 SFRP5,TIMP-1和HMGB1诊断足月PROM产妇发生HCA的价值 见表6和图1。绘制ROC曲 线 获 得SFRP5,TIMP-1,HMGB1诊 断足月PROM产妇发生HCA的曲线下面积分别为0.707,0.731和0.747。结合Logistic回归模型分析SFRP5,TIMP-1和HMGB1联合诊断足月PROM产妇发生HCA的曲线下面积为0.933,高于单独指标(Z=5.822,5.611,5.274,均P=0.000)。

图1 SFRP5,TIMP-1,HMGB1诊断足月PROM产妇发生HCA的ROC图

表6 SFRP5,TIMP-1,HMGB1诊断足月PROM产妇发生HCA的效能 (%)
3 讨论
胎膜早破(PROM)是围产期产妇和新生儿发病和死亡的重要原因,PROM不仅可引起不良妊娠结局,还可导致新生儿成长过程中发生慢性肺病、视力或听力困难、智力障碍、发育和运动迟缓、脑瘫等并发症[1]。PROM是多种因素共同作用的结果,已知PROM发病的危险因素包括流产史、PROM病史、剖腹产史、首次妊娠的阴道分泌物异常等[1]。组织学绒毛膜羊膜炎(HCA)指胎盘组织中性粒细胞浸润引起的炎症反应,是PROM的常见并发症,HCA可导致围产期新生儿脑损伤、呼吸窘迫综合征、败血症、支气管肺发育不良甚至死亡危害[9]。早期识别HCA,及时终止妊娠是降低围产期并发症的关键,目前母体生物标志物已被用于预测HCA,比如CRP,WBC,PCT等,但是WBC 受妊娠相关生理变化以及类固醇给药的影响较大,预测HCA的价值有限。PCT广泛用于预测各种感染,尤其是细菌感染,但是PCT是否可以预测HCA存有争议[10]。CRP 在病毒和细菌感染以及非感染性疾病中均升高,且受妊娠相关生理变化影响,其预测效能并不理想[10]。因此有必要探讨更为敏感的母体生物学指标。
分泌型卷曲相关蛋白5(SFRP5)是无翅型MMTV整合位点家族蛋白(Wnt)信号转导通路的负性调节剂,属于分泌卷曲相关蛋白家族成员,位于人类染色体10q24.1,SFRP5由 317 个氨基酸残基和 3 个编码外显子组成,主要由内脏脂肪细胞分泌。已知Wnt信号通路与细胞增殖分化过程密切相关,SFRP5可通过灭活 Wnt/β-catenin 信号通路,调节细胞增殖和分化,参与胚胎发育、炎症和免疫反应、肿瘤形成、肥胖、胰岛素抵抗过程[11]。SFRP5被鉴定为一种抗炎脂肪因子,通过抑制 Wnt信号传导加速脂肪细胞分化,促使脂肪细胞中脂质储存, SFRP5还可拮抗促炎脂肪因子Wnt5a抑制炎症反应[12]。现有研究显示牙周炎患者血清SFRP5水平明显降低,SFRP5水平与牙周炎严重程度有关[13],乙型肝炎病毒相关感染患者血清SFRP5水平降低,且与乙型肝炎病毒载量呈负相关[14]。目前SFRP5在PROM的报道十分少见,本研究发现PROM组血清SFRP5水平低于对照组,HCA组血清SFRP5水平低于非HCA组,进一步回归分析结果显示血清SFRP5水平降低是PROM发生HCA的危险因素,说明SFRP5水平受感染或炎症状态影响,SFRP5的缺失与PROM发生HCA可能有关。分析原因为:Wnt 信号通路激活可促使炎症反应,SFRP5通过结合Wnt5a阻断 JNK1的激活,进而抑制Wnt信号转导,减轻炎症反应[15],因此推测SFRP5水平降低其抗炎作用减弱,导致PROM产妇宫内感染,病原菌逆行通过羊膜或侵袭胎儿血管进入羊膜腔,侵袭绒毛膜羊膜组织,引起绒毛膜羊膜炎。
基质金属蛋白酶组织抑制剂(TIMP-1)是具有 MMP 抑制活性和生长因子活性的双功能胞外蛋白家族成员,广泛表达于多种人体细胞和组织中,其分子N 端对抑制 MMP 至关重要,C 端结构域可介导蛋白质-蛋白质相互作用。MMP是参与细胞外基质重塑的蛋白水解酶家族,其酶活性通过与基质金属蛋白酶的组织抑制剂结合来调节,因此TIMP-1在细胞外基质合成/降解间平衡机制中起着重要作用[16]。MMP介导细胞外基质降解在整个妊娠期和足月期间胎膜正常生长和重塑中发挥重要作用,TIMP-1作为MMP调节因子,与MMP以1:1比例结合,MMP/TIMP比例失衡可导致胎膜组织降解,诱发胎膜早破[16]。现有研究显示TIMP-1水平降低,MMP水平升高与PROM以及早产有关,早产和足月分娩时胎膜破裂时 MMP,尤其是 MMP-9 水平显著增加,MMP-9/TIMP-1 比例与胎膜张力呈高度负相关[17]。本研究结果表明PROM组血清TIMP-1水平降低,说明TIMP-1水平降低与PROM发生有关。本研究进一步分析发现TIMP-1与HCA亦存在显著关系,TIMP-1水平降低是PROM产妇发生HCA的危险因素,提示TIMP-1缺失可能加重PROM,促使羊膜腔感染和HCA发生。FUKUNAGA等人[18]报道也指出TIMP-1降低,MMP-9/TIMP-1比例增加与早产儿母体绒毛膜羊膜炎发病和严重程度相关。AĬLAMAZIAN等人[19]研究结果显示胎膜组织中TIMP-1表达降低与胎膜炎症浸润有关。推测TIMP-1降低导致MMP增高,MMP促使胎膜细胞外基质降解,胎膜早破,病原菌逆行感染宫腔和羊膜腔,引发HCA。
高迁移率族蛋白B1(HMGB1)是一种高度保守的染色质结合蛋白,存在于所有细胞类型的细胞核中,细胞外 HMGB1 在从细胞主动释放或在细胞死亡后被动释放后激活先天免疫反应,在免疫和炎症反应发挥重要作用。HMGB1通过 Toll 样受体2,Toll 样受体4以及RAGE受体招募炎症细胞,放大先天免疫反应,促使炎性细胞因子的激活[20]。现有研究显示HMGB1-RAGE 信号通路激活与羊膜上皮、蜕膜和绒毛外滋养层细胞的炎症损伤程度相关[20]。本研究发现PROM组血清HMGB1水平高于对照组,HCA组血清HMGB1水平高于非HCA组,说明HMGB1可能参与PROM产妇HCA发病过程。分析其可能的机制为:HMGB1在破损胎膜胎盘中核质易位导致其与受体RAGE结合,激发核因子-κBp65活性,诱导MMP-9和MMP-2释放,促使胎膜细胞外基质降解,发生PROM[6]。PROM受损胎膜细胞释放HMGB1,引起羊水中HMGB1水平增高,游离HMGB1与RAGE受体结合释放大量炎症细胞因子[21],诱发局部炎症反应,促使HCA发生。QIU等人[22]也指出PROM 患者血清HMGB1水平显著增高,与非HCA患者相比,发生HCA的PROM患者血清 HMGB1 水平更高,母体血清HMGB1水平可成为 HCA的潜在生物标志物。
本研究ROC分析结果显示SFRP5,TIMP-1t和HMGB1诊断足月PROM产妇发生HCA的曲线下面积分别为0.707,0.731,0.747,说明三者均可作为HCA诊断的母体生物学标志物,但是单独诊断效能不足,联合三项指标后诊断效能明显提高,说明SFRP5,TIMP-1水平降低,HMGB1水平增高可警示更高的HCA发病风险。回归分析结果显示PROM破膜时间,阴道检查次数与HCA发生有关,提示临床应尽量缩短破膜至分娩时间,条件允许情况下早期终止妊娠,同时减少阴道检查次数,避免HCA发生。
综 上,PROM并 发HCA产 妇 血 清SFRP5,TIMP-1水平降低,HMGB1水平升高,SFRP5,TIMP-1缺失和HMGB1增高与HCA发病密切相关,SFRP5,TIMP-1,HMGB1联合检测可作为HCA诊断的母体血清学生物标志物。本研究局限之处在于未分析SFRP5,TIMP-1,HMGB1与胎儿或新生儿结局的关系,另外,本研究以足月PROM为研究对象,SFRP5,TIMP-1,HMGB1与未足月胎膜早破以及HCA的关系尚不清楚,尚待进一步扩大样本范围,追踪妊娠和新生儿结局加以证实。
