不同剂量右美托咪定对全髋关节置换术患者术中及术后影响
2022-09-25胡凯万长栋熊瑞昌王城
胡凯 万长栋 熊瑞昌 王城
(南昌市洪都中医院,江西 南昌 330008)
髋部骨折在老年骨质疏松患者中很常见,具有高发病率和致残性,降低生活质量,甚至危害生命。全髋关节置换术(THA)是有效治疗方法,能有效缓解患者疼痛,快速改善功能〔1〕。据估计,到2030年约572 000例患者需要THA治疗,到2050年约超过626万患者发生髋部骨折〔2〕。而在我国,THA需求也在不断增长〔3〕。但因THA创伤较大,加上全身麻醉副作用,术后疼痛明显,应激和炎症反应异常表现,这些均增加术后并发症风险,特别是老年患者〔1,4〕。因而,尽管THA广泛应用于髋部骨折治疗,但患者围术期管理仍然是一个临床挑战。为更好制定THA患者麻醉管理策略管理,多模式镇痛方案被推荐,其中包括使用超过 2种不同的药物或模式,具有不同机制或作用部位。作为α2-肾上腺素受体激动剂,右美托咪定(DEX)具有抗焦虑、镇静和镇痛特性,不会引起呼吸抑制〔5〕。此外,DEX具有抗中枢性交感作用和抗焦虑属性,具有抑制机体应激反应效果〔6〕。DEX辅助全身麻醉可提供更令人满意的THA术后镇痛效果,改善认知功能,提高者免疫能力〔7〕。但是DEX的使用剂量目前尚未统一。大致分为3种〔8,9〕:0.25 μg/kg的低剂量DEX、0.50 μg/kg的中等剂量DEX及1.00 μg/kg的高剂量DEX。本研究探讨3种剂量DEX对THA患者术中麻醉效果及术后恢复情况的影响。
1 资料与方法
1.1一般资料 选取南昌市洪都中医院在2018年1月至2020年3月因老年髋部骨折行THA治疗患者。纳入标准:①年龄>18岁;②符合THA适应症;③计划在全身麻醉下行择期手术患者;④体重45~75 kg;⑤简易精神状态量表(MMSE)评分>27分。排除标准:①中枢神经系统病变患者;②左心室射血分数<35%,房室传导阻滞和心房颤动患者;③不受控制的癫痫发作患者,精神类药物滥用和酗酒史患者;④DEX过敏或过敏体质患者;⑤脑梗死、器质性脑疾病患者;⑥听力、视觉障碍患者。最终纳入患者195例。将患者随机分为低剂量DEX组、中等剂量DEX组及高剂量DEX组各65例。3组一般临床资料比较差异无统计学意义(P>0.05)。见表1。本研究经医院伦理委员会批准且患者及家属均签署知情同意书。
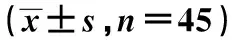
表1 3组临床资料比较
1.2麻醉方法 3组患者术前常规禁食,但未接受术前用药。进入手术室后,常规开通静脉输液,密切监测无创动脉血压、血氧饱和度、潮气末二氧化碳分压、双频指数及心电图。麻醉诱导药物:0.5 μg/kg舒芬太尼、0.3 mg/kg依托咪酯和0.15 mg/kg阿曲库铵。麻醉诱导成功后,在患者肌肉放松、失去知觉后,戴上合适喉罩进行麻醉。然后患者接受0.5 μg/kg舒芬太尼、0.3 mg/kg 依托咪酯和0.15 mg/kg阿曲库铵。设置参数:潮气量为8~10 ml/kg,呼吸频率为12次/min,术中呼气末CO2分压和双频谱指数(BIS)值分别维持在35~45 mmHg和40~60 mmHg。在麻醉诱导前,低剂量DEX组、中等剂量DEX组及高剂量DEX组静脉输注DEX,剂量分别为0.25 μg/kg、0.50 μg/kg及1.00 μg/kg,输注10 min。术后患者恢复自主呼吸、咳嗽和吞咽反射后拔管。
1.3观察指标 ①血流动力学参数收集及比较:于麻醉诱导前1 min(T0)、DEX给药后5 min(T1)、麻醉诱导后5 min(T2)、气管插管5 min(T3)、气管插管10 min(T4)、气管插管15 min(T5)的心率(HR)、血压〔舒张压(DBP)及收缩压(SBP)〕。②镇痛数据收集及比较:采用视觉模拟评分(VAS)评估3组患者入室前时(T0),术后2 h(T1)、6 h(T2)、10 h(T3)、14 h(T4)、18 h(T5)、22 h(T6)、24 h(T7)疼痛程度。③认知功能数据收集及比较:采用MMSE评估3组患者术前1 d(T0),术后6 h(T1)、24 h(T2)、36 h(T3)、72 h(T4)认知功能。MMSE满分30分,与患者认知功能呈正相关。MMSE≥28分:认知功能正常,24~27分:认知功能轻度受损,19~23分:认知功能中度受损;≤18分:认知功能重度受损。④炎症反应数据收集及比较:采用酶联免疫吸附试验(ELISA)测定3组术前1 d(T0),术后6 h(T1)、24 h(T2)、48 h(T3)血清中肿瘤坏死因子(TNF)-α、C-反应蛋白(CRP)、白细胞介素(IL)-10水平。⑤并发症:在术后观察并记录3组并发症情况。根据临床经验,主要包括心动过缓、刺激性咳嗽、低血压、呼吸抑制、恶心和呕吐。心动过缓定义为HR<60次/min。低血压定义为DBP<60 mmHg,SBP<90 mmHg。
1.4统计学方法 采用SPSS21.0软件进行χ2检验、方差检验及两两SNK-q检验。
2 结 果
2.13组术中血流动力学特点 T1、T2、T3、T4和T5时间点,中等剂量和高剂量DEX组HR、DBP及SBP显著低于低剂量DEX组(P<0.05),高剂量DEX组HR、DBP及SBP显著低于中等剂量DEX组(P<0.05)。HR、DBP及SBP与DEX呈剂量依赖性,见表2。
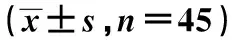
表2 3组术中不同时间HR、DBP及SBP比较
2.23组镇痛效果比较 T1、T2、T3、T4、T5和T6时间点,中等剂量和高剂量DEX组VAS显著低于低剂量DEX组(P<0.05),高剂量DEX组VAS显著低于中等剂量DEX组(P<0.05)。T0、T7时间点,3组VAS比较差异无统计学意义(P<0.05)。见表3。
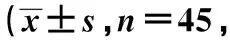
表3 3组不同时间点VAS比较分)
2.33组术后认知功能特点 T1、T2、T3、T4时间点,中等剂量和高剂量DEX组MMSE评分显著高于低剂量DEX组(P<0.05),高剂量DEX组MMSE评分显著高于中等剂量DEX组(P<0.05)。术后认知功能改善程度与DEX呈剂量依赖性,见表4。高剂量DEX组认知功能障碍发生率显著低于低剂量和中等剂量DEX组(P<0.05);中等剂量DEX组认知功能障碍发生率显著低于低剂量DEX组(P<0.05),见表5。
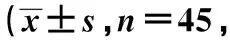
表4 3组术后MMSE评分比较分)
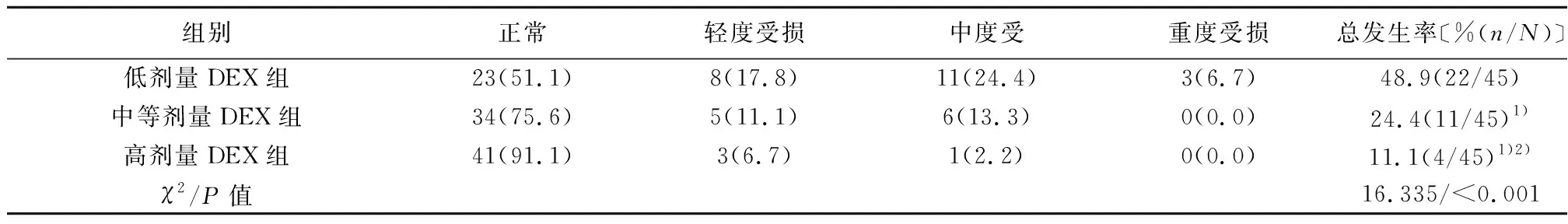
表5 3组术后认知功能状态比较〔n(%),n=45〕
2.43组术后炎症反应特点 在T2、T3和T4时间点,高剂量DEX组及中等剂量DEX组的CRP、TNF-α及IL-10浓度均显著高于低剂量DEX组(P<0.05),高剂量DEX组CRP、TNF-α及IL-10浓度均显著高于中等剂量DEX组(P<0.05)。表明,术后炎症反应抑制程度与DEX呈剂量依赖性。见表6。
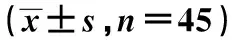
表6 3组术后认知功能比较
2.53组并发症发生率 高剂量DEX组并发症总发生率显著高于低剂量和中等剂量DEX组(P<0.05),中等剂量DEX组并发症总发生率显著高于低剂量DEX组(P<0.05)。高剂量DEX组心动过缓及低血压发生率较高;低剂量DEX组呼吸抑制及恶心和呕吐发生率较高(P<0.05),见表7。
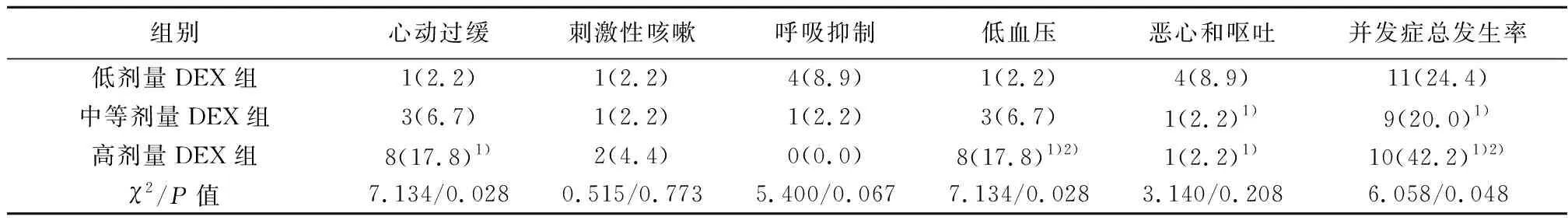
表7 3组并发症发生率比较〔n(%),n=45〕
3 讨 论
术前情绪反应和手术操作刺激都可能使患者交感神经系统兴奋,引起应激反应,增加血压和HR。因此,术中血流动力学波动幅度会导致机体免疫抑制状态。DEX辅助全身麻醉可以降低机体应激反应,维持术中血流动力学稳定〔10〕。主要机制可能包括:(1)DEX可以直接通过刺激α2肾上腺素受体来益维持术中血流动力学稳定〔9〕;(2)DEX可通过特定心外膜血管收缩效应来阻止血液跨壁再分布,通过降低HR减少心肌耗氧量,这种效应称之为窃血效应;(3)DEX通过激活运动神经元复合体中的α2受体降低高血压反应〔11〕;(4)在术中使用DEX可以显著降低儿茶酚肽浓度,具有镇静和抗焦虑作用,同时增强抑制交感神经反射来稳定血流动力学稳定;(5)DEX通过促进K+信号传导激活内源性睡眠,从而产生催眠、镇痛作用〔12〕。这些证据都强烈证实DEX通过不同途径,不同机制来维持术中血流动力学稳定。这项研究选取气管插管前后6个时间点评估THA患者血流动力学波动特点。结果证实血流动力学波动与DEX呈剂量依赖性。然而因DEX生理、药理作用,在高剂量DEX(1 μg/kg)患者中观察到心动过缓和低血压比例较高。因此,可以初步证实中等剂量DEX(0.5 μg/kg)能有效维持血流动力学稳定性且降低并发症风险。
超过50%的THA患者在术后表现为重度疼痛〔13〕,阻碍患者早期髋部功能康复,延迟出院〔14〕。因此,有效疼痛管理在THA患者非常重要〔15〕。虽然多模式镇痛已在临床大规模开展,但如何优化镇痛模式仍是一个临床挑战。阿片类药物在术后疼痛管理中发挥重要作用,但呼吸抑制、药物成瘾、恶心和呕吐发生率高〔7〕。DEX作为一种全身麻醉辅助用药常作为阿片类替代药物。本研究观察到3种DEX剂量组患者术后24 h疼痛程度无差异,这可能与DEX半衰期24 h有关。而在24 h内,术后镇痛效果与DEX呈剂量依赖性。这些结果表明,高剂量DEX(1 μg/kg)镇痛效果更令人满意。DEX镇痛效应可能与蓝斑内去甲肾上腺素途径有关〔16〕;也可通过Janus激酶(JAK)/信号转导和转录激活因子(STAT)通路来起到镇痛作用〔17〕。
THA患者手术创伤、术后疼痛均会导致机体较高应激及炎症反应〔7〕,刺激细胞因子CRP、TNF-α及IL-10分泌增加。DEX通过抑制儿茶酚释放,直接或间接作用于免疫细胞,维持自身免疫稳定性〔18〕;此外,可调节经典核转录因子(NF)-κB炎症反应信号通路抑制IL-10 和TNF-α释放〔19〕。本研究发现抑制术后炎症反应程度与DEX呈剂量依赖性。麻醉后认知功能障碍是术后并发症主要之一,伴有记忆、抽象思维和定向障碍。血流动力学不稳定、炎症反应较高及术后疼痛均增加术后认知功能障碍风险〔20〕。因此,在DEX多作用效果下,高剂量DEX(1 μg/kg)更能改善THA术后认知功能,降低术后认知功能障碍风险。而DEX可降低谷氨酸神经毒性、神经特异性烯醇,保护神经元细胞〔21〕。
本研究结果提示DEX剂量越高临床效果越令人满意。但需要指出的是,高剂量DEX患者心动过缓、低血压发生率较高,但在可接受且安全范围内。本研究具有一定局限性,首先患者例数较少,可能对结果产生一定偏倚;其次,术中仅仅静脉输注10 min的DEX,未持续低剂量静脉给药。在其他研究中除给予患者负荷载量外,会持续以 0.5 μg/(kg·h)低剂量静脉给药〔22〕。本研究未纳入安慰剂对照组,但是基于既往对DEX的研究,似乎没有必要再纳入于对照组进行研究〔14〕。
综上所述,1 μg/kg DEX虽然可以降低术后疼痛,抑制炎症反应,改善认知功能,但考虑心动过缓、低血压潜在风险,建议谨慎使用。
