无痛分娩联合自由体位助产对初产妇产程及分娩结局的影响
2022-09-22吴婷马琼刘佩蓉
吴婷 马琼 刘佩蓉
初产妇由于经验不足、分娩时间长、分娩疼痛等原因,往往对自然分娩存在着消极和抵抗情绪[1],影响分娩信心及配合程度,甚至导致产程延长、宫缩乏力,增加不良妊娠结局[2]。减轻初产妇分娩过程中疼痛感,提高产妇舒适度,将有助于消除不良情绪,改善产妇分娩结局[3]。无痛分娩能减轻产妇宫缩引起的疼痛感,提高分娩舒适度,从而减轻心理压力,增强产妇分娩效能,使产妇能更好地配合分娩[4]。自由体位分娩是指产妇分娩过程中可选取任意舒适的体位,包括传统仰卧位,从而提高产妇分娩舒适度[5]。关于分娩舒适性的提升是否会对初产妇分娩结局有影响,在既往研究中尚没有给出明确的结论,本研究通过对初产妇实施无痛分娩联合自由体位分娩,提升产妇分娩舒适度,从而增强产妇分娩自我效能感,改善产妇分娩结局。
1 对象与方法
1.1 研究对象
选取2021年1—12月我院分娩的初产妇180例为研究对象,纳入条件:头位、单胎、活产妊娠;产检无异常;符合阴道分娩指征;对本研究内容知情,愿意配合。排除条件:合并子宫及附件并发症;先兆流产或前置胎盘;合并羊膜腔感染;合并严重产科疾病,如妊娠高血压综合征、子痫前期等。按照组间基本特征具有可比性的原则将产妇分为观察组及对照组,每组90例。观察组:年龄20~35岁,平均26.28±2.12岁;孕周为37~42周,平均38.56±1.23周;体质量指数(BMI)21.02~26.98 ,平均22.85±1.23;文化程度:初中或以下26例,高中/中专24例,大专或以上40例。对照组:年龄20~36岁,平均26.32±2.42岁;孕周37~41周,平 均38.26±1.34周;BMI为21.11~27.23,平 均22.78±1.36;文化程度:初中或以下25例,高中/中专25例,大专或以上40例。两组以上资料比较差异无统计学意义(P>0.05)。
1.2 分娩方法
1.2.1 对照组实施连续硬膜外麻醉的无痛分娩,产妇进入活跃期,即宫口开至3 cm时,由麻醉师对其行硬膜外穿刺置管,固定,宫缩期间注入0.1%利多卡因5 ml,观察产妇生命体征是否异常,确定无异常后将0.75%罗哌卡因注入100 ml镇痛泵中,背景剂量设为7 ml/h,每次追加6 ml,锁定时间为15 min。对产妇行常规围生期护理干预,告知产妇注意事项,叮嘱产妇放松心情,密切观察宫口情况;产程进展期间,由助产士指导产妇正确屏气、呼气,并给予产妇腹部按摩及鼓励,提高产妇分娩信心,以促进胎儿娩出。
1.2.2 观察组在对照组基础上助产士一对一陪伴产妇并进行自由体位分娩干预:①宫缩和宫口开至3指情况下,给予心理支持,指导产妇放松心情。②进入活跃期后,增加观察和指导的频率,让产妇感受到自己是有人陪伴的。当产妇有所迟疑时,助产士要在第一时间给予鼓励和支持,帮助产妇消除疑惑,保持信心。③让产妇根据自我舒适度调整体位,比如跪趴、直立、侧躺、侧趴,使用分娩球等,告诉产妇各种体位的作用和注意事项,帮助产妇选择适合自己的分娩体位。
1.3 观察指标
由责任护士记录两组以下指标:
(1)产程时间:包括第一产程、第二产程、第三产程及总产程。
(2)分娩结局:包括阴道分娩、宫缩乏力、会阴侧切及中转剖宫产。
(3)记录两组初产妇产后出血、胎儿宫内窘迫、催产素使用率及安定使用率。
(4)分娩自我效能感:应用分娩自我效能感量表(childbirth self-Efficacys cale,CSECS)[6]进行评价,量表包括自我效能期望和结果期望2个维度,每个量表各16个条目,合计32个条目,每个条目赋值1~10分,每个维度总评分16~160分,分值越高说明自我效能感越强,量表Cronbach’sα系数为0.855,信度系数为0.892,提示量表信效度理想。
(5)分娩疼痛感:应用视觉模拟评分(visual analogue score,VAS)[7]对产妇进行评价,VAS评分1~10分,分值越高说明产妇疼痛感越明显。
(6)分娩满意度:采用自制分娩满意度调查问卷进行评价,包括满足产妇需求、分娩技巧指导、分娩感受、缓解分娩疼痛方法、分娩结局等5个维度,合计25个条目,每个条目赋值1~4分,总评分25~100分,>90分为满意。满意率=(满意例数/总例数)×100%。
1.4 统计学方法
采用SPSS 21.0统计学软件进行数据分析,计量资料以“均数±标准差”表示,方差齐时组间均数比较采用t检验,方差不齐时组间均数比较采用t’检验;计数资料计算百分率,组间率的比较行χ2检验。P<0.05为差异具有统计学意义。
2 结果
2.1 两组产程时间比较
观察组第一产程、第二产程、总产程短于对照组,组间比较差异有统计学意义(P<0.05);两组第三产程比较比较差异无统计学意义(P>0.05)。见表1。

表1 两组产程时间比较(min)
2.2 干预前后两组分娩自我效能期望、结果期望评分比较
干预前,两组自我效能期望、结果期望评分比较差异无统计学意义(P>0.05);干预后,观察组自我效能期望、结果期望高于对照组,组间比较差异有统计学意义(P<0.05)。见表2。

表2 干预前后两组分娩自我效能期望、结果期望评分比较(分)
2.3 两组分娩结局、催产素使用率、安定使用率及产妇分娩满意率比较
观察组自然分娩率及产妇分娩满意率高于对照组,组间比较差异有统计学意义(P<0.05);观察组催产素使用率、安定使用率、宫缩乏力发生率及中转剖宫产率低于对照组,组间比较差异有统计学意义(P<0.05)。两组会阴侧切率、产后出血发生率、胎儿宫内窘迫发生率比较,差异无统计学意义(P>0.05)。见表3。
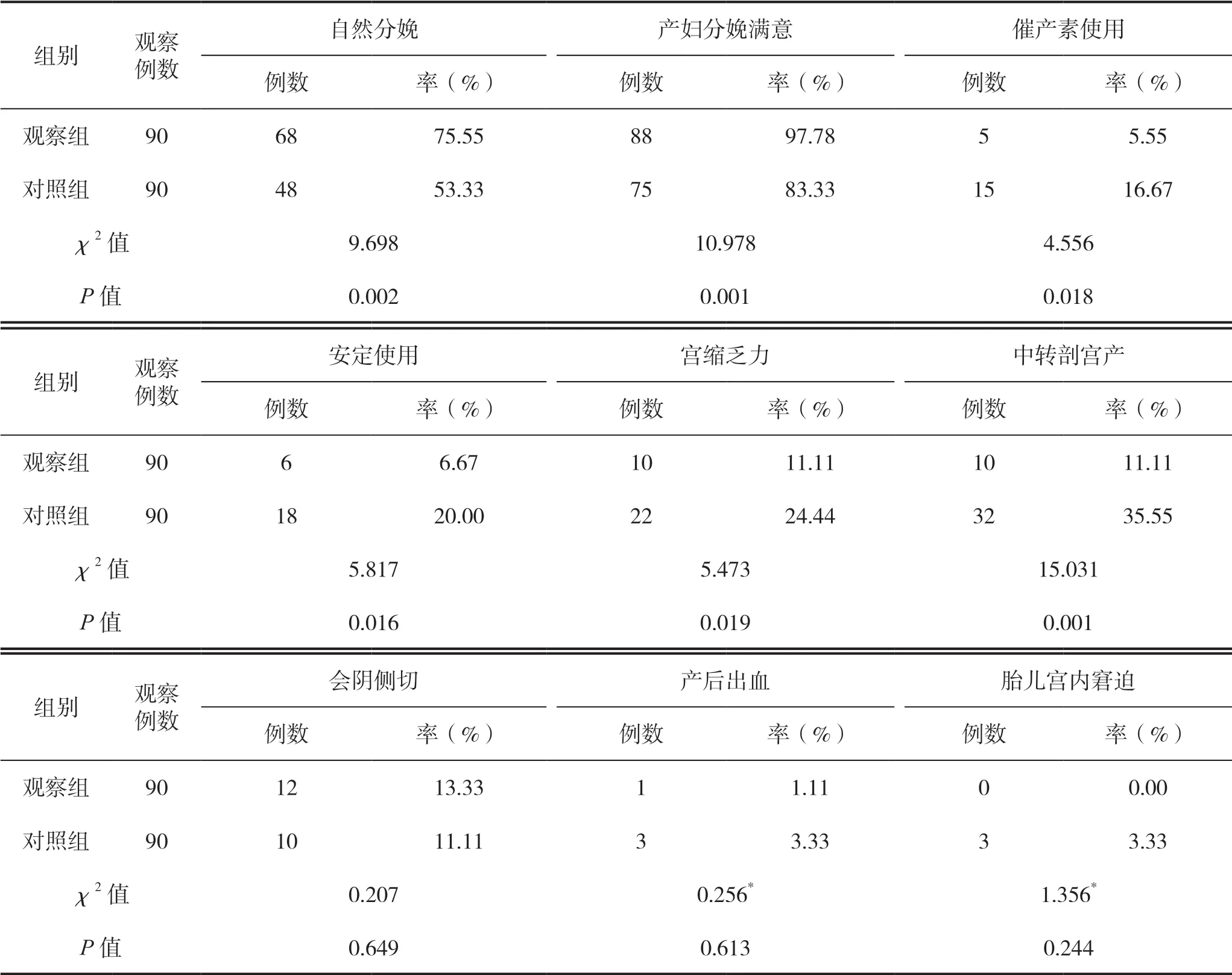
表3 两组分娩结局、催产素使用率、安定使用率及产妇分娩满意率比较
2.4 两组分娩疼痛感评分比较
两组分娩疼痛感评分比较差异无统计学意义(P>0.05)。见表4。

表4 两组分娩疼痛感评分比较(分)
3 讨论
3.1 无痛分娩联合自由体位助产可缩短初产妇产程
阴道分娩过程中会出现较多不可控的情况,尤其对于初产妇而言,存在很明显的焦虑、紧张和恐惧情绪,甚至会影响产妇的配合程度,导致产程延长,增加产妇痛苦[8-9]。分娩疼痛是不可避免的情况,剧烈的疼痛不仅会加重产妇的负面情绪,也会影响产妇分娩的信心,一些产妇不得不由自然分娩转为剖宫产[10]。为了减轻产妇的痛苦,让产程顺利,必须要加强产程控制,减轻产妇分娩过程中的不适感。
无痛分娩是通过使用安全剂量的镇痛药物对产妇活跃期进行干预,从而减轻疼痛感,避免分娩过程中过度消耗体能,有效缩短产程[11]。自由体位助产是根据产妇自身的喜好和倾向调整体位,能更好地满足产妇的分娩需求[12]。本研究结果显示,观察组与对照组比较,第一产程、第二产程、总产程缩短,可能由于,无痛分娩与自由体位助产的联合应用,能最大限度地提高产妇舒适性,减轻初产妇分娩时疼痛感及焦虑情绪,避免产妇由于情绪紧张而导致产程延长。
3.2 无痛分娩联合自由体位助产可提高初产妇分娩自我效能
分娩自我效能是指产妇分娩期间对自己应对分娩疼痛感的信心或信念,其不仅影响产妇应对分娩的积极性,而且可影响应对分娩的行为[13]。研究显示,产妇分娩效能水平与其分娩信心及分娩配合度呈正相关[14]。本研究结果显示,观察组干预后与对照组比较,分娩自我效能评分明显提升,说明无痛分娩联合自由体位助产可提高初产妇分娩效能。可能是由于,无痛分娩可减轻初产妇分娩时疼痛感,提高产妇分娩舒适度,从而消除由于疼痛引起的不良情绪,提高应对分娩的信心[15]。
此外,自由体位分娩能够帮助产妇通过改变体位来缓解不适感,相较于常规的分娩体位,自由体位能够满足产妇的生理和心理需求,增强了安全感和舒适感,进而增强应对分娩的信心[16]。
3.3 无痛分娩联合自由体位助产可改善初产妇分娩结局,提高分娩满意率
不良妊娠结局的发生与产妇分娩产程延长有密切的关系,产妇分娩产程延长会导致其体力严重消耗,导致宫缩乏力,影响胎儿娩出,从而增加剖宫产率及胎儿宫内窘迫发生率,因此,缩短初产妇分娩产程对降低不良妊娠结局,提高产妇分娩满意率有积极的意义[17]。本研究结果显示,观察组自然分娩率及产妇分娩满意率高于对照组,而观察组催产素使用率、安定使用率、宫缩乏力发生率及中转剖宫产率低于对照组,表明无痛分娩联合自由体位助产可改善初产妇分娩结局,提高分娩满意率,能最大限度减轻产妇分娩时疼痛感,提高产妇舒适感,避免产妇由于过度疼痛而产生不良情绪,增强产妇分娩自我效能感与积极配合程度,从而缩短分娩产程,降低不良妊娠结局[18]。
总之,无痛分娩联合自由体位助产能有效减轻初产妇宫缩时疼痛感,提高产妇分娩控制感,缩短产妇第一产程、第二产程、总产程,提高产妇自然分娩率,改善产妇妊娠结局,进而提高产妇分娩满意度。本研究纳入产妇均来自本院产科,缺乏大范围取样,导致样本代表性不足,在日后需要扩大样本量进一步探讨。
