改良盆底重建术与阴道壁修补术治疗老年子宫脱垂临床效果
2022-08-09丁华许舒晴赵敏
丁华 许舒晴 赵敏
(安徽医科大学附属滁州医院(滁州市第一人民医院妇产科),安徽 滁州 239000)
子宫脱垂是多发于中老年女性群体的盆底功能障碍性疾病,随着社会人口老龄化加剧,老年女性子宫脱垂发病率不断升高〔1〕。患者临床以腰骶部酸痛、阴道分泌物多及下腹坠胀等表现为主,轻度脱垂患者在平卧休息后可以纳还,严重垂脱患者甚至不能自行纳还〔2〕。临床治疗老年子宫脱垂的方法包括保守治疗及手术治疗,保守治疗通过器械支撑子宫,但易增加局部溃烂的发生风险〔3,4〕。现阶段手术治疗已成为临床治疗中重度老年子宫脱垂的主要手段,阴道壁修补术和改良盆底重建术是较为常用的两种术式。阴道壁修补术可以改善肛提肌功能,促进肛提肌裂缩小,从而缓解临床症状,但该术式术后存在较高的复发率,存在局限性〔5,6〕。近年来改良盆底重建术逐渐应用于子宫脱垂的治疗,能维持盆底结构的完整性,促进盆底功能恢复〔7〕。本研究旨在探讨改良盆底重建术与阴道壁修补术对老年子宫脱垂的疗效及对盆底功能、尿动力学的影响。
1 资料与方法
1.1一般资料 选取2020年1月至2021年11月滁州市第一人民医院妇产科收治的62例老年子宫脱垂患者。根据手术方式不同分为观察组(n=34)及对照组(n=28)。对照组年龄61~79岁,平均(69.5±4.1)岁;病程7个月至5年,平均(2.95±0.34)年;孕次1~5次,平均(3.75±1.03)次;产次1~4次,平均(1.78±0.41)次;垂脱分度:Ⅱ度18例,Ⅲ度10例。观察组年龄62~83岁,平均(68.7±3.9)岁;病程5个月至6年,平均(3.08±0.42)年;孕次1~6次,平均(3.34±1.05)次;产次1~4次,平均(1.62±0.33)次;垂脱分度:Ⅱ度19例,Ⅲ度15例。两组一般资料差异无统计学意义(P>0.05)。纳入标准:(1)满足《妇产科学》〔8〕中子宫脱垂诊断标准;(2)子宫垂脱分度Ⅱ~Ⅲ度;(3)符合手术指征,无麻醉禁忌证;(4)术后接受随访;(5)既往无子宫手术史;(6)近期未接受其他相关治疗;(7)患者及家属知情并签署研究同意书。排除标准:(1)子宫及附件恶性病变者;(2)合并神经源性膀胱、泌尿生殖系统急性感染者;(3)合并子宫肌瘤、盆腔炎者;(4)合并恶性肿瘤、免疫系统及血液系统疾病者;(5)临床资料及随访资料不全者;(6)精神及认知功能严重损伤者;(7)心、肾等重要器官功能障碍者。本研究经医院伦理委员会批准,患者知情并同意配合本研究。
1.2方法 两组术前均采用高锰酸钾溶液(1∶5 000)坐浴3 d,2次/d,;术前1 d进行肠道清洁。所有手术由同一医师团队完成。对照组采用阴道壁修补术治疗:麻醉后取膀胱截石位,常规消毒铺巾,在患者尿道外口下2 cm处将黏膜边缘钳夹,向阴道间隙注射含有去肾上腺素的生理盐水,分离组织间隙,纵向切开阴道后壁,分离并切除多余阴道黏膜,上抬直肠壁,修补预定部位,对盆底进行强化,间断缝合皮肤及会阴,确保术后引导可容2指,置入碘伏纱布止血。观察组采用改良盆底重建术治疗:麻醉后取膀胱截石位,常规消毒铺巾,导尿排空膀胱,在尿道外口下1 cm处切开阴道前壁黏膜,在外阴双侧生殖股沟皱外2 cm及上方2 cm做皮肤切口,用特制的穿刺针沿蝶形导引杆方向穿出,分别从闭孔窝、坐骨棘水平穿透盆筋膜腱弓,取出穿刺针。调整网带位置,缝合宫颈四周环旁主韧带组织,固定网片后方中点位置,确保网片无张力后缝合阴道前壁黏膜切口。纵行切开阴道后壁黏膜,分离两侧阴道后壁,充分暴露直肠阴道筋膜前壁,朝坐骨棘位置分离暴露骶棘韧带,于肛门口外下3 cm处做一切口,向坐骨结节位置向骶棘韧带处从阴道壁穿出,将蝶形网片上翼丝线牵引至切口处,由下方2 cm处牵出翼丝线,并固定,随后缝合皮肤切口。
1.3观察指标与方法 (1)围术期指标:统计并比较两组手术时间、术中出血量和住院时间。(2)盆底肌力:在术前和术后1个月采用PHENIX USB 8通道多功能神经电生理定量诊断仿生治疗仪检测两组动态张力和静态张力及肌电位等盆底肌力指标。(3)盆底功能:在术前和术后1个月以盆底功能障碍疾病相关问卷(PFDI)-20〔9〕和盆底功能障碍问卷(PFIQ)-7〔10〕为标准,评估两组盆底功能,PFDI-20评分及PFIQ-7评分越高,盆底功能越差。(4)尿动力学:在术前和术后1个月采用德国WIEST公司生产的8000型尿动力学分析仪检测两组膀胱最大容积、最大尿流率和平均尿流率等尿动力学指标。(5)并发症:统计两组术后1个月尿潴留、慢性盆腔疼痛、腹胀及发热等发生情况。
1.4统计学分析 采用SPSS20.0软件进行t检验、χ2检验。
2 结 果
2.1两组围术期指标比较 观察组手术时间、住院时间均短于对照组,术中出血量少于对照组,差异有统计学意义(均P<0.001)。见表1。
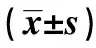
表1 两组围术期指标比较
2.2两组手术前后盆底肌力比较 两组术前动态张力、静态张力及肌电位差异无统计学意义(P>0.05)。两组术后均高于术前,且观察组高于对照组,差异有统计学意义(P<0.05,P<0.001)。见表2。
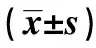
表2 两组手术前后盆底肌力比较
2.3两组手术前后盆底功能比较 两组术前PFDI-20评分和PISQ-12评分差异无统计学意义(P>0.05)。两组术后均显著低于术前,且观察组显著低于对照组(P<0.05,P<0.001)。见表3。
2.4两组手术前后尿动力学比较 两组术前膀胱最大容积、最大尿流率和平均尿流率差异无统计学意义(P>0.05)。两组术后均高于术前,且观察组高于对照组,差异有统计学意义(P<0.05)。见表4。
2.5两组并发症比较 观察组并发症发生率(5.88%,尿潴留1例、发热1例)显著低于对照组(25.00%,尿潴留3例、慢性贫腔疼痛1例、腹胀1例、发热2例;χ2=4.523,P=0.033)。

表3 两组手术前后盆底功能比较分)
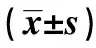
表4 两组手术前后尿动力学比较
3 讨 论
目前临床认为子宫脱垂的发生与盆底组织退行性变、长期腹压升高和分娩损伤有关〔11〕。老年患者由于雌性激素分泌量减少,生殖系统更易出现退行性变,导致盆底肌肉及筋膜的支持力下降,从而增加子宫脱垂的发生风险〔12〕。子宫脱垂涉及解剖结构的不同平面,近年来随着临床对盆底功能及结构研究的加深,不同手术术式广泛应用于子宫脱垂的治疗中〔13〕。改良盆底重建术能纠正盆底解剖异常,保持盆底结构的完整性,改善患者临床症状,具有良好的效果〔14〕。本研究结果与王明香〔15〕的研究结果一致,提示改良盆底重建术有利于促进老年子宫脱垂患者术后恢复,缩短住院时间。分析原因为改良盆底重建术仅对盆底薄弱部位进行修补,从而维持盆底结构的完整性,且不需要切除多余阴道黏膜,对老年子宫脱垂患者的损伤较小,有利于术后恢复。临床研究发现,改良盆底重建术对盆底缺陷进行纠正,保留并强化盆底组织,使盆底功能得到改善〔16〕。本研究结果表明改良盆底重建术能有效提高老年子宫脱垂患者的盆腔肌力,改善盆底功能。改良盆底重建术分为前盆底重建和中后盆底重建,具有较强的针对性,能有效整合盆底组织,增加盆底受力面积,促进术后盆底功能改善。此外,改良盆底重建术通过网片悬吊双侧的子宫主韧带及骶韧带,并缝合牢固盆底韧带及网片,有利于网片与周围组织融合,提高盆底组织的支撑力,从而维持盆底组织的解剖结构及功能,促进术后盆底功能恢复。
既往研究发现,部分子宫脱垂患者就诊时间较长,脏器膨出时间较长,导致逼尿肌在过度牵拉作用下逐渐发生纤维化或萎缩变薄,从而损伤收缩功能,引起尿动力学参数异常〔17〕。此外,子宫脱垂也会引起患者尿道扭曲,增加患者排尿难度,长期子宫脱垂会对膀胱功能造成损伤,影响储尿肌排尿功能,使膀胱出口梗阻,引起膀胱壁增厚容积减小〔18〕。本研究结果说明改良盆底重建术能促进老年子宫脱垂患者尿动力学恢复。这可能是因为改良盆底重建术主要通过网片进行全盆底悬吊修复,术后网片可以发挥人工内置筋膜作用,为盆腔提供支撑力,且改良盆底重建术能拉长主韧带,促进骶韧带功能恢复,并维持盆底完整性,增大承受面积,最终改善尿动力学指标。本研究结果提示改良盆底重建术能减少老年子宫脱垂患者术后并发症的发生风险。本研究存在一定不足:样本量较少且来自同一中心;受时间限制,本研究未能比较改良盆底重建术及阴道壁修补术对老年子宫脱垂患者远期疗效的影响。在后续研究中,将进行大样本量、多中心的研究,并探寻两种术式对患者远期疗效的影响。综上,在老年子宫脱垂的治疗中,改良盆底重建术的治疗效果优于阴道壁修补术,能有效提高盆腔肌力,改善盆底功能,促进尿动力学恢复,减少并发症。
