黄斑前膜剥除术联合地塞米松缓释剂(Ozurdex)玻璃体内注射治疗4期黄斑前膜的疗效分析△
2022-08-07赵秋朴李秋明胡芷柔
赵秋朴 李秋明 胡芷柔
Govetto等[1]关于黄斑前膜(ERM)分期标准中4期ERM患者的症状为黄斑区视网膜结构严重破坏,而玻璃体切割联合ERM剥除术为治疗有症状ERM的常用方法[2],术前ERM牵拉导致的结构紊乱以及术中和术后的炎症反应均为4期ERM患者术后最佳矫正视力(BCVA)和黄斑区视网膜解剖结构恢复带来挑战[3-4]。糖皮质激素可以抑制炎症物质的释放和成纤维细胞的增生[5]。玻璃体切割术后玻璃体凝胶状态的破坏,使曲安奈德等药物在眼中的代谢速度加快[6],地塞米松缓释剂(Ozurdex)为缓释的棒状固体,其缓释的特性使之具有更长的有效作用时间。已有研究表明,Ozurdex玻璃体内注射治疗ERM剥除术后黄斑水肿效果良好[7-8],因此,本研究评估ERM剥除术联合Ozurdex玻璃体内注射治疗4期ERM患者的效果和安全性。
1 资料与方法
1.1 一般资料回顾性研究。本研究共纳入2019年3月至2021年6月在郑州大学第一附属医院确诊为4期ERM并于ERM剥除术中联合应用Ozurdex玻璃体内注射的患者26例(26眼),其中男15例(15眼),女11例(11眼);年龄10~76(43.81±21.09)岁;病程1~48(9.31±13.87)个月;包括特发性黄斑前膜8例,视网膜脱离修复术后14例,葡萄膜炎1例,眼挫伤1例,视盘血管炎1例,弓蛔虫感染1例;有晶状体眼15例,无晶状体眼3例,人工晶体眼8例。按照ERM分期标准[1]将ERM分为4期,1期ERM:黄斑中心凹凹陷存在,各层均可辨别;2期ERM:黄斑中心凹凹陷消失,各层均可辨别;3期ERM:黄斑中心凹凹陷消失,各层均可辨别,存在异位的中心凹内层;4期ERM:黄斑中心凹凹陷消失,各层层间关系紊乱,存在异位的中心凹内层。纳入标准:(1)视力下降并伴光学相干断层扫描(OCT)示ERM样结构,并按照异位黄斑中心凹内层ERM分期方案分期为4期者;(2)随访时间6个月及以上者。排除标准:(1)屈光间质混浊者;(2)存在全身严重疾病影响治疗效果者。本研究遵循《赫尔辛基宣言》,所有患者或监护人均签署知情同意书。
1.2 方法
1.2.1 术前一般检查所有患者均完成术前检查,包括血常规、尿常规、肝功能、肾功能、电解质、凝血功能、血糖、血脂、传染病和胸片检查等以排除手术禁忌证,并行眼科学检查,包括裂隙灯显微镜、BCVA、眼压、OCT和裂孔定位检查等,必要时行荧光素眼底血管造影检查以明确病因并排除其他病变。
1.2.2 手术方法由同一位经验丰富的医生进行手术。采用23G标准三切口经睫状体平坦部玻璃体切割联合ERM剥除术,术前妥布霉素地塞米松滴眼液滴眼3 d,术中患者取平卧位,生理盐水冲洗结膜囊,常规消毒铺巾,手术操作均在球后阻滞麻醉下进行,常规23 G穿刺套管3点式经睫状体平坦部切开,切割轴心部玻璃体,然后行玻璃体内曲安奈德0.2 mL(4 mg)注射,继续切割残留玻璃体皮质和后界膜,用膜镊完整剥除黄斑前膜,并使用吲哚菁绿染色剥除内界膜,检查全周视网膜,对病变区采用激光光凝,2例患者ERM剥除后发现周边视网膜多处干孔,为防止患者术后出现视网膜脱离,对病变区采用激光光凝后行气液交换,玻璃体内填充消毒空气,不保留晶状体的患者植入人工晶状体,使用22号专用推注器于拔掉套管后的穿刺口植入Ozurdex,并使用8-0缝线对穿刺口进行缝合,指测眼压正常,球结膜复位,结膜下注射地塞米松,涂妥布霉素地塞米松药膏,包盖双眼,术后嘱术中注气的2例患者严格俯卧位3~5 d至气体吸收,术中未注气者可自由体位。
1.2.3 观察指标观察并记录手术前和术后1个月、3个月、6个月患者的BCVA、黄斑中心厚度(CMT)、眼压和术后黄斑区视网膜结构分期变化,以及是否出现术后黄斑水肿、ERM复发、眼内炎、青光眼等眼部疾病的发生。BCVA测量采用国际标准视力表,统计时换算为最小分辨角对数(logMAR)记录;采用德国Heidelberg Spectralis OCT仪测量患者CMT,取3次测量的平均值。
1.3 统计学方法采用SPSS 26.0软件进行统计学分析,计量资料经S-W检验均不符合正态分布,采用中位数(下四分位数,上四分位数)[M(P25,P75)]表示,手术前和术后1个月、3个月、6个月的BCVA、CMT和眼压比较采用多配对样本的Friedman秩和检验,并进行不同时间点的成对比较;术前BCVA、术前CMT、年龄、病程与术后BCVA的关系采用Spearman秩相关检验。检验水准:α=0.05。
2 结果
2.1 手术前后患者BCVA、CMT和眼压变化比较手术前和术后1个月、3个月、6个月的BCVA(logMAR)分别为0.70(0.52,1.08)、0.52(0.37,1.00)、0.46(0.28,0.70)、0.40(0.28,0.70),手术前后BCVA差异有统计学意义(χ2=46.694,P<0.001),术后1个月、3个月和6个月的BCVA较术前均有好转(均为P<0.05),术后3个月和6个月的BCVA较术后1个月均有改善(均为P<0.05),术后3个月的BCVA与术后6个月相比差异无统计学意义(P=0.667)。手术前和术后1个月、3个月、6个月的CMT分别为651.50 μm(538.30 μm,790.80 μm)、387.00 μm(342.80 μm,423.30 μm)、363.50 μm(321.80 μm,419.30 μm)、339.50 μm(305.80 μm,374.80 μm),手术前后CMT比较差异有统计学意义(P<0.05),术后各时间点的CMT均较术前CMT明显改善(均为P<0.001),术后3个月CMT与术后1个月CMT比较差异无统计学意义(P=0.283),术后6个月CMT较术后1个月CMT好转(P=0.018),术后6个月CMT与术后3个月CMT比较差异无统计学意义(P=0.197)。手术前和术后1个月、3个月、6个月的眼压分别为17.00 mmHg(13.80 mmHg,19.00 mmHg)(1 kPa=7.5 mmHg)、19.10 mmHg(16.00 mmHg,24.90 mmHg)、17.60 mmHg(15.50 mmHg,22.50 mmHg)、17.00 mmHg(15.80 mmHg,19.00 mmHg),手术前后的眼压差异无统计学意义(χ2=6.388,P=0.094)。26例患者中有8例(30.8%)出现了眼压升高,其中6例(23.1%)眼压≥25 mmHg,给予1~2种抗青光眼滴眼液滴眼后患者眼压得到控制。
2.2 手术前后患者黄斑区视网膜结构变化所有患者术前ERM分期均为4期,术后6个月,视网膜结构改善为1期者有2例2眼(7.7%),改善为3期者有9例9眼(34.6%),仍为4期者有15例15眼(57.7%),但患者黄斑区视网膜结构紊乱程度较术前减轻(图1)。
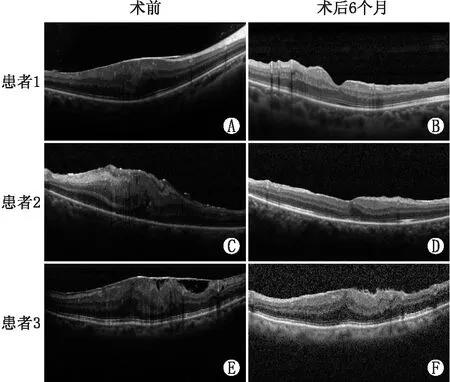
图1 OCT示ERM患者手术前后不同视网膜结构改善程度 A和B:患者1术前4期ERM患者术后分期改善为1期;C和D:患者2术前4期ERM患者术后分期改善为3期;E和F:患者3术前4期ERM患者术后分期仍为4期,但术后黄斑部视网膜紊乱程度较术前减轻。
2.3 患者术前BCVA、术前CMT、病程、年龄与术后6个月BCVA的相关性分析术前BCVA与术后6个月BCVA呈正相关(r=0.713,P<0.001);术前CMT与术后6个月BCVA无明显相关性(r=0.381,P=0.055);病程与术后6个月BCVA无明显相关性(r=0.388,P>0.050);年龄与术后6个月BCVA无明显相关性(r=-0.040,P=0.847)。
2.4 手术前后患者黄斑水肿和术后并发症情况26例26眼4期ERM患者术前黄斑部均被前膜牵拉增厚,其中11例11眼(42.3%)患者伴有黄斑水肿;术前伴有黄斑水肿的11例11眼患者中,有6例6眼(23.1%)患者出现术后黄斑水肿,其中3例3眼(11.5%)患者术后黄斑水肿较术前减轻,另外3例3眼(11.5%)患者在术后2个月、3个月和6个月复发黄斑水肿;术前未伴有黄斑水肿的15例15眼(57.7%)患者中,有1例1眼(3.8%)患者出现术后持续性黄斑水肿。在术后出现黄斑水肿的7例7眼(26.9%)患者中,1例1眼(3.8%)患者选择再次行Ozurdex玻璃体内注射治疗,其余患者口服改善循环药物治疗。本研究包括2例2眼ERM剥除术中注气的患者,因眼前段有玻璃体保留,因此,Ozurdex可能与眼前段保留的玻璃体相接触,而不会粘连到晶状体上,所有患者随访期内均未出现严重的眼部或全身并发症。
3 讨论
4期ERM患者常表现为黄斑区视网膜增厚伴内层视网膜结构紊乱,而黄斑结构的变化与视功能密切相关[9]。目前关于黄斑增厚的机制尚未明确,Ahn等[10]研究显示,ERM患者的黄斑增厚可能是由于前膜牵引力引起的神经感觉层视网膜扭曲或血-视网膜屏障破坏引起的黄斑水肿。这种增厚不会在解除前膜对视网膜的牵拉之后立即恢复,胶质增生以及胶质中间丝的上调增加了黄斑部视网膜的硬度,这在术前存在ERM牵引力的情况下提供了黄斑部视网膜的结构稳定性,但这种视网膜结构的“硬化”也为术后黄斑部形态的恢复带来了困难[11]。4期ERM患者除了黄斑区视网膜厚度增加外,还伴随着黄斑内层结构的紊乱,其中多种黄斑结构损伤机制与Müller细胞相关[11-13]。
糖皮质激素是一种非常有效的抗炎药,可以通过多种方式促进ERM患者剥除术后视功能的恢复,比如抑制血管内皮生长因子和许多促炎细胞因子的合成,稳定内皮细胞紧密连接,抑制血管渗漏,并通过拮抗机械变形引发的继发性炎症效应,促进Müller细胞和黄斑区视网膜结构和功能的恢复[8,14]。以往对ERM患者剥除术后黄斑水肿的治疗主要为全身使用糖皮质激素和玻璃体内注射曲安奈德等方法,全身长期应用糖皮质激素可能会引起多种副作用,如体重增加、胃炎和股骨头坏死等[15];在一次玻璃体内注射曲安奈德后,未进行玻璃体切割手术患者的平均消除半衰期为18.6 d,接受玻璃体切割手术患者的半衰期较短,为3.2 d[16],玻璃体切割术后黄斑水肿通常发生在术后4~12周[17],单次注射无法完全防治围手术期的黄斑水肿,而黄斑结构的恢复则需要更长的时间。Ozurdex为0.7 mg的棒状缓释剂,已有研究显示,在未行玻璃体切割眼和行玻璃体切割眼中的药代动力学相似,均可在玻璃体内释放6个月[18],缓释的特点使它更适合在玻璃体切割眼中应用,包括在玻璃体切割术后气体填充的患眼。Hostovsky等[19]的研究表明,在空气填充的玻璃体内应用Ozurdex是安全的。
Chatziralli等[4]的前瞻性研究显示,80%的特发性ERM剥除术后黄斑水肿患者在术后12个月前仅需要玻璃体内注射Ozurdex 1次。Hostovsky等[19]的研究显示,术后2个月患者最高眼压和最低CMT表明,Ozurdex在玻璃体切割眼中的活性最长可达3个月,而CMT的测量结果在术后6个月保持稳定。本研究中,11例伴有术前黄斑水肿的4期ERM患者中,有6例患者出现术后黄斑水肿,其中3例患者术后水肿较术前减轻,另外3例患者复发黄斑水肿,平均复发时间为3.6个月,与上述研究结果基本一致。本研究中,接受ERM剥除术联合Ozurdex玻璃体内注射的患者,其BCVA和CMT在随访期内均较术前明显好转。在术后黄斑区视网膜结构恢复方面,42%的患者在术后6个月时分期较术前改善,部分患者术后分期虽未改变但黄斑区视网膜结构紊乱程度较术前下降。有研究显示,ERM剥除术后患者黄斑区视网膜结构的平均恢复时间为4.2个月[9],对于4期ERM患者来说可能需要更长的恢复时间,这可能与部分患者术后分期未改变相关。一项大样本的研究显示,接受平坦部玻璃体切割联合巩膜扣带术治疗的视网膜脱离患者,术后ERM的发生率为35.1%[20]。本研究中,18例继发性ERM患者中,14例(77.8%)为视网膜脱离修复术后的患者,对于继发性ERM患者,Ozurdex玻璃体内注射可以对眼内原发病引起的炎症起到抑制作用,对于葡萄膜炎继发ERM的患者,Ozurdex玻璃体内注射本身就是原发病的一种治疗手段[21]。
综上所述,接受ERM剥除术联合Ozurdex玻璃体内注射后的4期ERM患者BCVA和黄斑区视网膜解剖结构明显改善,且术后眼压升高的眼部并发症可以得到控制。由于本研究样本量较小且为回顾性研究,还需更大样本的研究对本研究结果进行验证。
