ESEIA理论下气道管理在重症颅脑损伤合并ARDS患者机械通气中的应用
2022-07-15张振谷雪峰
张振 谷雪峰
济南市中心医院神经外科,济南 250013
重症颅脑损伤为神经外科常见急危重症,其中急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)为重症颅脑损伤急性期常见严重并发症[1]。临床上,患者多表现为急性呼吸窘迫以及难治性低氧血症,发病急骤、进展迅速,与疾病不良预后以及高病死率密切相关[2-3]。早期有效的机械通气辅助治疗是改善缺氧症状、提升预后的重要救治措施[4-5]。机械通气患者易合并呼吸机相关性肺炎等并发症状,增加疾病临床治疗难度,不同程度影响治疗预后,做好机械通气气道管理极为关键[6-7]。普通流程化气道管理过程中存在护理操作缺陷或护理操作冗余情况。工业工程ESEIA理论是基于清除(eliminate)、简化(simplify)、增加(establish)、整合(integrate)、自动化(automate)实施的流程优化改进方法,ESEIA理论是对ECRS流程重组方法的一种补充优化,在消除不必要流程、简化复杂流程的同时,添加了增加增值流程的环节,使流程更加优化[8-10]。基于ESEIA理论的流程优化气道管理,可有效减少流程中的非增值活动,增加流程中的增值活动,然后进行整合和自动化,从而消除浪费缓解,精简冗余,提升气道管理高效性。ESEIA理论下气道管理在临床应用较少,本次研究将其用于重症颅脑损伤合并ARDS机械通气患者中,探究其对气道管理的改善效果,现报道如下。
资料与方法
1、一般资料
本研究为前瞻性研究。选取济南市中心医院2019年10月至2021年10月收治的重症颅脑损伤合并ARDS机械通气患者70例,采用随机数字表法均分为对照组和观察组,每组35例。治疗均征得患者及家属同意,且签署知情同意书。本研究通过济南市中心医院医学伦理委员会批准。对照组男19例、女16例,年龄23~71(45.28±2.41)岁;观察组男21例、女14例,年龄20~72(45.11±2.23)岁。两组患者基础资料比较差异均无统计学意义(均P>0.05),可进行对比分析。
2、入选标准
(1)纳入标准:患者经颅脑CT、MRI等检查确诊重型颅内损伤;符合ARDS诊断标准[11];符合机械通气治疗指征。(2)排除标准:合并其他严重脏器功能损伤者;合并免疫系统疾病或恶性肿瘤;合并精神类疾病;存在呼吸道梗阻、肺部感染等呼吸道原发病症。
3、方法
3.1、对照组 实施普通流程化气道管理。机械通气期间,密切观察患者各项生命体征,维持呼吸道通畅;气道主动湿化,根据患者实际按需排痰,每班进行口腔护理1次;每日3次呼吸机气囊压力监测,每隔2 h协助患者翻身1次。
3.2、观察组 在对照组基础上实施基于ESEIA理论的流程优化气道管理。(1)成立气道管理小组。以护士长为组长、5名神经外科高年资护士为组员,成立气道管理小组。由护士长牵头,开展ESEIA理论的理论学习及应用指导。通过文献查阅,结合科室患者实际总结目前气道管理流程中的缺陷问题及冗余问题等,基于ESEIA理论进行流程再造,开展流程优化气道管理。(2)基于ESEIA理论的流程优化气道管理。①清除(E):取消吸痰前气道滴注生理盐水的操作。②简化(S):简化护理交班工作中的繁琐气道管理记录事项,使用气道管理查检单(图1),清晰明了进行机械通气患者的气道管理交接。③增加(E)、整合(I)。增加气道管理培训:定期对科室护理人员进行呼吸机使用方法、气道管理的理论知识培训指导,每月1次进行吸痰操作等气道管理实践培训。加强呼吸道湿化管理:使用主动加湿装置,用0.45%氯化钠溶液进行持续性气道湿化,同时保持病房的温湿度。增加翻身时间:Braden压疮评分≥8分的患者常规1次/2 h翻身,评分<8分者增加为1次/1 h翻身。体位调整:由平卧位、45°侧卧交替,调整为平卧位、90°侧卧交替,改善患者的呼吸功能。调整吸痰方法:采用密闭式吸痰法,吸痰负压为150 mmHg(1 mmHg=0.133 kPa),单次吸痰时间<15 s,吸痰过程中保持持续机械通气,密切关注患者生命体征变化以及痰液的性质和痰量[3]。根据《机械通气临床应用指南》开展气道冲洗工作,一般患者使用生理盐水冲洗,痰液黏稠者改用碳酸氢钠溶液冲洗。增加吸痰操作等气道管理前的心理护理干预。④自动化(A):全流程电子记录结合使用医院护理办公系统。

图1 气道管理查检单
4、观察指标
(1)呼吸系统并发症发生率:护理干预后,由护理人员统计两组患者呼吸机相关性肺炎、气道损伤、声门水肿、刺激性咳嗽、气道梗阻等并发症的发生率。(2)血气分析指标:护理干预前后,由护理人员记录统计两组患者的血氧饱和度(SaO2)和动脉血氧分压(PaO2)。(3)痰菌培养阳性率:护理干预后,留取患者的痰液标本进行痰菌培养。(4)5 d吸痰次数:统计患者单日吸痰次数会存在差异性,本次统计汇总患者5 d的吸痰次数,以确保数据的普遍准确性。(5)机械通气舒适度:分别于护理干预前后使用Kolcaba编制的舒适状况量表(General Comfort Questionnaire,GCQ)评估患者机械通气的舒适度,量表包含生理、心理精神、社会文化、环境4大维度,共计28个条目[12]。采用李克特(Likert)4级评分法,各条目1~4分,分数越高,说明舒适度越高。由经过统一培训的护理人员发放评估量表问卷,向患者说明研究目的并进行填写指导,规范时间内完成当场收回。(6)护理满意度:护理干预后,使用纽卡斯尔护理满意度量表(Newcastle Satisfaction with Nursing Scale,NSNS)评估患者对护理的满意度[13]。量表包含19个条目评估内容,采用Likert 5级评分法,各条目1~5分,总分19~95分,分为非常不满意(19~37分)、不满意(38~56分)、一般满意(57~75分)、满意(76~94分)、非常满意(95分),分数越高,说明满意度越高。满意度=(一般满意例数+满意例数+非常满意例数)/总例数×100%。由经过统一培训的护理人员发放评估量表问卷,向患者说明研究目的并进行填写指导,规范时间内完成当场收回。
5、统计学方法
研究获取患者资料采用SPSS26.0系统软件分析,计数资料以例(%)表示,组间比较采用χ2检验,符合正态分布的计量资料以均数±标准差(±s)表示,组间比较采用独立样本t检验,P<0.05为差异有统计学意义。
结 果
1、呼吸系统并发症发生率
观察组患者的呼吸系统并发症发生率低于对照组[5.71%(2/35)比22.86%(8/35)],差异有统计学意义(χ2=4.200,P=0.040)。
2、血气分析指标
干预前,两组患者的SaO2、PaO2水平比较差异均无统计学意义(均P>0.05);干预后,观察组患者的SaO2、PaO2水平均优于对照组,两组比较差异均有统计学意义(均P<0.001),具体见表1。
表1 两组重症颅脑损伤合并急性呼吸窘迫综合征机械通气患者血气分析指标比较(±s)

表1 两组重症颅脑损伤合并急性呼吸窘迫综合征机械通气患者血气分析指标比较(±s)
注:对照组实施普通流程化气道管理,观察组在对照组基础上实施基于ESEIA理论的流程优化气道管理;1 mmHg=0.133 kPa
组别观察组对照组t值P值例数35 35血氧饱和度(%)干预前80.53±3.57 80.71±2.98 0.229 0.820动脉血氧分压(mmHg)干预前62.43±4.82 61.87±3.55 0.553 0.582干预后87.32±1.01 83.25±2.74 8.245<0.001干预后95.79±1.42 89.57±2.01 14.952<0.001
3、痰菌培养阳性率
观察组患者的痰菌培养阳性率低于对照组[2.86%(1/35)比20.00%(7/35)],两组比较差异有统计学意义(χ2=5.081,P=0.024)。
4、5 d吸痰次数 观察组患者的5 d吸痰次数低于对照组[(30.25±4.37)次比(38.11±6.28)次],两组比较差异有统计学意义(t=6.078,P<0.001)。
5、机械通气舒适度
干预前,两组患者的机械通气舒适度评分比较差异均无统计学意义(均P>0.05);干预后,观察组患者的生理、心理精神、社会文化、环境舒适度评分均优于对照组,差异均有统计学意义(均P<0.001),具体见表2。
表2 两组重症颅脑损伤合并急性呼吸窘迫综合征机械通气患者机械通气舒适度评分比较(分,±s)
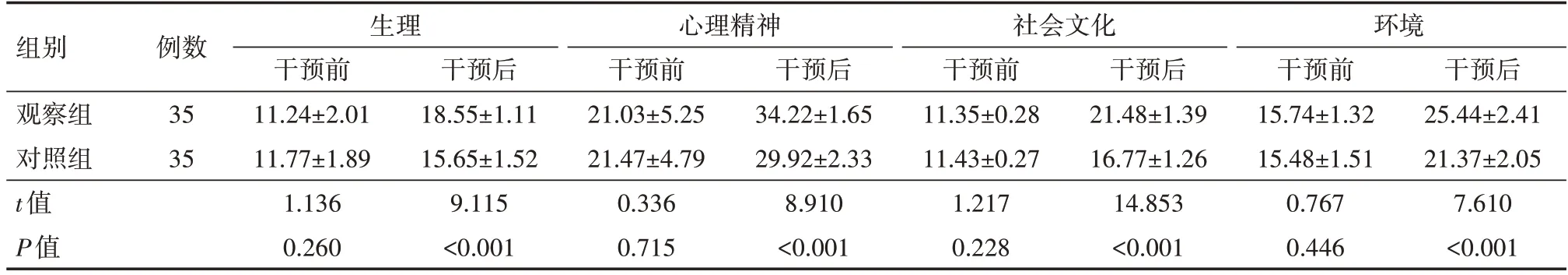
表2 两组重症颅脑损伤合并急性呼吸窘迫综合征机械通气患者机械通气舒适度评分比较(分,±s)
注:对照组实施普通流程化气道管理,观察组在对照组基础上实施基于ESEIA理论的流程优化气道管理
组别观察组对照组t值P值例数35 35生理干预前11.24±2.01 11.77±1.89 1.136 0.260干预后18.55±1.11 15.65±1.52 9.115<0.001心理精神干预前21.03±5.25 21.47±4.79 0.336 0.715干预后34.22±1.65 29.92±2.33 8.910<0.001社会文化干预前11.35±0.28 11.43±0.27 1.217 0.228干预后21.48±1.39 16.77±1.26 14.853<0.001环境干预前15.74±1.32 15.48±1.51 0.767 0.446干预后25.44±2.41 21.37±2.05 7.610<0.001
6、护理满意度
观察组护理满意度高于对照组[97.14%(34/35)比82.86%(29/35)],差异有统计学意义(χ2=3.968,P=0.046),具体见表3。

表3 两组重症颅脑损伤合并急性呼吸窘迫综合征机械通气患者护理满意情况比较(例)
讨 论
重症颅脑损伤合并ARDS患者易于出现低氧血症等并发症状,造成脑缺氧,增加脑水肿程度,影响预后[14-15]。机械通气是改善患者通气功能的重要方式。人工气道建立后,呼吸道与外界直接接触,对吸入气体的湿化能力大幅度降低,易出现气道黏膜干燥、痰液结痂现象,增加气道堵塞、肺部感染等并发症概率[16-19]。本次实施ESEIA理论下的流程优化气道管理,观察组呼吸机相关性肺炎等呼吸道并发症的发生率低于对照组(P<0.05)。ESEIA理论下,增加了定期对科室护理人员的气道管理培训,有效提升了护理人员气道管理质量,降低并发症发生率。此外,增加了对气道的湿化管理及病房的温湿度管理,辅助改善气道对吸入气体的湿化功能。
机械通气可帮助重症颅脑损伤合并ARDS患者改善低氧血症,减轻脑部缺氧损伤,减少机体呼吸做功的氧耗,改善其SaO2、PaO2水平[20]。机械通气过程中反复脱机吸痰,造成潮气量的流失,致使肺容积下降,出现通气/血流比例失调,不利于低氧血症的改善[21-22]。ESEIA理论下的流程优化气道管理整合使用密闭式吸痰法,保障吸痰过程中的持续性供氧,维持机体血氧饱和度。本次观察组干预后SaO2、PaO2水平均优于对照组(均P<0.05),说明密闭式吸痰对患者低氧血症具有改善作用。另观察组痰菌培养阳性率明显低于对照组(P<0.05),密闭吸痰方法为浅部吸痰,可有效作用于细小支气管,促进痰液排除[23-24]。根据《机械通气临床应用指南(2006)》[25]开展气道冲洗工作。一般患者使用生理盐水冲洗,痰液黏稠者改用碳酸氢钠溶液冲洗。通过优化气道冲洗管理,可有效消除呼吸道黏痰,保持呼吸道通畅,降低痰菌培养阳性率。
此外,单次吸痰的有效清洁效果,明显降低了吸痰次数,观察组5 d吸痰次数低于对照组,机械通气舒适度水平均优于对照组(均P<0.05)。吸痰次数的降低避免了反复吸痰导致的气道黏膜损伤并发症,同时减轻了患者的吸痰痛苦,一定程度提升其机械通气舒适度[26]。观察组患者及家属对护理满意度亦同步提升。
综上所述,基于ESEIA理论开展气道管理流程优化,消除不必要流程、简化复杂流程、增加增值流程,可有效降低呼吸系统并发症发生率,改善低氧血症症状。流程的优化减轻了患者机械通气痛苦程度,患者舒适度及对护理满意度明显提升。
