观察家庭睡眠监测仪在小儿阻塞性睡眠呼吸暂停低通气综合征中的应用效果
2022-07-05庞怀霞郝丽娟马祯陕卫珍常春梅杨宝良
庞怀霞 郝丽娟 马祯 陕卫珍 常春梅 杨宝良
(青海红十字医院,西宁,810000)
儿童的睡眠质量对于其身体的生长发育具有十分重要的作用,睡眠检测仪的应用对于检测小儿睡眠具有较高的应用价值。睡眠监测仪适用于患有阻塞性呼吸暂停低通气综合征(Obstructive Sleep Apnea Hypopnea Syndrome,OSAHS)、慢性阻塞性肺病、哮喘和血管病的人群,60岁以上的老人也可以使用[1-2]。本研究选取患有OSAHS的108例儿童作为研究对象,观察家庭睡眠监测仪在OSAHS中的应用效果,现将结果报道如下。
1 资料与方法
1.1 一般资料 选取2019年1月至2021年1月青海红十字医院收治的患有OSAHS的儿童108例作为研究对象,其中男72例,女36例,年龄2岁零6个月~10岁零9个月,平均年龄5岁零8个月,均有打鼾症状,其中36例患儿在睡眠状态有张口呼吸,14例患儿在睡眠时有不同程度的憋气现象,52例患儿曾患有慢性扁桃体病,104例患儿有扁桃体肥大,72例患儿有腺样体肥大,6例患儿有分泌性中耳炎,37例患儿面部骨骼发育畸形,57例患儿体质量偏低,51例患儿身高偏低。
1.2 研究方法
1.2.1 术前评估 考虑到不同患儿的身体情况,在术前要对每位患儿的身体功能、基本情况等生理因素和心理状况进行重点评估[3-4]。基本情况包括患儿的性别、年龄、身高、体质量等指标[5]。身体功能情况包括是否嗜睡,是否鼾声响亮,睡眠时是否有张口呼吸或有憋气现象,是否头晕头痛、疲劳乏力,是否无法集中注意力、反应迟钝,是否记忆力衰退,是否暴躁易怒,是否有扁桃体炎等病史,是否曾发生导致心肺器官受损的事件等。由于睡眠监测仪是一种新兴技术,许多人对其并不了解,因此,首次使用时难免产生焦虑情绪,尤其此次研究对象皆为儿童,面对未知的仪器,以及对手术和术后的多种顾虑,恐惧、紧张的情绪更是进一步被放大。因此,在对患儿进行监测前,护士应根据患儿的病历、病情、年龄、性格等个人特点采取不同方式的心理疏导,消除患儿对仪器和手术的恐惧。并向患儿家属解释睡眠监测的原理和意义,表明睡眠监测是无创性的,对患儿身体是没有损害的,消除其焦虑紧张的心理,帮助患儿和家属建立平和良好的情绪状态。在取得患儿及其家属信任和同意后,与其签署书面的知情同意书。
1.2.2 明确诊断 呼吸暂停/低通气指数(Apnea/Hypopnea Index,AHI)是衡量睡眠呼吸严重程度的最客观的指标,是指平均1 h内无呼吸及低呼吸事件发生的次数。普遍将AHI高于5诊断为睡眠呼吸暂停。当AHI为5~20次/h时诊断为轻度睡眠呼吸暂停综合征,AHI为21~40次/h时诊断为中度睡眠呼吸暂停综合征,AHI>40次/h时诊断为重度睡眠呼吸暂停综合征。睡眠呼吸监测系统是诊断睡眠呼吸暂停综合征的最准确的仪器。使用该系统记录患者睡眠状态下的脑电图、肌电图、眼电图、口鼻气流、胸腹运动、血氧饱和度、心电图、体位等生理信号,分析这些记录指标并计算AHI值,明确诊断患者是否患有睡眠呼吸暂停综合征及其病情严重程度,初步估计适合应用何种方法治疗,确定治疗方案。
1.2.3 治疗方法 对只患有扁桃体肥大的49例患儿实施切除扁桃体治疗,对只患有腺样体肥大的17例患儿实施切除腺样体治疗,对既患有扁桃体肥大又患有腺样体肥大的55例患儿实施扁桃体及腺样体切除术。在对患儿进行术前保健和临床治疗的过程中,时刻注意观察患儿是否发生呼吸暂停或鼾声现象,采用监测仪监测患儿夜间动态血氧饱和度。根据记录结果计算患儿处于夜间睡眠状态时的最低血氧饱和度(Lowest Oxygen Saturation,LSaO2)、平均血氧饱和度(Mean Oxygen Saturation,MSaO2)、氧减饱和度指数(Oxygen Desaturation Index≥4 times/h,DI4)、平均低氧次数和平均呼吸紊乱事件次数。若患儿在手术治疗后鼾声消失,不再张口呼吸或憋气,且无呼吸暂停现象,睡眠质量良好,则判定为治疗成功,否则认定为治疗失败。
1.2.4 术后复查 手术结束后对患儿各项身体指标进行测定,结果显示有100例患儿成功治愈,治愈率为92.59%,其余8例患儿虽未完全治愈,但病情自觉有所减轻。对康复6个月及以上未有病情加重和病情反复者进行随访复查,使用家庭睡眠监测仪测定其最低血氧饱和度、平均血氧饱和度等各项指标,与术前数据进行比较。
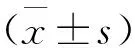
2 结果
患儿在手术治疗后的LSpO2及MSaO2均明显高于治疗前,患儿的DI4显著低于治疗前,患儿的平均低氧次数和平均呼吸紊乱事件发生次数显著降低,2组比较差异均有统计学意义(均P<0.05)。见表1。

表1 治疗前后患儿夜间睡眠监测指标变化比较
3 结论
3.1 小儿OSAHS流行病学研究 根据相关调查研究,全球范围内约1%~3%的儿童在睡眠状态下可发生呼吸紊乱。国内学者刘玺诚曾以我国8个城市为研究范围,对超过25 000名2~12岁的儿童睡眠状况进行了长期的跟踪调查,其在研究报道中指出,这8个城市儿童睡眠障碍的发生率在27%左右,儿童睡眠打鼾发生率在5%~8%,约0.4%~0.6%的儿童可发生睡眠呼吸暂停问题,单纯从这一数据来看,我国儿童睡眠期呼吸暂停、呼吸障碍性问题较为普遍,儿童睡眠期呼吸功能障碍问题的发生率远高于世界平均水平,已成为当前儿童生长发育期最普遍的呼吸障碍性问题。
小儿OSAHS对儿童生长发育有着显著影响。根据生理学研究和儿童生长发育研究来看,2~12岁儿童的器官发育、身体发育绝大多数是在睡眠状态下完成的,睡眠质量直接影响儿童的身体健康和生长发育。小儿OSAHS是一种严重干扰睡眠质量的呼吸障碍性问题。受到OSAHS的影响,儿童在睡眠期的供氧条件会发生改变,极容易发生供氧不足或缺氧的状态,在这个状态下儿童睡眠质量会降低,尤其是颅脑供氧不足还可能引起一系列的全身性反应或缓慢发生的颅脑神经系统损伤,对儿童器官发育和智力发育造成不利影响。因此在临床中要重视儿童OSAHS的诊断与治疗,尽可能消除儿童睡眠期呼吸障碍性问题,确保睡眠期供氧充分,保障器官发育和神经发育的正常秩序。
3.2 小儿OSAHS的诊疗进展 早在2002年,美国就将儿童OSAHS筛查作为儿童健康检查的常规项目,明确规定了儿童OSASHS的诊断与鉴别标准,认为儿童OSAHS起源于儿童打鼾,睡眠时无打鼾的儿童不具备发生OSAHS的风险,但并不能排除先天性心力衰竭诱发的OSAHS,因此儿童OSAHS的筛查要以睡眠打鼾和先天性心力衰竭儿童为主,通过家庭睡眠监测的长期观察来鉴别单纯打鼾和儿童OSAHS,及时诊断并实施早期干预是降低儿童OSAHS影响的关键所在。
国际社会对儿童OSAHS有着深刻的研究,截止到2020年底,国际社会尚未在临床研究中明确儿童OSAHS的发病机制,通常认为儿童OSAHS的发生与腺样体或扁桃体肥大有关,推测是由于肥大的扁桃体或腺样体在睡眠状态下受到重力和体位的影响逐渐下沉并压迫儿童气道,导致儿童气道通气障碍,引起呼吸紊乱,这也是早期采用扁桃体切除术治疗儿童OSAH的主要依据。但近年来的研究发现,并非所有的扁桃体或腺样体肥大均可引起儿童OSAHS,同时也有部分患儿在扁桃体或腺样体形态正常的情况下仍发生了OSAHS,因此存在其他可引起儿童OSAHS的危险因素。有学者通过观察儿童睡眠前、睡眠中、呼吸暂停时和觉醒后气道相关肌群的运动情况对儿童OSAHS的发生机制进行了新的定义,其认为儿童OSAHS发生的根本原因是上气道异常神经元紧张,当进入睡眠后神经活动放松,异常神经元导致上括约肌活动降低,这可代偿上气道结构狭窄,进而在重力和其他因素影响下诱发气道塌陷问题,造成睡眠期呼吸暂停。因此现代临床认为OSAHS中睡眠状态对气道上括约肌群的控制能力降低是儿童OSAHS发生的根本原因,肥大的扁桃体或腺样体会造成气道的先天性狭窄,使得儿童OSAHS的风险数倍提升。
国际社会公布的关于儿童OSAHS诊疗的标准中明确指出(2012美国《童OSAHS临床诊断和处理指南》),对于确诊的儿童OSAHS患儿应当予以扁桃体及腺样体切除术以消除睡眠期呼吸障碍性问题以此来避免缺氧状态对儿童生长发育的不利影响,但是不能将扁桃体及腺样体切除术作为儿童OSAHS的根治术使用,术后仍需要密切监测儿童的睡眠质量,以确认手术切除后患儿不再发生睡眠期呼吸障碍性问题,若术后儿童仍频繁发生OSAHS则应当考虑其他疗法或其他辅助疗法。因此手术并非儿童OSAHS诊疗的终点,扁桃体及腺样体的切除只是降低了儿童OSAHS的发生风险,术后家庭睡眠监测是确认手术效果以及术后儿童睡眠质量的关键所在,这也是术后我们要对OSAHS儿童进行睡眠监测的依据所在。
3.3 术后OSAHS儿童家庭睡眠监测的重要性和必要性 在国际社会中,通过睡眠监测仪得到的评价结果是诊断儿童OSAHS的金标准,也是国际公认的最可靠的儿童OSAHS诊断技术,因此该设备被广泛应用于儿童OSAHS的临床治疗中。随着近年来的研究,人们发现除了扁桃体和腺样体引起的气道梗阻外,鼻腔阻塞、物理压迫、气道狭窄等因素都是儿童OSAHS发病的独立危险因素,因此手术后,至少要对儿童展开为期6~8周的动态监测,然后在8周后再对手术治疗效果进行评价。同时临床中也存在部分OSAHS患儿术后睡眠期通气质量未见改善,对于此类患儿我们要及时通过家庭睡眠仪进行连续监测和持续评估,及时确认儿童术后睡眠期呼吸障碍恢复情况,及时评估患儿进一步使用无创正压通气辅助睡眠期呼吸的必要性。
术后OSAHS儿童家庭睡眠监测是评价手术效果和术后儿童睡眠质量的有效途径。家庭睡眠监测仪是一种多导睡眠监测设备,能够有效监测术后儿童的睡眠质量并能够区分单纯打鼾和呼吸暂停,实现术后儿童睡眠期呼吸功能的监测与评价,从而及时确认术后儿童是否复发OSAHS,做到早发现、早治疗、早干预,从而有利于降低OSAHS对儿童睡眠质量的影响,为儿童生长发育和智力发育保驾护航。
3.4 本研究设计及结果分析 患儿在手术治疗后的LSpO2及MSaO2均明显高于治疗前,患者的DI4显著低于治疗前,患者的平均低氧次数和平均呼吸紊乱事件发生次数显著降低,2组比较差异有统计学意义,说明使用家庭睡眠监测仪对患儿进行睡眠监测有助于帮助患儿确定其病情严重程度和术后恢复情况,具有良好的临床应用价值。
