急性冠脉综合征患者发生血小板减少的危险因素及其对临床不良事件的影响
2022-06-29林小艺戴增欢蔡少娜褚剑锋吴轲
林小艺,戴增欢,蔡少娜,褚剑锋,吴轲
急性冠脉综合征(acute coronary syndrome,ACS)是一种常见的冠状动脉粥样硬化性心脏病(以下简称冠心病)急症,在全球及国内的发病率、死亡率均居高不下,且呈逐年增加的趋势,就全球而言每年有7 000万人被诊断为ACS[1-2]。抗血小板药物及PCI是治疗ACS的两大重要基石。调查发现,存在血小板减少者占冠心病患者总例数的1%~13%[3-4]。目前,患者存在血小板减少对PCI有效性及安全性是否存在影响尚有争议。有研究显示,合并血小板减少的患者较血小板计数正常的患者PCI后有更高的出血、缺血事件发生率,甚至有更高的死亡风险[4-5];也有研究显示,是否合并血小板减少对冠心病患者PCI后并发症发生率及死亡率无明显影响[3,6-7]。目前为止,很少有研究分析导致ACS患者发生血小板减少的原因,以及血小板减少对PCI安全性的影响。为此,本研究旨在分析ACS患者发生血小板减少的危险因素及其对临床不良事件的影响,以期为此类患者的临床治疗提供参考。
1 对象与方法
1.1 研究对象 回顾性选取2019—2020年于中国人民解放军联勤保障部队第九〇九医院行PCI的ACS患者955例为研究对象。纳入标准:年龄>18岁;符合《急性冠脉综合征急诊快速诊治指南(2019)》[1]中ACS的诊断标准,并根据《中国经皮冠状动脉介入治疗指南(2016)》[2]行PCI;入院48 h内血常规、肝功能、肾功能检查资料完整。排除标准:PCI前即出现心源性休克、弥散性血管内凝血、呼吸心搏骤停、恶性心律失常等严重并发症者;存在血液系统、肝脏、肾脏等恶性肿瘤者;入院前3个月内接受过输血治疗者;妊娠期妇女。根据入院48 h内患者血小板计数将其分为血小板正常组(血小板计数≥100×109/L,861例)和血小板减少组(血小板计数<100×109/L,94例)。本研究经中国人民解放军联勤保障部队第九〇九医院伦理委员会批准(2019KY-017)。
1.2 资料收集 (1)收集患者一般资料,包括年龄、性别、基础疾病〔高血压、糖尿病、心房颤动、高脂血症、慢性肾脏病、慢性肝病、不稳定型心绞痛、非ST段抬高型心肌梗死(non ST-segment elevation myocardial infarction,NSTEMI)、ST段抬高型心肌梗死(ST-segment elevation myocardial infarction,STEMI)〕、围术期药物(氯吡格雷、阿司匹林、替格瑞洛、华法林、替罗非班、依诺肝素)使用情况、血清指标(血小板计数、肌酐、总胆红素)。(2)统计患者住院期间临床不良事件发生情况,包括出血事件、输血、脑血管意外、死亡。其中出血事件根据心肌梗死溶栓试验进行判断,即临床可见出血,且存在血红蛋白下降。
1.3 统计学方法 采用SPSS 21.0软件进行数据分析。计量资料以(±s)表示,组间比较采用两独立样本t检验;计数资料以相对数表示,组间比较采用χ2检验;ACS患者发生血小板减少的影响因素分析采用多因素Logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 两组年龄和有高血压、糖尿病、心房颤动、高脂血症、不稳定型心绞痛、NSTEMI、STEMI者占比及围术期阿司匹林、替格瑞洛、华法林、替罗非班、依诺肝素使用率比较,差异无统计学意义(P>0.05);血小板减少组男性、有慢性肾脏病者、有慢性肝病者占比和围术期氯吡格雷使用率及肌酐、总胆红素高于血小板正常组,差异有统计学意义(P<0.05),见表1。
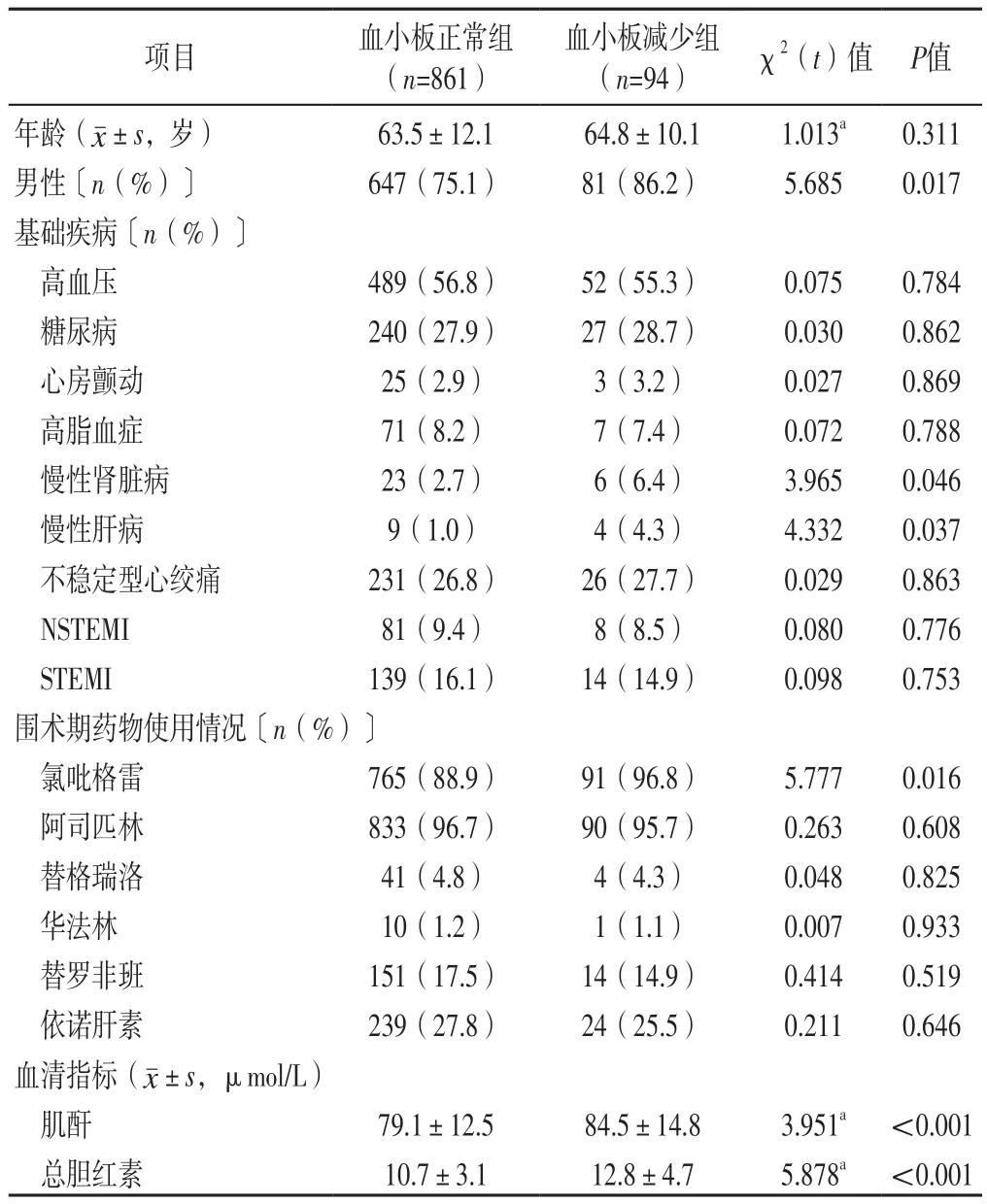
表1 两组一般资料比较Table 1 Comparison of general data between the two groups
2.2 ACS患者发生血小板减少影响因素的多因素Logistic回归分析 以性别(赋值:男=1,女=0)、慢性肾脏病(赋值:有=1,无=0)、慢性肝病(赋值:有=1,无=0)、围术期氯吡格雷使用情况(赋值:使用=1,未使用=0)、肌酐(实测值)、总胆红素(实测值)为自变量,ACS患者血小板减少发生情况为因变量(赋值:发生=1,未发生=0),进行多因素Logistic回归分析,结果显示,慢性肾脏病、围术期氯吡格雷使用情况、肌酐是ACS患者发生血小板减少的影响因素(P<0.05),见表2。
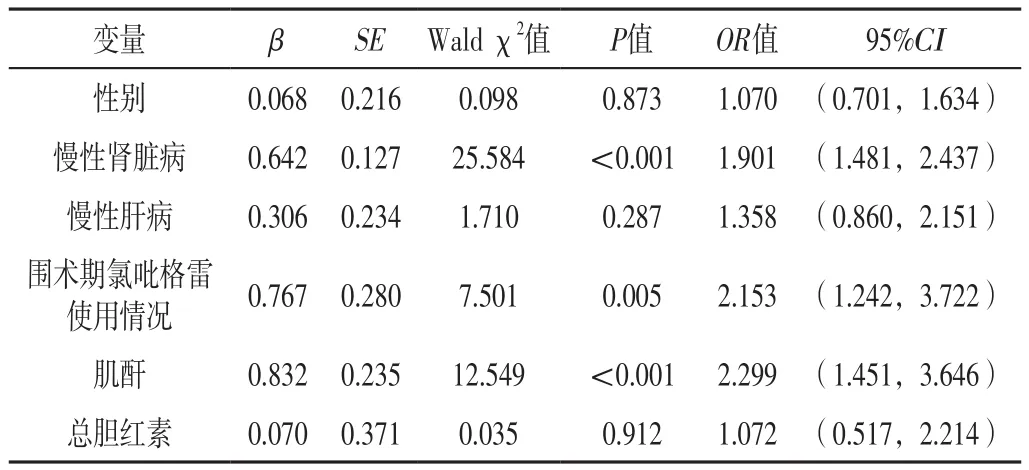
表2 ACS患者发生血小板减少影响因素的多因素Logistic回归分析Table 2 Multivariate Logistic regression analysis of influencing factors of basal thrombocytopenia in patients with ACS
2.3 两组临床不良事件发生率比较 血小板减少组出血事件发生率、输血率高于血小板正常组,差异有统计学意义(P<0.05);两组脑血管意外、死亡发生率比较,差异无统计学意义(P>0.05),见表3。
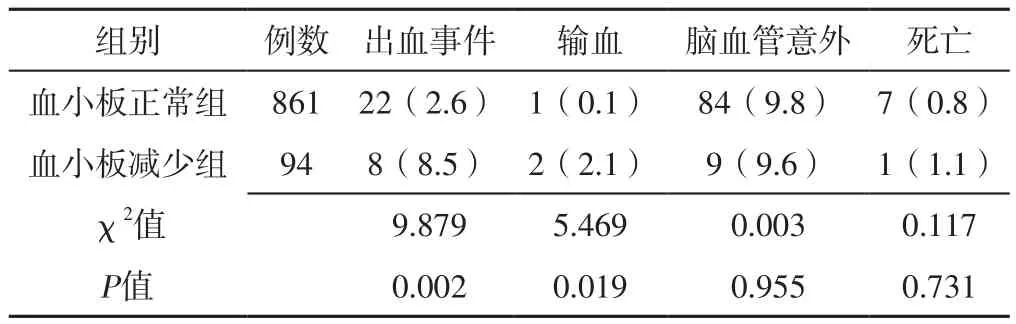
表3 两组临床不良事件发生率比较〔n(%)〕Table 3 Comparison of the incidence of clinical adverse events between the two groups
3 讨论
ACS目前在我国及世界范围内有较高的发病率及病死率,PCI及抗血小板、抗凝治疗可有效降低患者病死率及心肌梗死复发率,从而改善患者预后[8]。临床观察发现,因服用抗血小板药物而导致血小板减少在ACS患者中并不罕见,使得此类药物在合并血小板减少的ACS患者中的应用受限[9-10]。而实际工作中,合并血小板减少在ACS患者中并不少见,本研究结果显示,ACS患者中发生血小板减少者占9.8%(94/955)。关于此类患者发病的危险因素、用药选择及临床预后目前缺少较高等级的循证医学证据,使得此类患者的处置成为临床上较为棘手的问题。
有研究显示,尿毒症毒素、体内慢性炎症亢进、血管内皮活化异常等因素均会对慢性肾脏病患者的血小板数量及功能产生影响[11-13]。本研究结果显示,合并慢性肾脏病是ACS患者发生血小板减少的独立危险因素。对于接受透析的慢性肾脏病患者而言,体外循环、暴露于透析膜均可能导致血小板活化聚集、持续消耗,从而造成血小板减少。研究显示,慢性肾脏病患者发生心肌梗死、卒中的风险较正常人明显升高,而抗血小板药物能有效降低此类患者心肌梗死、卒中发生率,但因患者凝血功能多存在异常,用药后发生出血的风险也随之升高,因此,合并慢性肾脏病的ACS患者用药需严密监测血小板计数、凝血功能及出血症状[12]。
阿司匹林对血小板功能的抑制作用具有持续性且不可逆,故对于合并血小板减少的ACS患者进行抗血小板治疗时多使用氯吡格雷等ADP受体拮抗剂。然而,氯吡格雷造成患者PCI后血小板减少的病例报道并不少见[14-15]。本研究结果显示,血小板减少组围术期氯吡格雷使用率高于血小板正常组,多因素Logistic回归分析结果显示围术期使用氯吡格雷是ACS患者发生血小板减少的独立危险因素,其具体机制尚不明确。有研究报道,氯吡格雷的代谢产物可激活针对von Willebrand因子的自身抗体,引起血小板聚集,进而导致微血栓形成,其病理过程与血栓性血小板减少性紫癜类似[16]。然而部分氯吡格雷诱发的血小板减少患者缺乏血栓性血小板减少性紫癜的典型临床表现,包括血小板减少、微血管病性溶血性贫血、神经精神异常、肾功能异常和发热[17]。国外也有个案报道显示,氯吡格雷诱导的血小板减少为免疫相关性血小板减少,机体产生针对血小板的自身抗体从而引起血小板快速下降,停药及使用糖皮质激素治疗后血小板可恢复至参考范围[18]。
肌酐主要由肾小球滤过并排出体外,是反映肾小球滤过率的重要指标,目前已经证实肌酐水平升高的PCI患者预后更差[19]。本研究多因素Logistic回归分析结果显示,肌酐是ACS患者发生血小板减少的影响因素,尽管其具体机制仍有待进一步探索。
LIU等[3]研究发现,合并血小板减少的患者PCI后出现出血等并发症的概率较高。本研究结果显示,血小板减少组出血事件发生率、输血率高于血小板正常组,提示血小板减少组患者的预后可能更差。血小板减少引起的出血以皮肤紫癜、瘀斑、鼻衄、穿刺点出血等为主要表现,血小板极度减低者可出现重要脏器大出血,导致死亡,但其发生率极低,一般情况下及时输注血小板及红细胞、排除引发血小板减少的诱因即可有效缓解临床症状。本研究结果还显示,两组脑血管意外、死亡发生率比较差异无统计学意义,提示血小板减少对患者脑血管意外、生存情况可能无影响,这可能与围术期针对有输血指征的患者进行成分输血、尽量选择桡动脉作为手术入路、避免合用非甾体类抗炎药等预防措施有关[9]。
综上所述,合并慢性肾脏病、围术期使用氯吡格雷、肌酐升高是ACS患者发生血小板减少的独立危险因素;且合并血小板减少的ACS患者住院期间出血事件发生风险、输血风险更高。今后临床工作中,对合并血小板减少的ACS患者进行抗血小板治疗时应谨慎选择用药,同时注意监测血小板水平变化,及时给予对症治疗。但本研究尚存在一定局限性:首先,本研究为回顾性研究,无法评估合并慢性肾脏病、围术期使用氯吡格雷及肌酐升高对患者发生血小板减少之间的因果关系。其次,未研究患者病程长短、既往用药时间、既往治疗药物等对研究结果的影响。最后,受限于研究时间和研究设计,本研究并未分析血小板减少是否对患者长期预后产生影响。
作者贡献:林小艺、戴增欢、蔡少娜、褚剑锋进行文章的构思与设计,文章可行性分析,文献/资料收集、整理,统计学处理;林小艺撰写论文;林小艺、戴增欢进行论文的修订;吴轲负责文章的质量控制及校审,对文章整体负责、监督管理。
本文无利益冲突。
