康柏西普联合复合式小梁切除术及视网膜光凝治疗新生血管性青光眼
2022-06-04王伟伟梁京亚闫欢欢刘建荣
王伟伟,梁京亚,闫欢欢,杨 欣,朱 娟,孙 娜,刘建荣
0引言
新生血管性青光眼(neovascular glaucoma,NVG)是继发于视网膜缺血性疾病的一类难治性青光眼,最常见的病因为糖尿病视网膜病变(diabetic retinopathy,DR)和视网膜静脉阻塞(retinal vein occlusion,RVO)[1]。缺血的视网膜促使血管内皮生长因子(vascular endothelial growth factor,VEGF)合成释放增加,导致虹膜及房角新生血管形成,阻碍房水外流、眼压升高;随着病情的进展,新生血管膜收缩导致虹膜前黏连、房角关闭,引起药物难以控制的高眼压、剧烈眼痛以及视功能严重受损甚至丧失[2-3]。目前治疗NVG的主流手术方法包括Ahmed引流阀植入术、EX-PRESS引流钉植入术和复合式小梁切除术,复合式小梁切除术相比于前两种手术方式,无需引流阀和引流钉的耗材费用而在临床应用广泛。但是,单纯复合式小梁切除术治疗NVG,术中出血、术后前房积血、滤过泡瘢痕化等并发症常导致眼压居高不下或眼压再次升高而使手术失败。近年来,应用抗VEGF药物、复合式小梁切除术及视网膜光凝的联合治疗方案可以有效控制NVG患者的眼压,挽救患者的视功能[4-6]。本研究探索玻璃体腔注射康柏西普联合复合式小梁切除术以及视网膜光凝术治疗NVG的安全性及有效性。
1对象和方法
1.1对象回顾性分析2018-01/2020-12在我院治疗的NVG患者47例47眼(纳入患者仅分析单眼数据,双眼均为NVG者取第一次手术眼的数据资料进行分析),其中女16例,男31例;年龄45~83(平均60.6±10.1)岁;右眼23眼,左眼24眼;合并2型糖尿病患者16例,高血压患者17例;原发病为DR者16眼,视网膜中央静脉阻塞(central retinal vein occlusion,CRVO)者26眼,视网膜分支静脉阻塞(branch retinal vein occlusion,BRVO)者4眼,视网膜静脉周围炎1眼;术前视力为0.1~0.3者3眼(6%),0.02~0.1者3眼(6%),手动/30cm者15眼(32%),指数/30cm者6眼(13%),光感/30cm者12眼(26%),无光感者8眼(17%);术前眼压25.4~71.7(平均46.0±11.9)mmHg。根据中国新生血管性青光眼诊疗专家共识(2019年)[7]将NVG分三期,即青光眼前期、开角型青光眼期和闭角型青光眼期,本研究纳入患者中开角型青光眼期2眼(4%)、闭角型青光眼期45眼(96%)。纳入标准:(1)年龄≥40岁;(2)虹膜出现新生血管合并高眼压(图1A、D),眼底有缺血性视网膜疾病(图2A);(3)拒绝睫状体光凝术。排除标准:(1)既往有眼部手术史;(2)有眼部外伤史;(3)有除外屈光不正、白内障、眼底缺血性视网膜疾病的其他眼部疾病史。本研究遵循《赫尔辛基宣言》,经医院伦理委员会批准,所有患者均对治疗方案知情同意并签署知情同意书。

图1 眼前节图像 A、D:抗VEGF治疗前,角膜水肿,虹膜大量新生血管;B、E:抗VEGF治疗后,角膜水肿,虹膜新生血管消退;C:小梁切除术后,角膜透明,瞳孔区凝血膜,前房积血3mm;F:小梁切除术后,角膜透明,滤过泡表面血管丰富(箭头)。
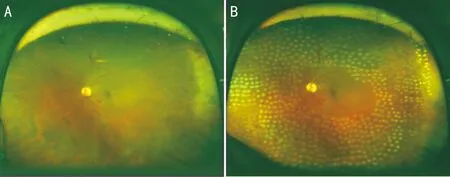
图2 眼底照相 A:视网膜散在出血,视网膜周边血管白线状;B:全视网膜光凝后,激光斑清晰可见。
1.2方法
1.2.1治疗方法所有患者均给予眼局部降眼压药物治疗,根据患者肾功能情况联合甘露醇静脉滴注和醋甲唑胺口服治疗,均由同一位青光眼医师实施复合式小梁切除术,并由激光治疗中心同一位医师完成视网膜光凝术。
1.2.1.1玻璃体腔注射康柏西普表面麻醉,前房穿刺缓慢放出房水,指测眼压T-1。于颞下方角膜缘后4mm处,向玻璃体腔注入康柏西普0.05mL,指测眼压Tn。结膜囊涂氧氟沙星眼膏包眼。
1.2.1.2复合式小梁切除术本研究纳入患者玻璃体腔注射康柏西普后视力无变化,联合降眼压药物后眼压25.3~65.6(平均39.9±12.5)mmHg,3~7d后实施复合式小梁切除术。球后阻滞麻醉,做以穹窿为基底的结膜瓣,大小3mm×4mm、1/2巩膜厚度的矩形巩膜瓣,70岁以下患者巩膜瓣及结膜瓣下放置浓度0.4mg/mL丝裂霉素C棉片2~5min,平衡盐溶液冲洗,切除2mm×1.5mm小梁组织,虹膜周边切除,缝合巩膜瓣2针,均为可调节缝线。
1.2.1.3视网膜光凝术复合式小梁切除术后2wk进行荧光素眼底血管造影(fundus fluorescein angiography, FFA)检查(图3)。DR、CRVO、视网膜静脉周围炎患者分3~4次完成全视网膜光凝(图2B),总点数约2 000;BRVO患者1次完成视网膜光凝,点数约300~500。曝光时间0.1~0.2s,光斑直径200μm,Ⅲ级光斑。
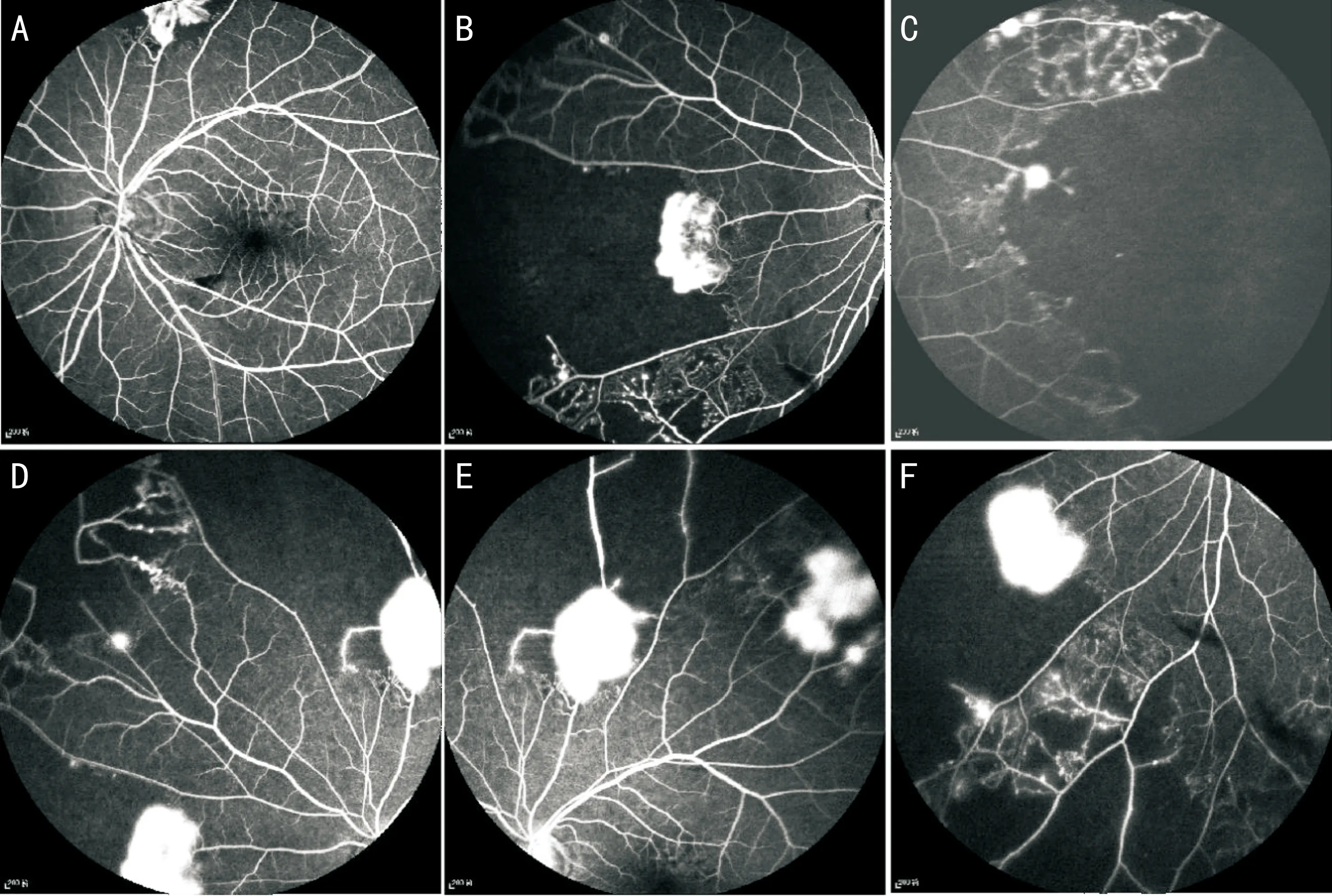
图3 FFA图像 A:FFA 24s,视盘颞下方线状出血遮蔽荧光,视盘上方3PD处可见新生血管;B:FFA 28s,视盘鼻侧可见新生血管渗漏及大片状无灌注区;C:FFA 40s,黄斑颞侧可见新生血管渗漏及大片状无灌注区;D:FFA 45s,视盘鼻上方可见新生血管渗漏、大片状无灌注区及侧支循环;E:FFA 48s,视盘颞上方可见新生血管渗漏及大片状无灌注区;F:FFA 64s,视盘鼻下方可见新生血管渗漏、大片状无灌注区及侧支循环。
1.2.2观察指标随访6mo,观察视力(国际标准视力表)、眼压(非接触眼压计)、虹膜新生血管(裂隙灯显微镜)、前房积血(裂隙灯显微镜)、滤过泡(裂隙灯显微镜)等情况。
视力评定标准:视力提高/下降1行或1个等级为提高/下降,否则为无变化。
手术疗效评定标准:复合式小梁切除术后6mo,未使用降眼压药物(完全成功)或使用降眼压药物(条件成功)的情况下,眼压<21mmHg。
2结果
2.1新生血管消退情况注药后2~5d,本组患者中40眼新生血管全部消退(图1B、E),7眼残留少许新生血管。
2.2视力变化情况复合式小梁切除术后6mo,本组患者中视力提高25眼(53%),其中术前无光感8眼中,提高至0.2、0.02各1眼,提高至手动/30cm 2眼,从无光感恢复光感2眼;视力无变化19眼(40%);视力下降3眼(6%),其中2眼因白内障明显加重所致,1眼因视网膜静脉周围炎导致玻璃体积血,患者放弃手术治疗。
2.3手术情况复合式小梁切除术后6mo,本组患者中40例40眼未用任何降眼压药物,眼压<21mmHg,手术完全成功率为85%(40/47);4例4眼应用1~2种降眼压药物后眼压<21mmHg,手术条件成功率为94%(44/47);余3例3眼应用4种降眼压药物后眼压>21mmHg。
2.4眼压变化情况本组患者入院时眼压46.0±11.9mmHg,玻璃体腔注射康柏西普3d后眼压39.9±12.5mmHg,复合式小梁切除术后1、7d,1、3、6mo眼压分别为15.6±6.2、12.8±5.9、14.7±5.3、17.1±6.9、18.3±6.7mmHg,各时间点眼压的差异具有统计学意义(F=106.65,P<0.001)。复合式小梁切除术后1d眼压与入院时、玻璃体腔注射康柏西普3d后眼压相比差异有统计学意义(均P<0.001),与其他时间点眼压相比差异无统计学意义(P=0.111、0.649、0.511、0.268)。复合式小梁切除术后7d眼压与入院时、玻璃体腔注射康柏西普3d后、复合式小梁切除术后6mo眼压相比差异有统计学意义(P<0.001、<0.001、=0.025),与其他时间点眼压相比差异无统计学意义(P=0.111、0.304、0.059)。复合式小梁切除术后1mo眼压与入院时、玻璃体腔注射康柏西普3d后眼压相比差异有统计学意义(均P<0.001),与其他时间点眼压相比差异无统计学意义(P=0.649、0.304、0.323、0.162)。复合式小梁切除术后3mo眼压与入院时、玻璃体腔注射康柏西普3d后眼压相比差异有统计学意义(均P<0.001),与其他时间点眼压相比差异无统计学意义(P=0.511、0.059、0.323、0.665)。复合式小梁切除术后6mo眼压与入院时、玻璃体腔注射康柏西普3d后、复合式小梁切除术后7d眼压相比差异有统计学意义(P<0.001、<0.001、=0.025),与其他时间点眼压相比差异无统计学意义(P=0.268、0.162、0.665)。本组患者中7例7眼复合式小梁切除术后1mo出现眼压升高,结膜下注射5-氟尿嘧啶、指压眼球、应用局部降眼压药物后眼压<21mmHg,其中4例4眼复合式小梁切除术后6mo眼压<21mmHg。
2.5并发症情况本组患者复合式小梁切除术后出现前房积血3眼(图1C),给予药物保守治疗后3~7d积血完全吸收;复合式小梁切除术后1mo时7眼(15%)滤过泡表面血管丰富(图1F),出现瘢痕化倾向,眼压>21mmHg,给予结膜下注射5-氟尿嘧啶(原液)0.3mL,根据是否出现眼睑肿胀,连续或隔日注射3~5次,指导患者指压眼球,每天3次,持续1~3mo,加用眼局部降眼压药物等综合疗法,复合式小梁切除术后3mo时眼压均<21mmHg,其中4眼复合式小梁切除术后6mo眼压<21mmHg。
3讨论
多数NVG患者就诊时已处于第Ⅲ期,即闭角型青光眼期,药物难以控制眼压,治疗较为棘手,预后较差。对于尚有视功能的NVG患者,主要的手术方式有复合式小梁切除术、房水引流阀植入术和EX-PRESS引流钉植入术等。复合式小梁切除术性价比最高,对于没有眼部手术史的NVG患者而言,术中联合使用抗代谢药物,术后及时治疗原发病,可有效控制眼压[4-6,8]。但小梁切除术并未消除新生血管生成的原因,围手术期容易发生前房积血,并且由于难治性青光眼术后炎症反应强烈,释放出的炎性因子及VEGF等均会刺激纤维组织增生、滤过通道瘢痕化,导致手术失败。近年来抗VEGF药物已成为NVG治疗的有效辅助方法[5,6,8-10]。小梁切除术前行玻璃体腔注射抗VEGF药物,促使新生血管消退,为青光眼手术创造条件,避免术中、术后出血,减轻术后炎症反应,可提高手术成功率,降低手术并发症发生率[9-10]。但抗VEGF药物不能预防VEGF进一步产生,在此基础上联合视网膜光凝治疗非常重要[5]。因此,目前对NVG的治疗常采用药物、手术、激光等联合疗法。
康柏西普是利用中国仓鼠卵巢细胞表达系统生产的重组融合蛋白,核心区域是全人源化氨基酸序列,比天然单克隆抗体与VEGF结合得更紧密,可完全跨越视网膜,抑制VEGF诱导的血管内皮细胞增殖和血管新生,促进NVG患者虹膜及房角新生血管消退[11-12]。但是,康柏西普不能改善视网膜缺血缺氧状况,亦不能预防VEGF进一步产生。在终末阶段的闭角型青光眼期,由于新生血管膜收缩,房角黏连关闭,即使应用抗VEGF药物使新生血管消退,亦不能重新开放房角降低眼压。因此,在玻璃体腔注射康柏西普促使虹膜及房角新生血管消退后,及时行复合式小梁切除术降低眼压,促使角膜水肿消退,为FFA检查和视网膜光凝术创造条件。视网膜光凝可封闭视网膜毛细血管无灌注区,破坏感光细胞耗氧量大的线粒体,且光凝后脉络膜毛细血管弥散至视网膜内层的氧张力提高,使视网膜缺血得到改善,减少眼内VEGF的进一步释放。
NVG患者的视网膜处于严重缺血状态,高眼压可进一步降低视网膜的血流灌注,加重视网膜缺血和视神经损伤,急性高眼压可导致屈光间质混浊、视网膜神经纤维水肿增厚,使受损的视功能雪上加霜,视觉信息传递进一步加重甚至出现视力丧失。本研究发现对于及时治疗的NVG患者,尽快降低眼压后部分患者可恢复一定程度的视力。本组患者复合式小梁切除术后6mo时视力提高者占53%,与Jiang等[6]研究结果类似(58.6%)。对于急性高眼压导致的无光感眼,经过积极救治降低眼压,亦存在恢复视力的可能性。本组8例8眼无光感患者中,6例6眼恢复了光感或光感以上视力,这6例患者从出现眼胀痛至入院治疗的时间为10~30(平均19.6)d。在开放性眼外伤中,视神经的直接或间接损伤均可导致视力无光感,占开放性眼外伤6%~22%[13]。国内多中心前瞻性队列研究结果显示,开放性眼外伤无光感眼行玻璃体视网膜手术后,约25%外伤眼可恢复光感以上视力[14]。由此可见,无论是眼外伤还是急性高眼压导致的无光感,针对具体病情积极救治,仍有恢复一定视力的希望。本研究中,另有2例无光感患者均因肾功能衰竭行透析治疗,其中1例患者因高血压导致肾功能衰竭,出现眼胀痛3mo;1例患者因2型糖尿病导致肾功能衰竭,出现间断性眼胀痛4a,头痛伴恶心、呕吐1wk。虽然这2例患者青光眼手术后眼压控制在8.6~10.4mmHg,但因全身及眼部微循环严重障碍,视神经功能严重受损,无法恢复视力。
本组患者玻璃体腔注射康柏西普2~5d后虹膜新生血管消退明显,85%完全消退,与Alkawas等[5]和Elmekawey等[8]研究结果类似(虹膜新生血管消退率分别为82.4%和86.7%)。由于本组患者治疗前96%进入NVG Ⅲ期,即闭角型青光眼期,眼压居高不下,采用球后阻滞麻醉方法联合术前静脉滴注甘露醇(肾功能衰竭患者除外),可减轻高眼压下手术患者的疼痛感,降低手术风险。做好巩膜瓣后,通过前房穿刺口缓慢放出房水,逐渐降低眼压至Tn后行小梁切除术,可避免高眼压下由于眼压剧烈波动发生爆发性脉络膜上腔出血。术中应用丝裂霉素C联合可调节缝线,可提高手术成功率。术后强化抗炎治疗,密切观察滤过泡的形态变化[15],在出现瘢痕化倾向时,及时予以结膜下注射5-氟尿嘧啶,并指导患者指压眼球,促使形成功能性滤过泡,从而达到良好的降眼压效果。术后7d眼压达到最低值,术后1mo眼压逐渐升高,与Alkawas等[5]研究结果一致。因此,术后1mo时的密切随访和治疗方案至关重要。本组患者术后6mo时手术完全成功率为85%,与Jiang等[6]研究结果类似(86.2%)。
NVG治疗成功的关键在于早期发现虹膜和(或)房角新生血管,进行有效的抑制新生血管治疗。此外,还应积极治疗原发病,才能有效控制NVG的发生和发展。终末期NVG患者出现药物难以控制的高眼压和角膜水肿,阻碍了对原发病的检查和治疗。同时,高眼压导致眼部炎症充血状态,虹膜和房角的新生血管使青光眼手术失败的风险明显增加。因此,NVG不是单一的眼科疾病,需全面分析、综合治疗,推荐抗VEGF治疗和青光眼手术相结合、同时完成视网膜光凝治疗原发病的综合治疗方法,可有效控制眼压,最大限度保护患者的视功能。对于急性高眼压导致患者短期内丧失视力,应与患者和家属做好充分的沟通,积极治疗,部分患者可恢复一定程度的视力。本研究发现,玻璃体腔注射康柏西普联合复合式小梁切除术及视网膜光凝治疗NVG具有较高的手术安全性和有效性。
