阿替普酶治疗急性缺血性脑卒中患者预后的影响因素
2022-04-12王建宇高倩王勇朝田亚楠魏琰
王建宇 高倩 王勇朝 田亚楠 魏琰
脑卒中是严重威胁人类生命健康和生活质量的疾病之一。急性缺血性脑卒中(acute ischemic stroke,AIS) 是脑血管病的主要类型,约占60%~80%,具有发病率、复发率、致残率和死亡率高等特点[1]。阿替普酶(recombinant tissue-type plasminogen activator,rt-PA)可激活纤溶酶原,快速溶解血栓,是目前治疗急性缺血性卒中最有效的药物[2],尽管此种治疗早已纳入救治指南[3],但临床工作中我们发现虽积极给予卒中患者rt-PA静脉溶栓治疗,仍有部分患者预后不佳。本研究对行rt-PA溶栓治疗AIS患者的临床资料进行回顾性分析,评估rt-PA溶栓治疗的疗效,并探讨影响患者预后不佳的可能危险因素。
1 资料与方法
1.1 一般资料 纳入2016年12月至2020年12月衡水市人民医院神经内科和急诊科收治的执行溶栓的AIS患者186例,其中男124例,女62例;平均年龄(61.60±11.41)岁。2组患者年龄、性别比差异无统计学意义 (P>0.05)。本研究经医院伦理会审批,患者知情并同意。
1.2 纳入与排除标准
1.2.1 纳入标准:①发病时间<4.5 h; ②头颅CT排除颅内出血。
1.2.2 排除标准:①既往有颅内出血,包括蛛网膜下腔出血;②近3个月有颅脑外伤史;或近3周有胃肠或泌尿系统出血;或近2周内进行过大的外科手术;或近1周内有不可压迫部位的动脉穿刺;③近3个月有脑梗死或心肌梗死史,但陈旧性腔隙性脑梗死未遗留神经功能体征者除外;④严重心、肝、肾功能不全或严重糖尿病患者; ⑤有活动性出血或创伤的证据;⑥ 48 h内接受过肝素治疗导致活化部分凝血活酶时间超过正常范围;⑦血糖<2.7 mmol/L,血小板计数<100×109/L;⑧收缩压>180 mm Hg,或舒张压>100 mm Hg;⑨患者不合作;⑩妊娠者。
1.3 治疗方法 对于符合静脉溶栓并获得家属知情同意的患者给予rt-PA (0.9 mg/kg) 静脉溶栓,最大剂量为90 mg。总量的10% 1 min内静脉推注,剩余rt-PA持续静脉滴注1 h。溶栓后24 h复查凝血指标及头颅CT或MRI,此外给予常规治疗,包括改善脑细胞代谢,预防并发症及支持治疗等。
1.4 观察指标 (1)早期疗效:比较治疗前及治疗后24 h的NIHSS评分;(2)远期疗效:溶栓 90 d 后应用改良 Rankin 量表(mRS)对患者进行综合生活能力评估。0分,功能完全恢复,无障碍;1分,轻微症状,无明显功能障碍;2分,轻度残疾;3分,中度残疾;4分,重度残疾;5分,严重残疾;6分,死亡。以0~1分为预后良好,2~6分为预后不良。安全性结局评价指标主要为卒中后24~36 h出血性转化(hemorrhagic transformation,HT)。

2 结果
2.1 不同预后组一般资料比较 本研究纳入的溶栓患者24 h预后良好132例(71.0%),预后不良54例(29.0%);NIHSS评分[6.0(4.0,10.0)]较溶栓前[7.0(6.0,12.0)]明显降低,差异有统计学意义(P<0.01)。90 d预后良好(预后良好组)119例(64.0%),预后不良(预后不良组)67例(36.0%)。发生出血转化14例(7.5%),死亡7例(3.8%)。与预后不良组比较,预后良好组年龄、发病至溶栓时间、基线NIHSS评分、血糖水平、高血压病史比较,差异有统计学意义(P<0.05)。见表1。

表1 不同预后静脉溶栓急性缺血性脑卒中患者基线资料比较
2.2 AIS患者应用rt-PA溶栓后预后的多因素Logistic回归分析 将年龄、发病至溶栓时间、基线NIHSS评分、血糖水平、高血压病史带入Logistic回归分析,显示高龄、长溶栓时间窗、高基线NIHSS评分和高随机血糖水平为影响卒中患者临床预后的危险因素(P<0.05)。见表2。
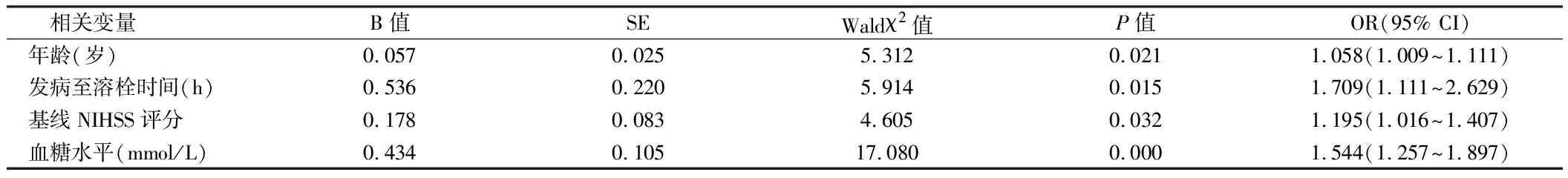
表2 阿替普酶静脉溶栓治疗急性缺血性脑卒中患者预后不良的多因素Logistic回归分析
2.3 年龄、发病至溶栓时间、基线NIHSS评分、随机血糖水平以及联合指标预测预后的效能比较 将年龄、发病至溶栓时间、基线NIHSS评分、随机血糖水平以及联合指标进行对比,绘制ROC曲线。结果显示,联合指标对AIS患者不良预后的评估价值最高,ROC曲线下面积为0.910(95%CI:0.855~0.966,P<0.01),对应的敏感度是86.7%,特异度是82.3%。见表3,图1。
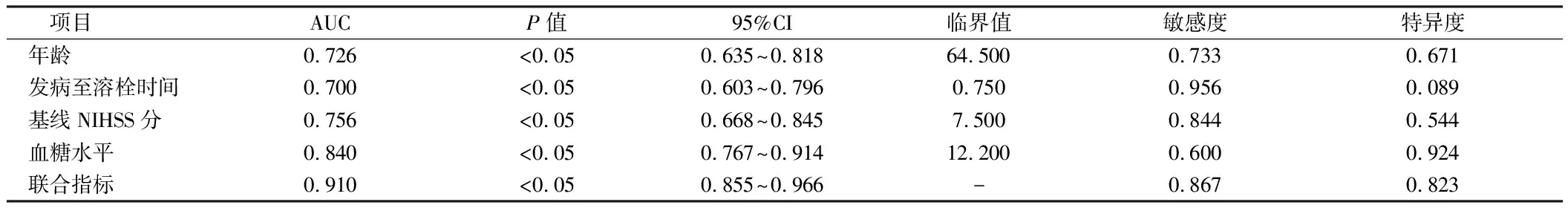
表3 对90 d预后不良有影响指标的ROC曲线分析

图1 年龄、发病至溶栓时间、基线NIHSS评分、血糖水平以及联合指标预测急性缺血性脑卒中患者不良预后的ROC曲线
3 讨论
静脉溶栓治疗急性缺血性脑卒中已经走过近20年,rt-PA即重组组织型纤溶酶原激活物静脉溶栓是非常有效的治疗方法[4]。Rt-PA是第二代静脉溶栓药物,为一种糖蛋白,可选择性结合血栓表面纤维蛋白,其结合复合物与纤维溶酶原有较高亲和力,以起到溶解血栓的作用,该药物作用具有较强特异性,不具有明显全身作用特点。本研究通过对溶栓后NIHSS评分以及mRS评分的分析,证实了rt-PA能改善AIS患者的预后。
本研究对入组的AIS患者的基本资料及血清学指标进行多因素Logistic回归分子,结果显示年龄、发病至溶栓时间、基线NIHSS评分、随机血糖水平均为影响预后的因素,此外,四项联合指标可显著提高预测的敏感度和特异度。尽管近些年来,年龄>80岁应用rt-PA静脉溶栓的的患者明显增加,且大部分患者可从中获益[5],但无疑高龄会加大病人神经功能恶化风险,以往研究表明高龄是AIS患者静脉溶栓转归不良的危险因素,易引发自发性颅内出血、恶性颅内水肿等并发症[6,7]。张立红等[8]研究表明:年龄≥80岁,患者恢复慢,住院时间延长,残留神经功能缺损相对多,家庭护理及经济负担重。本研究表明,年龄≥65岁后,随着年龄的增长,不良预后的风险明显增加,这与高龄病人身体机能下降、机体免疫力弱有密切关系,且高龄患者普遍合并各种基础疾病,死亡率更高。
Rt-PA用于发病时间<4.5 h的患者,尽管有证据表明发病时间>4.5 h的静脉溶栓治疗仍可获益[5]。但毫无疑问缩短静脉溶栓时间的延误能提高患者的临床预后[9],因此成立卒中中心,建立静脉溶栓绿色通道成为提高溶栓比例的有效方法。
本研究发现采用rt-PA溶栓治疗的急性缺血性脑卒中患者,NIHSS评分与预后有关。NIHSS评分不仅能反映卒中严重程度,也是决定卒中转归的重要因素。较高水平NIHSS评分提示了AIS患者神经损伤严重程度,常易引发早期神经功能恶化。我们的结果与Liu等[10]研究较一致,NIHSS评分≤7,患者的预后较好。Boehme 等[11]把NIHSS评分12分作为最佳界值进行预后判断。任超等[12]研究表明NIHSS评分对脑梗死急诊溶栓患者的预后有一定的预测价值。因此,根据患者溶栓前的NIHSS评分,可对患者的结局进行前瞻性预测。
我们发现AIS患者无论有无糖尿病,入院时通常表现为高血糖,但当随机血糖≥12.2 mmol/L时会增加90 d不良预后风险。王玮等[13]研究认为,基线高血糖与静脉溶栓不良预后密切相关,基线高血糖的AIS患者预后不良的概率、症状性颅内出血的发生率及死亡率都明显升高。Saqqur等[14]的研究显示,较高的基线血糖水平与静脉溶栓血管再通失败及转归不良密切相关,应用胰岛素提早控制血糖,可提高溶栓疗效。高血糖可能通过增加糖酵解使脑细胞酸中毒,导致线粒体功能紊乱,自由基生成增多,进而加速脑细胞肿胀、坏死。其次,高血糖加快血脑屏障破坏,削弱其保护作用。此外高血糖可能通过减少一氧化氮合成,引起凝血和纤溶途径紊乱,从而影响血管再通,并且高血糖患者血管多有不同程度受损,引起弥漫性微小血管病变,影响梗死部位侧支循环建立[15]。
Yaghi等[16]研究表明症状性颅内出血是溶栓预后不良的独立危险因素。然而,我们的研究没有证明HT与不良预后之间的联系,可能是由于我们没有区分症状性颅内出血或无症状出血。我们发现不同预后患者血压有差别,Ohtani等[17]研究表明血压与出血性梗塞有关,因此需要进一步的研究探讨二者的关系。
本研究存在一些不足,临床样本例数偏少,为单中心的回顾性研究,缺乏对不同卒中亚型的分析,今后需要大样本、多中心随机对照试验以获得更加可靠的预后预测模型,使AIS患者获得更好的临床预后。
综上所述,在进行rt-PA静脉溶栓前,临床医生应综合考虑AIS患者的年龄、发病至溶栓时间、NIHSS评分、基线血糖水平,对于高危患者患者进行综合分析、筛查,充分地向家属告知可能的预后,进行个体化治疗,使更多的AIS患者获益。
