血清Nod样蛋白受体3、白介素⁃18水平与脓毒症急性肾损伤患者病情严重程度的相关性
2022-04-08吴彦立周文杰李晓玲马希刚
吴彦立 周文杰 李晓玲 马希刚
1宁夏医科大学临床医学院(银川 750004);2宁夏医科大学总医院重症医学科(银川 750004);3宁夏回族自治区人民医院急诊科(银川 750002)
脓毒症已成为患者急性肾损伤(AKI)的主要原因[1],而AKI是ICU常见的危重症之一,具有救治难度大、病死率高等特点[2-3]。目前诊断AKI 主要依据是血肌酐的升高或尿量减少,但都存在局限性[4]。临床早期诊治仍有困难。因此探究脓毒症AKI 的早期诊断标志物及对诊断和预后的预测十分重要。Nod 样蛋白受体蛋白3(NOD⁃like receptor protein 3,NLRP3)在各种肾脏疾病中被激活,并可促进下游促炎因子白介素-18(IL⁃18)的分泌[5]。研究[6]表明,在脓毒症AKI 小鼠模型中活性氧及NLRP3 炎性小体可共同参与肾小管的损伤过程。但NLRP3 及其下游促炎因子IL⁃18 能否作为临床脓毒症AKI 患者早期诊断标志物尚未明确。因此本研究通过收集临床病例资料,旨在探讨血清NLRP3、IL⁃18 与脓毒症AKI 患者病情严重程度的相关性,为脓毒症AKI 患者提供早期预警,为临床诊治提供依据。
1 对象与方法
1.1 研究对象选择2018年10月至2020年8月宁夏医科大学总医院ICU 收治的56 例患者作为研究对象。选取同期30 例健康体检者作为对照组。纳入标准:(1)符合脓毒症3.0 诊断标准[7];(2)符合2012年改善全球肾脏病预后组织(Kidney Disease Improving Global Outcomes,KDIGO)制定的AKI 诊断和分期标准[8];根据标准将AKI Ⅰ期分为轻度AKI;AKI Ⅱ期、AKI Ⅲ期分为重度AKI。排除标准:(1)年龄<18 岁;(2)ICU 住院时间≤24 h;(3)妊娠和哺乳期妇女;(4)合并严重肾功能不全、脓毒症前即发生AKI 或存在肾功能障碍以及非感染因素所致AKI 的患者。本研究已获得宁夏医科大学总医院伦理委员会批准(审批号:2019⁃228)。
1.2 数据采集(1)收集纳入研究患者的一般临床资料,包括年龄、性别、体质量指数(body mass index,BMI)、主要感染部位、机械通气时间、入住ICU 时间、总住院时间、序贯器官衰竭(sequential organ failure assessment,SOFA)评分、急性生理学与慢性生理健康状况Ⅱ(Acute Physiology and Chronic Health EvaluationⅡ,APACHEⅡ)评分及28 d 病死率。(2)分别采集入组脓毒症和脓毒症AKI 患者0、24、48、72 h 的外周静脉血及尿液,外周血离心后收集血清保存于-80 ℃冰箱,尿液离心后弃去沉渣,收集上清液保存于-80 ℃冰箱,待所有标本收集结束后集中用ELASA 法分别检测血清NLRP3、IL⁃18 及neu⁃trophil gelatinase associated lipocalin,NGAL、kidney injury Kim⁃1(试剂盒均来自江苏晶美生物制剂公司)。
1.3 统计学方法应用Medcalc 15.2.2 统计软件对数据进行统计分析。符合正态分布的计量资料用均数±标准差表示,组间比较采用t检验;非正态分布的计量资料用M(P25,P75)表示,组间比较采用MannWhitneyU检验;计数资料用例(%)表示,比较采用χ2检验。采用Spearman 相关分析血清NL⁃RP3、IL⁃18 与APACHEⅡ评分的相关性。采用多因素logistic 回归分析影响脓毒症患者预后的危险因素,绘制受试者工作特征曲线(ROC)评价独立危险因素单独及联合的预测价值。P<0.05 表示差异有统计学意义。
2 结果
2.1 对照组、脓毒症组与脓毒症AKI 组一般资料的比较相比于脓毒症组,脓毒症AKI 组机械通气时间、入住ICU 时间及总住院时间均增加,其尿NGAL、Kim⁃1、SOFA 评分、APACHEⅡ评分及28 d病死率更高(P<0.05,表1)。
表1 对照组、脓毒症组与脓毒症AKI 组一般资料的比较Tab.1 Comparison of general data among control group,sepsis group and sepsis AKI group ±s

表1 对照组、脓毒症组与脓毒症AKI 组一般资料的比较Tab.1 Comparison of general data among control group,sepsis group and sepsis AKI group ±s
注:BMI,体质量指数;SOFA,序贯器官衰竭评分;APACHEⅡ,急性生理与慢性健康评分;a,对照组与脓毒症组比较;b,对照组与脓毒症AKI 组比较;c,脓毒症组与脓毒症AKI 组比较
指标对照组(n=30)脓毒症组(n=26)脓毒症AKI 组(n=30)年龄(岁)62±15.6 61.1±17.6 64.3±13.9男性[例(%)]17(57)18(70)20(67)BMI(kg/m2)24.3±2.7 24.1±3.9 23.9±2.5 χ2/t/Z 0.78a 0.76b 0.72c 0.08a 0.07b 0.06c 0.28a 0.25b 0.22c P 值0.52a 0.49b 0.48c 0.83a 0.81b 0.80c 0.86a 0.85b 0.83c感染来源[例(%)]肺部感染腹腔感染其他机械通气时间(d)住ICU 时间(d)总住院时间(d)NGAL(ng/mL)Kim⁃1(ng/mL)SOFA 评分APACHEⅡ28 d 病死率[例(%)]5(20)14(55)7(25)14.1±5.0 16.0±5.5 22.8±5.9 36.7±10.8 4.5±0.7 8.4±2.5 14.0±5.3 5(20.0)3(10)23(77)4(13)8.0±4.2 11.4±4.3 18.5±6.0 87.8±22.3 7.7±1.7 11.2±3.4 20.5±6.4 16(53.3)0.34c 2.59c 0.46c 5.68c 4.00c 3.21c 10.80c 9.30c 3.17c 3.80c 5.56c 0.56c 0.11c 0.50c<0.01c<0.01c<0.01c<0.01c<0.01c<0.01c<0.01c 0.02c
2.2 对照组与脓毒症组、脓毒症AKI 组血清NL⁃RP3、IL⁃18 的比较相比于对照组,脓毒症组血清NLRP3、IL⁃18 水平均显著升高(P<0.05);与脓毒症组比,脓毒症AKI 组血清NLRP3、IL⁃18 水平均显著升高(P<0.05,表2)。
表2 对照组与脓毒症组、脓毒症AKI 组NLRP3、IL⁃18 的比较Tab.2 Comparison of NLRP3 and IL⁃18 among control group,sepsis group and sepsis AKI group ±s
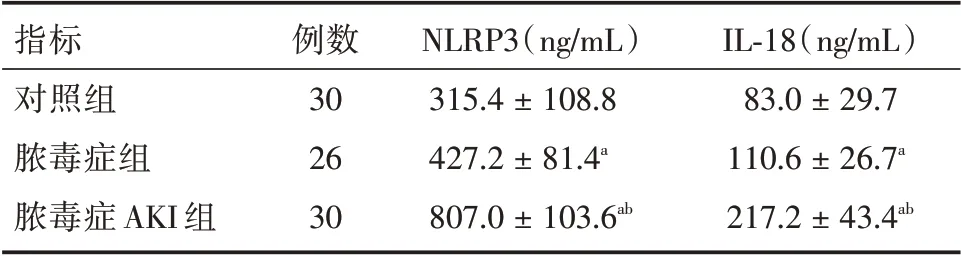
表2 对照组与脓毒症组、脓毒症AKI 组NLRP3、IL⁃18 的比较Tab.2 Comparison of NLRP3 and IL⁃18 among control group,sepsis group and sepsis AKI group ±s
注:a,与对照组相比,P<0.05;b,与脓毒症组比,P<0.05
指标对照组脓毒症组脓毒症AKI 组例数30 26 30 NLRP3(ng/mL)315.4±108.8 427.2±81.4a 807.0±103.6ab IL⁃18(ng/mL)83.0±29.7 110.6±26.7a 217.2±43.4ab
2.3 脓毒症轻度AKI 组和重度脓毒症AKI 组NL⁃RP3、IL⁃18 的比较与脓毒症轻度AKI 组比,脓毒症重度AKI 组血清NLRP3、IL⁃18 水平均显著升高(表3)。
表3 脓毒症轻度AKI 组、脓毒症重度AKI 组NLRP3、IL⁃18的比较Tab.3 Comparison of NLRP3 and IL⁃18 between mild AKI group and severe AKI group with sepsis ±s

表3 脓毒症轻度AKI 组、脓毒症重度AKI 组NLRP3、IL⁃18的比较Tab.3 Comparison of NLRP3 and IL⁃18 between mild AKI group and severe AKI group with sepsis ±s
注:c,与脓毒症轻度AKI 组相比,P<0.05
指标脓毒症轻度AKI 组脓毒症重度AKI 组例数20 10 NLRP3(ng/mL)709.0±97.6 1002.9±115.5c IL⁃18(ng/mL)197.8±36.3 255.9±57.7c
2.4 存活组与死亡组NLRP3、IL⁃18 的比较依据28 d 病死率将患者分为存活组与死亡组,比较发现:相比于死亡组,存活组的血清NLRP3、IL⁃18水平更低(P<0.05,表4)。
表4 存活组与死亡组NLRP3、IL⁃18 的比较Tab.4 Comparison of NLRP3 and IL⁃18 between survival group and death group ±s

表4 存活组与死亡组NLRP3、IL⁃18 的比较Tab.4 Comparison of NLRP3 and IL⁃18 between survival group and death group ±s
指标存活组死亡组χ2/t/Z 值P 值例数30 26 NLRP3(ng/mL)595.2±218.2 803.7±260.5 3.06<0.01 IL⁃18(ng/mL)161.4±70.3 205.9±69.4 2.20 0.03
2.5 血清NLRP3、IL⁃18 与NGAL、Kim⁃1 的相关性分析脓毒症AKI 组血清NLRP3 水平与尿液中NGAL、Kim⁃1 水平均呈正相关;IL⁃18 与NGAL、Kim⁃1 水平均呈正相关(均P<0.05,表5、图1)。
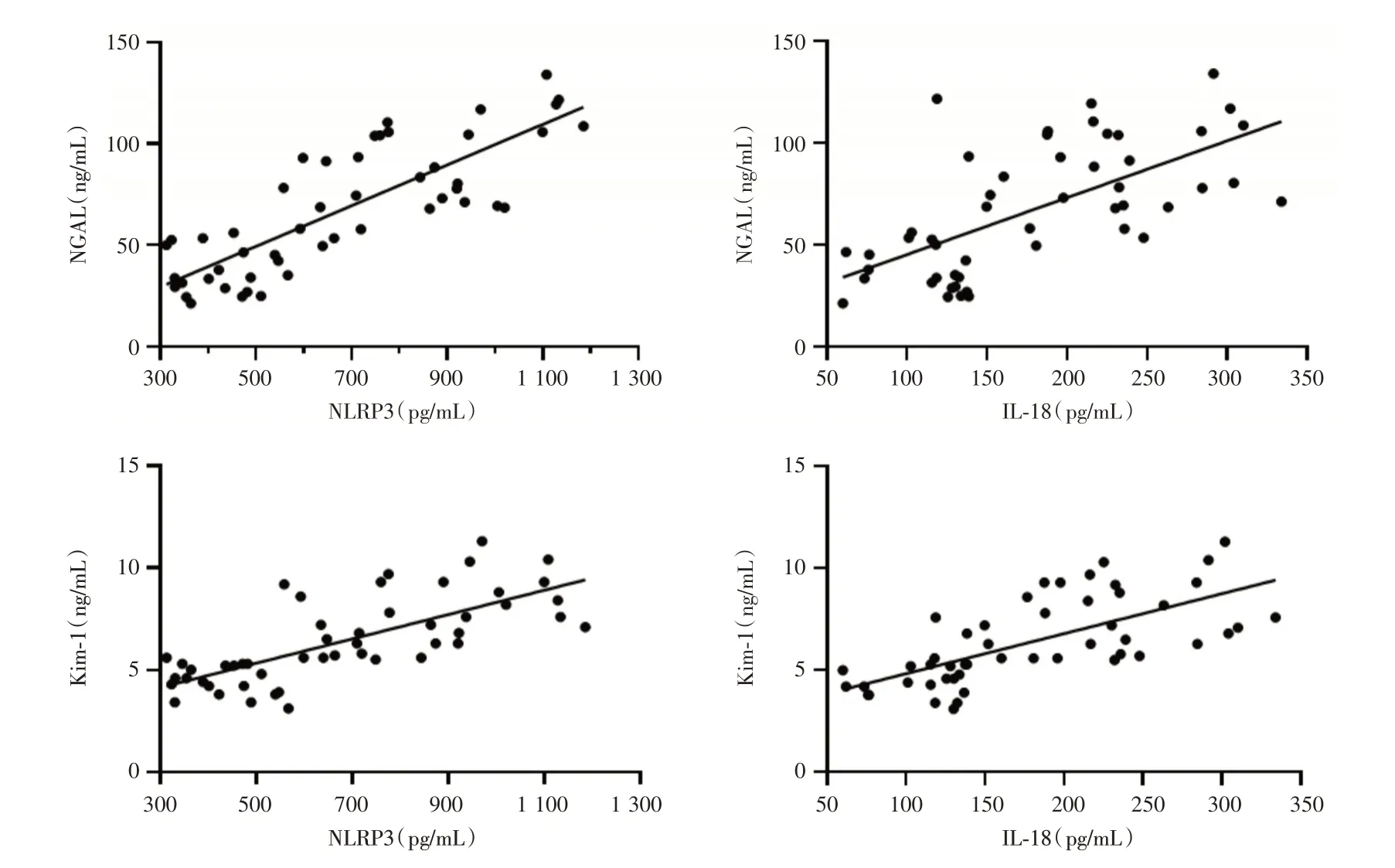
图1 NLRP3、IL⁃18 与NGAL、Kim⁃1 的相关性分析Fig.1 Analysis of the correlation between NLRP3、IL⁃18 and NGAL、Kim⁃1

表5 NLRP3、IL⁃18 与NGAL、Kim⁃1 的相关性分析Tab.5 Analysis of the correlation between NLRP3、IL⁃18 and NGAL、Kim⁃1
2.6 影响预后的多因素logistic 回归分析NLRP3是影响脓毒症AKI 预后的独立危险因素(表6)。

表6 影响预后的多因素logistics 回归分析Tab.6 Multivariate logistic regression analysis of affecting prognosis
2.7 ROC 曲线分析NLRP3、APACHEⅡ评分单独预测脓毒症28 d 病死率的ROC 曲线下面积(AUC)分别为0.72、0.73。上述两个指标联合预测价值优于单一指标(P<0.05,表7、图2)。

图2 脓毒症患者28 d死亡危险因素预测死亡的ROC曲线Fig.2 ROC curve of 28⁃day death risk factors predicting death in patients with sepsis

表7 NLRP3、APACHE Ⅱ评分及二者联合对脓毒症预后的预测价值Tab.7 The predictive value of NLRP3,APACHE Ⅱscore and their combination in predicting the prognosis of sepsis
3 讨论
脓毒症是由于宿主对感染的反应失调而导致危及生命的器官功能障碍[9]。脓毒症AKI 一旦出现,尽管有基础生命支持和CRRT 等技术应用,脓毒症AKI 病死率依然较高。目前认为机体的炎症反应失控是脓毒症AKI 的重要发病机制[10]。炎症小体在其中发挥了重要作用。NLRP3 炎症小体是一种存在于细胞浆中的多蛋白复合物,主要是由NLRP3 、衔接蛋白和半胱氨酸天冬氨酸蛋白酶⁃1相互结合形成,其下游产物是IL⁃18 及IL⁃1β,是天然免疫系统的重要组成部分。研究[11]发现NL⁃RP3 炎症小体的激活可促进脓毒症诱发的AKI,并且通过地塞米松降低NLRP3 炎症小体和IL⁃18的激活,从而起到保护肾脏的作用[12]。
本研究通过检测各组患者血清NLRP3 及IL⁃18 的水平发现:相比于对照组,脓毒症组及脓毒症AKI 组血清NLRP3、IL⁃18 水平均显著升高,这与DENG 等[11]研究的结果一致[13]。同时此次研究结果显示在脓毒症AKI 组中,与脓毒症轻度AKI 组相比,脓毒症重度AKI 组血清NLRP3、IL⁃18 水平显著升高,即血清NLRP3、IL⁃18 水平与AKI 的严重程度有关,本研究猜想可能与NLRP3 及IL⁃18 参与肾小管损伤过程有关,随着脓毒症进展,血清中NL⁃RP3 及IL⁃18 的水平也随之升高,进一步加重肾小管的损伤,导致肾脏功能进行性下降。另外,本研究发现相比于死亡组,存活组的血清NLRP3、IL⁃18水平更低,更加证实NLRP3、IL⁃18 参与到脓毒症AKI 损伤过程中。多因素logistics 回归分析提示NLRP3 是影响脓毒症预后的独立危险因素,这也进一步说明血清NLRP3 的水平与脓毒症的预后具有相关性。
相比于血清肌酐值与尿量,尿NGAL 与Kim⁃1被认为是AKI 的生物标志物[13]。NGAL 正常情况下在肾、肺、胃等多个组织中呈低表达,且在尿液和血浆中含量极低。当肾脏受损时,尤其肾小管受损时,上皮细胞大量分泌尿NGAL,研究表明尿NGAL 水平可准确反映肾小管损害程度[14]。Kim⁃1是一种Ⅰ型上皮膜糖蛋白,在近端肾小管膜上表达,肾小管损伤时表达升高,研究表明尿Kim⁃1 可作为比肌酐清除率和白蛋白尿更敏感的AKI 指标[15]。本研究通过相关性分析得出脓毒症AKI 组患者血清NLRP3、IL⁃18 与尿NGAL、Kim⁃1 均呈正相关,表明血清NLRP3、IL⁃18 水平的升高,肾小管损伤程度加重,使得尿NGAL、Kim⁃1 水平升高。因此血清NLRP3、IL⁃18 可作为预测脓毒症AKI 发生的指标。
综上所述,血清NLRP3 及IL⁃18 的水平与脓毒症AKI 病情严重程度密切相关,其中NLRP3、APACHE Ⅱ评分联合预测脓毒症患者28 d 病死率具有较高敏感度。
