神经电刺激联合多感官促醒护理对老年重型创伤性颅脑损伤昏迷患者的影响
2022-03-07陈伊娜
陈伊娜
(天津市环湖医院,天津 300350)
重型创伤性颅脑损伤(STBI)是一种常见的急危重症,患者由于脑部重度受创,通常会陷入不同程度的昏迷状态,极易诱发感染、压疮等多种并发症,严重影响疾病的预后转归[1]。因此,早日唤醒STBI昏迷患者,帮助患者恢复意识和感知功能成为神经外科关注的重点。目前临床对STBI昏迷尚无特效促醒药物。神经电刺激由于具有安全、无创等优势常用于此类患者的促醒治疗中,它主要通过改善患者的脑电活动来帮助其早日恢复意识状态[2]。但STBI昏迷的发生机制较复杂,单纯采用神经电刺激治疗,效果存在一定局限性。多感官促醒护理是一种新型的促醒方案,主要通过多元化信号刺激来激活患者的脑神经元活动,从而促进患者脑皮层的觉醒[3]。本研究对老年STBI昏迷患者给予神经电刺激联合多感官促醒护理,效果满意。报告如下。
1 资料与方法
1.1 一般资料
选取2019年1月—2020年1月接收的78 例老年STBI昏迷患者。根据随机数字表法分为对照组和观察组,每组39 例。对照组男22 例,女17 例;年龄(67.29±4.28) 岁;受伤原因:交通事故21 例,高处坠落15 例,重物撞击3 例。观察组男23 例,女16 例;年龄(67.29±4.31) 岁;受伤原因:交通事故22 例,高处坠落13 例,重物撞击4 例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经伦理委员会批准。
1.2 纳入及排除标准
纳入标准:头部有明确外伤史;均经颅脑CT检查证实为STBI;入院时格拉斯哥昏迷评分(GCS)≤8分;处于昏迷状态,且昏迷时间≥6 h;颅内情况平稳;家属对本研究知情同意。排除标准:其他原因所致的昏迷;严重多发伤;严重脑萎缩、脑积水;神经电刺激治疗禁忌证;严重慢性疾病史;频发癫痫;存在颅内感染;家族精神病史。
1.3 方法
两组患者入院后均给予促醒药物、高压氧、抗感染、脱水、营养支持及物理康复等常规对症治疗。对照组在此基础上给予神经电刺激。采用正中神经电刺激仪(上海诺赫医疗器械有限公司,赣械注准20182070176),将一电极放置于患者右前臂肘部的横纹上2 cm处,另一电极放置于患者鱼际处,设置好治疗参数,采用不对称方波,波宽300 ms,电流为20 mA,频率为40 Hz,每日电刺激治疗3次,每次刺激2 h,刺激20 s,间歇40 s,持续治疗4周。观察组在神经电刺激治疗同时辅以多感官促醒护理干预,具体如下。第一,听觉刺激:责任护士为患者进行各项操作时,主动与患者交流,轻声呼唤其名字,告知操作目的与意义。同时鼓励家属与患者多沟通,向患者讲述一些愉快的过往事件,分享最新生活新闻。此外,可以在病房内播放患者喜爱的音乐或实况新闻,每日早、中、晚各播放一次,每次15 min,对患者进行多元声音刺激。第二,视觉刺激:责任护士每隔3 h用手电筒对患者瞳孔进行强光照射,每次照射20 s,光源变换为彩色,以增强刺激效果;每日早上与晚上反复开灯、关灯5次,加强对患者的视觉刺激,使患者被动闭眼与睁眼。第三,触觉刺激:责任护士每天用温热的生理盐水毛巾为患者擦拭皮肤,用专业手法为患者进行全身按摩,每日按摩3次,每次15 min,并对患者的脚心、掌心进行冷刺激,每日刺激3次,每次5 min。第四,嗅觉刺激:责任护士将香草精油混合于蒸馏水中,取其配制液10滴滴在纱布上,再将纱布置于距离患者头部10 cm处,每日刺激1次,每次10 s,并在病房内摆放一些带有香味的鲜花;若患者行气管插管治疗,则不宜采取嗅觉刺激。第五,味觉刺激:责任护士用棉签蘸取少量酱油、醋、糖水、盐水、柠檬水等刺激患者的舌尖,每日刺激1次,每次3 min,控制好蘸取量,以免误吸入肺。第六,运动刺激:责任护士每2 h协助患者翻身、叩背,定期帮助患者被动活动四肢,包含关节伸展、屈曲等,重点刺激痉挛肢体,每日3次,每次15~20 min。
1.4 观察指标
观察两组患者的平均苏醒时间。观察两组患者干预前、干预4周后的昏迷程度,采用GCS量表进行评价,总分15分,分值越高表示昏迷程度越轻[3]。采用残疾评定量表(DRS)对两组患者干预前、干预4周后的功能障碍程度进行评价,量表分值0~29分,分值越高,功能障碍越轻[4]。
1.5 统计学方法

2 结 果
2.1 两组苏醒时间及GCS评分比较
干预4周后,观察组的GCS评分显著高于对照组,观察组苏醒时间显著短于对照组,差异有统计学意义(P<0.05)(见表1)。
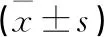
表1 两组患者的苏醒时间及GCS评分变化
2.2 两组患者的DRS评分比较
干预4周后,观察组的DRS评分显著高于对照组,差异有统计学意义(P<0.05)(见表2)。
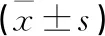
表2 两组患者的DRS评分比较 单位:分
3 讨 论
昏迷是STBI患者较为严重的并发症,约有10.0%的STBI患者会出现持续性昏迷状态,且患者昏迷时间越长,致残率及致死率越高,给家庭造成了巨大的负担[5]。神经电刺激是目前临床上较为常用的促醒方式,能够有效增加脑血流量,激活脑干上行网状系统,减轻脑组织缺血缺氧状态,调节机体神经递质的分泌,从而帮助患者早日苏醒[6]。此外,最新研究表明[4],STBI昏迷患者的促醒治疗是一个复杂的高级神经活动过程,同时采用多种促醒方案才能使患者受损的脑组织尽快得到重塑,最大程度缩短患者苏醒时间。多感官促醒护理的应用与发展,给STBI昏迷患者的促醒治疗提供了新的思路,此种护理模式主要通过多种感官刺激手段保持对患者的感觉输入,从而增加患者大脑皮质的兴奋性,帮助患者从昏迷状态逐步恢复清醒[7]。
本研究观察组苏醒时间显著短于对照组,且GCS和DRS评分均显著高于对照组。这主要是因为通过听觉刺激有助于维持大脑皮层的兴奋性,诱发听神经冲动,从而降低患者的昏迷程度;通过视觉刺激有助于增强脑电活动,帮助患者意识清醒;通过感觉刺激有助于增加突触数量,加快中枢神经系统的重塑,减轻患者神经功能障碍;通过触觉刺激有助于促进受损轴鞘修复,改善患者交感神经张力;通过嗅觉刺激及味觉刺激有助于激活患者的脑干网状结构功能,重建神经传导通路;通过运动刺激有助于疏通经络,避免肌肉萎缩,降低苏醒阈值。研究中我们在神经电刺激治疗同时配合多感官促醒护理,通过多种刺激的叠加效应,能够最大程度缩短患者苏醒时间,改善患者预后。
综上所述,对老年STBI昏迷患者给予神经电刺激联合多感官促醒护理,能够有效改善患者昏迷状态和功能障碍,缩短苏醒时间。
