补脾益心汤加减治疗老年血管性痴呆心脾两虚证的临床疗效观察
2022-03-02潘雪晖邓兴明
潘雪晖,邓兴明
(1.北京大学深圳医院药学部;2.北京大学深圳医院胃肠外科,广东深圳 518036)
老年血管性痴呆(vascular dementia,VD)是老年人常见的神经系统疾病,主要在各种脑血管疾病的基础上,发生脑组织高级神经退行性改变,引发认知功能障碍及行为损害[1]。本病的病理改变是一个复杂的过程,目前尚无特效治疗方法,西医治疗的整体疗效不佳,且长期用药的不良反应明显[2]。中医认为,该病属“痴呆”范畴,年迈体虚、久病损耗使得机体心、脾、肾等脏腑亏虚,气血虚弱,无以濡养脑络,神机失用,导致发病[3]。该病病位在脑,与心、肝、脾、肾等脏腑功能密切相关,临床辨证多属心脾两虚证,脾为后天之本,脾虚则气血生化乏源,血行无力,心气亏虚则气血无以上充于脑,治疗当以补益心脾为主[4]。本研究进一步分析补脾益心汤加减治疗老年VD心脾两虚证的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料 选取2020年1月至2021年4月北京大学深圳医院收治的76例老年VD心脾两虚证患者为研究对象,按照随机数字表法分为观察组和对照组,各38例。观察组患者中男性20例,女性18例;年龄62~87岁,平均年龄(71.43±8.69)岁;病程6个月~6年,平均病程(3.24±1.18)年。对照组患者中男性21例,女性17例;年龄60~86岁,平均年龄(71.18±8.27)岁;病程6个月~5年,平均病程(3.01±1.09)年;两组患者性别、年龄、病程等一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。本研究经北京大学深圳医院伦理委员会批准通过,患者或其家属对研究知情并签署知情同意书。纳入标准:①符合《2019年中国血管性认知障碍诊治指南》[5]中老年VD的诊断标准,MMSE评分在10~23分;②中医辨证属于心脾两虚证;③症见智力减退、反应迟钝、言语颠倒、表情呆板、神疲乏力、倦怠思卧等;④脉软弱无力。排除标准:①MMSE评分<10分;②非血管性病变所致痴呆;③严重躯体疾病;④合并其他精神疾病等。
1.2 治疗方法 对照组使用常规西医治疗,服用尼麦角林片(辉瑞制药有限公司,国药准字H20054470,规格:10 mg/片),10 mg/次,3次/d。观察组在此基础上使用补脾益心汤加减,药用黄芪、酸枣仁各30 g,当归、龙眼肉、远志、菖蒲、龟板、党参各20 g,益智仁15 g,木香、白术各10 g,甘草6 g;随证加减:血瘀者加丹参10 g、桃仁10 g、地龙10 g。肾虚者加熟地黄15 g、枸杞子15 g、山萸肉15 g。1剂/d,水煎200 mL,早晚各服用100 mL。4周为1个疗程,连续服用3个疗程评价疗效。
1.3 观察指标 ①采用简易智力状态检查量表(MMSE)[6]评估患者精神状态,总分值为30分,<27为认知功能障碍,21~27分为轻度、10~20分为中度、≤9分为重度,分值与患者精神状态成正比;采用长谷川痴呆量表(HDS)[7]评估患者认知能力,总分值为32.5分,分值越高提示患者认知能力越强;采用美国国立卫生研究院卒中量表(NHISS)[8]评分对患者神经功能缺损情况实施评估,总分值为42分,总分值越高表明神经缺损越严重。采用日常生活自理能力量表(ADL)[9]进行评估,评估内容包含穿衣、如厕、上下楼梯等,分值越高提示患者生活自理能力越好。②评估治疗前后中医证候积分,包括智力减退、反应迟钝、言语颠倒、表情呆板、神疲乏力等,每项0~3分,得分越高证候越严重。③采用匹兹堡睡眠质量指数(PSQI)[10]评估,包含的19项自我评估项目与5项其他项目,其中18项参与评分的自评项目由7部分组成,总分值为0~21分,分值与患者睡眠质量成反比。④采用生存质量综合评定问卷简表(WHOQOLBREF)[11]评估生存质量,包含生存质量总的主观感觉、自身健康状况总的主观感觉、生理领域、心理领域、社会关系领域等维度,共26个问题,不同领域各20分,分值越高提示生存质量越好。
1.4 疗效判断标准 根据中医证候积分减分率判定疗效。显效:中医证候积分减分率>50%,认知功能明显好转,日常生活能够自理;有效:30≤中医证候积分减分率≤50%,认知功能有所提高,日常生活部分自理;无效:中医证候积分减分率<30%,认知功能无明显改善,日常生活无法自理。
1.5 统计学分析 采用SPSS 21.0软件进行数据处理,计量资料以()表示,组间比较行独立样本t检验,组内比较行配对样本t检验;计数资料以[例(%)]表示,组间比较行χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者治疗前后各量表评分比较 两组患者治疗前MMSE评分、HDS评分、ADL评分、NIHSS评分比较,差异无统计学意义(P>0.05);观察组患者治疗后MMSE评分、HDS评分均显著高于对照组,ADL评分、NIHSS评分显著低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者治疗前后各量表评分比较(分, )
注:MMSE:简易智力状态检查量表;HDS:长谷川痴呆量表;ADL:日常生活自理能力量表;NIHSS:美国国立卫生研究院卒中量表。
组别 例数 MMSE评分 HDS评分 ADL评分 NIHSS评分治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 38 15.76±3.2521.98±5.03 20.36±2.2927.07±1.96 36.13±10.25 30.96±12.39 15.10±4.39 10.92±3.27对照组 38 15.47±3.1618.04±4.51 20.45±2.1223.64±1.75 36.42±10.17 27.24±13.02 15.04±4.46 14.23±3.08 t值 0.309 4.094 0.229 4.414 0.290 4.012 0.226 4.133 P值 1.915 0.007 1.987 0.005 1.979 0.007 1.990 0.006
2.2 两组患者治疗前后中医证候积分比较 治疗前,两组患者中医证候积分比较,差异无统计学意义(P>0.05);观察组患者治疗后智力减退、反应迟钝、言语颠倒、表情呆板、神疲乏力等中医证候积分显著低于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患者治疗前后中医证候积分比较(分, )
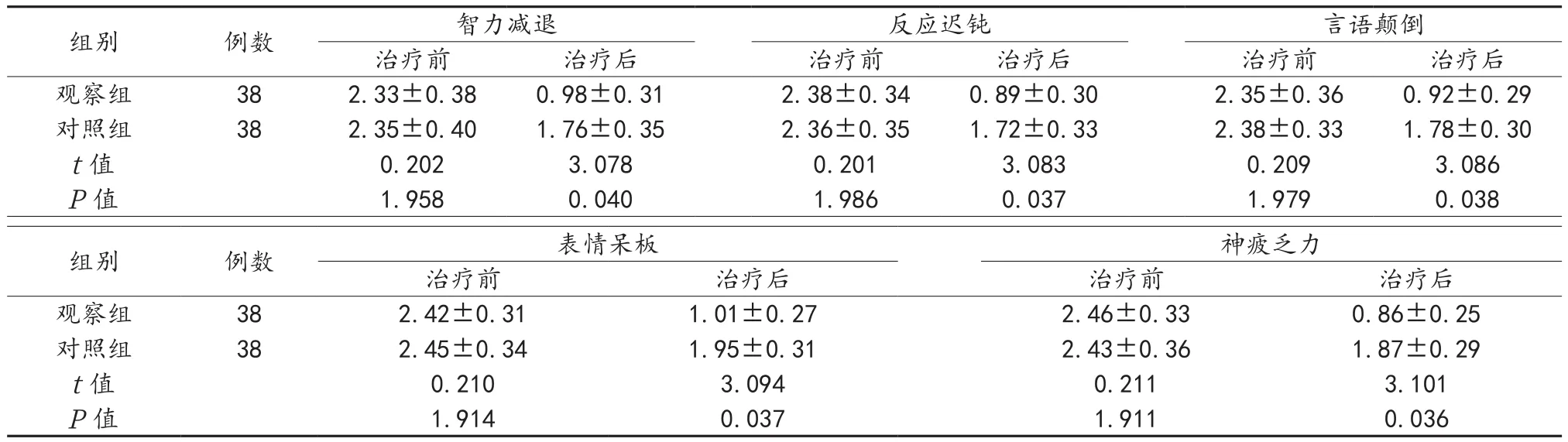
表2 两组患者治疗前后中医证候积分比较(分, )
组别 例数 智力减退 反应迟钝 言语颠倒治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 38 2.33±0.38 0.98±0.31 2.38±0.34 0.89±0.30 2.35±0.36 0.92±0.29对照组 38 2.35±0.40 1.76±0.35 2.36±0.35 1.72±0.33 2.38±0.33 1.78±0.30 t值 0.202 3.078 0.201 3.083 0.209 3.086 P值 1.958 0.040 1.986 0.037 1.979 0.038神疲乏力治疗前 治疗后 治疗前 治疗后观察组 38 2.42±0.31 1.01±0.27 2.46±0.33 0.86±0.25对照组 38 2.45±0.34 1.95±0.31 2.43±0.36 1.87±0.29 t值 0.210 3.094 0.211 3.101 P值 1.914 0.037 1.911 0.036组别 例数 表情呆板
2.3 两组患者治疗前后PSQI积分比较 两组患者治疗前PSQI积分比较,差异无统计学意义(P>0.05);观察组患者治疗后PSQI积分较对照组低,差异有统计学意义(P<0.05),见表3。
表3 两组患者治疗前后PSQI积分比较(分, )

表3 两组患者治疗前后PSQI积分比较(分, )
注:PSQI:匹兹堡睡眠质量指数。
组别 例数 治疗前 治疗后观察组 38 17.91±1.74 7.96±1.84对照组 38 18.41±1.80 9.93±2.77 t值 1.231 3.652 P值 0.222 0.000
2.4 两组患者治疗前后WHOQOL-BREF评分 两组治疗前WHOQOL-BREF评分比较,差异无统计学意义(P>0.05);治疗后,两组患者社会领域、环境领域评分比较,差异无统计学意义(P>0.05);观察组患者生理领域、心理领域评分高于对照组,差异有统计学意义(P<0.05),见表4。
表4 两组患者治疗前后WHOQOL-BREF评分(分, )
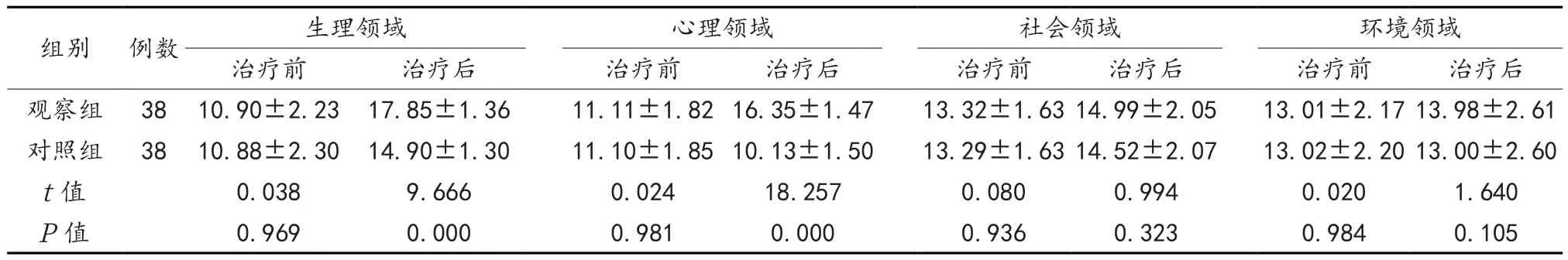
表4 两组患者治疗前后WHOQOL-BREF评分(分, )
注:WHOQOL-BREF:生存质量综合评定问卷简表。
组别 例数 生理领域 心理领域 社会领域 环境领域治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 38 10.90±2.23 17.85±1.36 11.11±1.8216.35±1.47 13.32±1.6314.99±2.05 13.01±2.1713.98±2.61对照组 38 10.88±2.30 14.90±1.30 11.10±1.8510.13±1.50 13.29±1.6314.52±2.07 13.02±2.2013.00±2.60 t值 0.038 9.666 0.024 18.257 0.080 0.994 0.020 1.640 P值 0.969 0.000 0.981 0.000 0.936 0.323 0.984 0.105
2.5 两组患者临床疗效比较 观察组患者治疗有效率为89.47%,显著高于对照组的65.79%,差异有统计学意义(P<0.05),见表5。
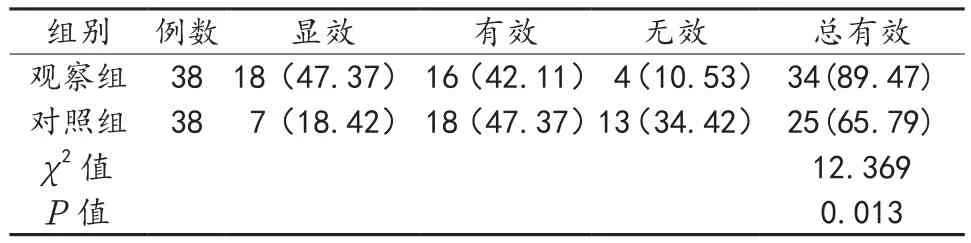
表5 两组患者临床疗效比较 [例(%)]
3 讨论
老年VD的发病机制尚未完全明确,一般认为是由脑血管疾病引起的脑神经功能受损所致,局部脑血液循环障碍,继发神经元缺血性坏死、损伤,导致认知功能受损[12]。临床缺乏特效治疗方法,西医治疗应首先控制相关血管危险因素,再选择胆碱酯酶抑制剂、脑代谢复活剂、改善脑循环等药物进行治疗,在一定程度上能够抑制病情进展、改善认知功能,但长期治疗可引发明显不良反应,整体疗效难以令人满意[13]。
中医认为,该病属本虚标实之证,病位在脑,与心、肝、脾、肾等脏腑功能亏虚密切相关[14]。其中,心脾两虚证是本病常见证型,脾虚则气血生化乏源,气血亏虚,心气虚则气血运行无力,气血无以上充脑络,致脑髓失养,加之外邪侵袭,血瘀、痰浊等阻滞脑络,发为痴呆[15]。临床治疗当以补益心脾、益气养血、滋养脑络为大法[16]。本研究结果发现,观察组患者治疗有效率、MMSE评分、HDS评分高于对照组,NIHSS评分、ADL评分较对照组低;观察组患者治疗后中医证候积分、PSQI积分低于对照组,观察组患者生理领域、心理领域评分高于对照组,可能是因补脾益心汤在归脾丸的基础上加减而来,方中黄芪、党参、白术、甘草益气健脾,促进脾运,增加气血生化,使气旺血行;当归、龙眼肉补心养血、养血安神;龟板滋阴潜阳、固经止血;山药可增强补益心血之力;酸枣仁、远志、菖蒲宁心安神、镇静安神,改善心悸失眠等症状;益智仁温脾、暖肾、固气、涩精;木香理气醒脾,与大量益气健脾的药物合用,能促进中焦运化,防补益药物滋腻碍胃,使补而不滞,滋而不腻。全方共奏健脾养心、益气养血之效,使气血生化及运行旺盛,心脾充盛,脑髓得养,神志得生[17]。现代药理研究显示,本方可扩张血管、改善脑血液循环、抗衰老、抗动脉粥样硬化等,促进受损神经功能的修复,减轻脑组织损伤,起到脑保护作用,从而改善智力及认知功能,提高生活能力[18]。
综上所述,补脾益心汤加减治疗老年VD心脾两虚证的临床疗效确切,能有效改善患者的认知功能及日常生活能力,减轻脑神经功能损伤,缓解中医证候,提高生存质量,值得推广使用。
