体外循环下室间隔缺损修补术同期纤支镜灌洗治疗小儿室间隔缺损并重症肺炎的疗效分析
2022-01-25刘建国
刘建国,阎 红,李 青
(徐州市儿童医院心胸外科,江苏 徐州 221000)
室间隔缺损是一种常见的非紫绀型先天性心脏病,其发病率占小儿先天性心脏病的30%~40%[1]。室间隔缺损可导致婴幼儿肺部充血,进而反复发生呼吸道感染,严重时可发展为重症肺炎,若不及时进行手术治疗,患儿可出现肺不张、急性左心衰等并发症,甚至导致部分患儿缺氧死亡,严重危害患儿生命安全[2]。积极恢复心肺功能、减少心肺负担是临床治疗室间隔缺损并重症肺炎的重要任务。目前临床常采用内科非手术治疗,即待肺炎好转后再行体外循环下室间隔缺损修补术治疗,该方法能够在一定程度上改善患儿心肺功能,但治疗效果仍有改进空间[3]。重症肺炎以往主要采用抗感染和祛痰等相关治疗,部分患儿的治疗效果不佳。纤支镜作为一种肺部病变检查仪器,能够提供清晰、生动的高分辨率支气管图像。有研究显示,纤支镜的应用对抗菌药物的使用具有良好的辅助价值,可确保药物精准到达病灶,显著提高病灶组织药物浓度,有效克服单纯体外循环下室间隔缺损修补术无法同时处理肺部情况的弊端以及单独用药的局限性[4]。在常规治疗基础上给予纤支镜灌洗术的临床疗效确切,但用于小儿室间隔缺损并重症肺炎的疗效尚未明确。因此,本研究将纤支镜灌洗联合体外循环下室间隔缺损修补术与单纯体外循环下室间隔缺损修补术在小儿室间隔缺损并重症肺炎中的治疗效果进行对比分析,旨在为临床治疗方式的选择提供参考。
1 资料与方法
1.1 临床资料
选取2018年1月至2020年8月本院收治的室间隔缺损并重症肺炎患儿20例,按照随机数字表法将其分为对照组(10例)和观察组(10例)。对照组男6例,女4例;年龄3.5~27.0个月,平均(8.25±1.35)个月;体质量4.18~9.80 kg,平均(6.82±1.25)kg;室间隔缺损类型:膜周部缺损7例,肺动脉瓣下型缺损2例,肌部缺损1例;重症肺炎类型:细菌感染性重症肺炎7例,病毒感染性重症肺炎3例。观察组男7例,女3例;年龄3.5~27.0个月,平均(8.21±1.41)个月;体质量4.20~9.75 kg,平均(6.85±1.31)kg;室间隔缺损类型:膜周部缺损6例,肺动脉瓣下型缺损3例,肌部缺损1例;重症肺炎类型:细菌感染性重症肺炎7例,病毒感染性重症肺炎3例。2组临床资料具有可比性(P>0.05)。所有患儿家属均已签署知情同意书,且本研究已通过我院医学伦理委员会审批(2017-QT-10)。
纳入标准:①符合室间隔缺损的诊断标准[5];②符合重症肺炎的诊断标准[即明显的中毒症状(如嗜睡、昏迷、精神萎靡、频繁持久抽搐);明显呼吸困难和缺氧现象,吸氧后症状未缓解;心力衰竭;肺部湿啰音,有支气管呼吸音,叩击浑浊,X射线检查可见阴影弥漫;发生严重合并症,如脓胸、败血症、病毒性脑病等[6]];③经体格检查、胸部X射线片、超声心动图、血常规、心电图检查确诊;④年龄<3岁;⑤体质量<10 kg。排除标准:①合并严重心脑血管疾病;②合并严重肝、肾、胃等器质性功能障碍;③合并免疫系统、血液系统疾病;④对本研究使用药物过敏;⑤反复呼吸道感染。
1.2 方法
对照组实施常规治疗+体外循环下室间隔缺损修补术。常规治疗包括吸氧、止咳化痰、控制体温、纠正水电解质失衡、纠正酸碱失衡等对症支持治疗,并给予帕尼培南倍他米隆静脉滴注,药量<2 g/d,每天2次,每次滴注时间>1 h,连续治疗7 d。体外循环下室间隔缺损修补术:患儿采用静脉复合麻醉,行气管插管、机械通气后取仰卧位,常规消毒铺巾,取正中胸骨切口,切口长度为10~14 cm,锯开胸骨,分离胸腺,留取壁层心包片,悬吊心包;肝素化后行主动脉及上下腔静脉插管,建立浅低温(30~32 ℃)体外循环,使用控温毯持续控温;阻断主动脉,斜行切开右心房,三尖瓣心内探查后放射状切开三尖瓣隔瓣,测量三尖瓣隔瓣,显露室间隔边缘,小缺损直接缝合修补,大缺损采用自体心包片6-0 prolene线连续缝合补片修补。
观察组实施常规治疗+体外循环下室间隔缺损修补术+纤支镜灌洗。常规治疗和体外循环下室间隔缺损修补术同对照组。纤支镜灌洗:静脉推注15 mg地西泮(山西振东安特生物制药有限公司,批号:2017109,规格:2 mL/10 mg)、2%利多卡因(昆明积大制药股份有限公司,批号:171104,规格:20 mL/0.4 g)行表面麻醉,置入纤支镜至病灶处,清除病灶内的分泌物后使用37 ℃生理盐水进行冲洗,后注入20 mL敏感抗生素,15 min后吸出,再注入40 mL盐酸氨溴索。
2组患儿术后均给予呼吸机辅助呼吸、持续呼吸功能监测以及重症监护,采用磷酸肌酸钠营养心肌治疗;对于伴有肺动脉高压的患儿给予一氧化碳持续吸入,并于撤机后口服波生坦降低肺动脉高压;重症患儿根据痰培养、血培养等药敏结果进行敏感抗生素治疗,另给予止喘、化痰等治疗。
1.3 观察指标
对比2组患儿体外循环时间、主动脉阻断时间、呼吸机辅助治疗时间、住院时间等手术相关指标。检测2组患儿治疗前后的心功能指标:采用DU8-M6彩色多普勒超声诊断仪(徐州市瑞华电子科技发展有限公司,批号:20142060332)检测2组患儿治疗前、治疗后1个月和治疗后3个月的左心室射血分数(left ventricular ejection fraction,LVEF)、二尖瓣E峰/A峰(mitral valve E peak/A peak,E/A)以及左心室收缩时间间期(left ventricular systolic time interval,LVSTI)。检测2组患儿治疗前后的肺功能指标:根据FABIAN HFO呼吸机(上海三崴医疗设备有限公司,批号:20183541695)参数判定2组患儿治疗前、治疗后1个月及治疗后3个月的呼吸做功、动态顺应性和氧合指数。统计2组患儿治疗后3个月的并发症发生率和病死率,其中并发症包括肺不张、急性左心衰竭、心律失常、切口感染、乳糜胸等。
1.4 统计学分析
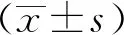
2 结果
2.1 手术相关指标
2组患儿体外循环时间、主动脉阻断时间比较,差异均无统计学意义(P>0.05);观察组呼吸机辅助治疗时间、住院时间均短于对照组,差异有统计学意义(P<0.05),见表1。
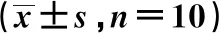
表1 手术相关指标比较
2.2 治疗前后的心功能变化
心功能指标经重复测量方差分析差异均有统计学意义(P<0.05);2组患儿治疗后1个月及治疗后3个月的LVEF、E/A高于治疗前,LVSTI低于治疗前,差异均有统计学意义(P<0.05);治疗后3个月心功能指标与同组治疗后1个月比较差异均无统计学意义(P>0.05);观察组治疗后1个月及治疗后3个月的LVEF、E/A高于对照组,LVSTI低于对照组,差异均有统计学意义(P<0.05),见表2。
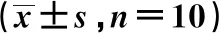
表2 治疗前后的心功能变化
2.3 治疗前后的肺功能变化
肺功能指标经重复测量方差分析差异均有统计学意义(P<0.05);2组患儿治疗后1个月及治疗后3个月的动态顺应性和氧合指数高于治疗前,呼吸做功低于治疗前,差异均有统计学意义(P<0.05);治疗后3个月肺功能指标与同组治疗后1个月比较差异均无统计学意义(P>0.05);观察组治疗后1个月及治疗后3个月的动态顺应性和氧合指数高于对照组,呼吸做功低于对照组,差异均有统计学意义(P<0.05),见表3。
表3 治疗前后的肺功能变化
2.4 治疗后3个月并发症和死亡情况
观察组治疗后3个月的并发症总发生率低于对照组,差异有统计学意义(χ2=5.495,P=0.019)。对照组治疗后3个月有1例因并发急性左心衰竭死亡,观察组治疗后3个月无死亡病例,2组患儿病死率比较,差异无统计学意义(χ2=0.206,P=0.782),见表4。
表4 治疗后3个月并发症和死亡情况[n=10,例(%)]
3 讨论
室间隔缺损传统的治疗方法是体外循环下进行外科手术修补,经过半个多世纪的发展,心脏外科术式、体外循环技术以及心肌保护技术都有了长足的进步,该方法更安全可靠,还能同时进行其他心内畸形矫治,且无手术径路限制[7]。小儿室间隔缺损并重症肺炎可引起心功能不全、肺淤血,损害心肺功能,甚至导致呼吸功能衰竭,极易诱发恶性循环[8]。体外循环下室间隔缺损修补术联合常规西医疗法是治疗小儿室间隔缺损并重症肺炎的主要方法,但由于患儿肺部感染程度较重,且不能有效清除气道分泌物,病情控制效果不佳[9]。因此,寻找更有效的恢复心肺功能、减少心肺负担的治疗方法具有重要临床意义。
体外循环下室间隔缺损修补术不受患儿年龄、体质量、漏口大小和位置的影响,特别是对于低龄、低体质量且合并肺动脉高压的患儿,更是有绝对的优势[10],因而成为室间隔缺损治疗的“金标准”。但由于室间隔缺损并重症肺炎患儿的病情较为严重,仅通过手术治疗难以有效恢复心肺功能,且会出现残余漏、肺动脉高压、房室传导阻滞等情况,影响手术效果[11]。有研究显示,纤支镜灌洗作为一项新型诊疗技术,能够为室间隔缺损并重症肺炎患儿正常气体交换提供良好的恢复条件,可有效减轻患儿体外循环下室间隔缺损修补术后的房室传导阻滞程度,缩短患儿恢复的时间[12]。本研究结果显示,观察组呼吸机辅助治疗时间、住院时间均短于对照组,提示体外循环下室间隔缺损修补术同期纤支镜灌洗治疗小儿室间隔缺损并重症肺炎可有效缩短患儿的呼吸机辅助治疗时间和住院时间,与上述研究结果一致。
体外循环下室间隔缺损修补术虽然有助于恢复患儿心脏功能,但会过度激活中性粒细胞,若存在清除延迟,将会加重心肺组织损伤[13]。相关研究表明,纤支镜灌洗可有效清除室间隔缺损并重症肺炎患儿的气道炎性分泌物,疏通气道,确保呼吸道顺畅,可为患儿后续的身体恢复提供良好的前提条件;此外,纤支镜灌洗可精准获取病原学检查结果,从而辅助临床精准用药,因此体外循环下室间隔缺损修补术同期纤支镜灌洗治疗可有效改善室间隔缺损并重症肺炎患儿的心肺功能[14]。本研究中2组患儿治疗后1个月及治疗后3个月的LVEF、E/A、动态顺应性和氧合指数均高于治疗前,LVSTI和呼吸做功均低于治疗前,且观察组治疗后1个月及治疗后3个月的LVEF、E/A、动态顺应性和氧合指数均高于对照组,LVSTI和呼吸做功均低于对照组,提示体外循环下室间隔缺损修补术同期纤支镜灌洗治疗小儿室间隔缺损并重症肺炎在改善患儿的心肺功能方面更有效。
本研究结果还显示,观察组并发症发生率低于对照组,提示体外循环下室间隔缺损修补术同期纤支镜灌洗治疗小儿室间隔缺损并重症肺炎可降低患儿并发症发生率。室间隔缺损并重症肺炎患儿由于肺泡氧合功能受损,气道阻力较大,肺顺应性较低,需向感染病灶中注入抗生素治疗,以降低肺部感染严重程度。因此,本研究采用敏感抗生素治疗,避免了因耐药性问题影响治疗效果。且相关研究表明,纤支镜灌洗对重症肺炎抗生素治疗具有良好的辅助价值,能够确保抗菌药物精准到达病灶,更好地发挥杀菌、抗感染的作用,从而缓解肺部症状,改善患儿呼吸功能,促进康复,进而降低室间隔缺损并重症肺炎患儿的并发症发生率[15]。
综上所述,采用体外循环下室间隔缺损修补术同期纤支镜灌洗治疗小儿室间隔缺损并重症肺炎,相较于未使用纤支镜灌洗治疗的患儿呼吸机辅助治疗时间和住院时间更短,且可有效促进心肺功能恢复,降低患儿并发症发生率。