后路爆裂区椎体切除重建治疗胸腰椎爆裂骨折
2022-01-04张力吴月林梁钊铨黄子祥姚舜
张力 吴月林 梁钊铨 黄子祥 姚舜
1广东省第二人民医院脊柱骨科(广州 510317);2南方医科大学第二临床医学院(广州 510515)
合并后柱损伤的胸腰椎爆裂骨折是常见的严重脊柱损伤,三柱损伤以及前中柱的爆裂骨折导致脊柱严重不稳、前中柱塌陷、后凸畸形、椎间盘损伤、冠矢状面脱位、椎管侵犯以及神经损伤。TLICS评分系统指导的手术入路认为,对于来自骨折块前方压迫造成不完全性神经损伤的病例可选择前路椎体切除重建手术,存在后方韧带复合体损伤的病例可采用后路手术,而不完全性神经损伤合并后方韧带复合体损伤者通常采用前后联合入路[1]。前后路联合手术在三柱损伤以及前中柱爆裂骨折的治疗中可以达到360°环形减压、前中柱重建、良好的复位以及后柱稳定性重建,但存在手术创伤大等缺点[2]。目前有学者采用单一后路椎体切除三柱重建技术,从后方切除前方椎体及上下椎间盘,并重建前中柱,避免了前后路联合手术创伤大的缺点[3-5]。国外学者多采用人工椎体重建前中柱,但因为人工椎体的高昂费用,国内学者多采用钛网重建,由于钛网不具备人工椎体的可延伸性,从后方植入钛网存在一定困难且有加重神经损伤的可能[6-7]。通过对椎体骨折分类的分析,我们认为对于不完全椎体爆裂骨折以及爆裂分离骨折,AO分型的A3.1及A3.2骨折[8],可以仅切除爆裂区的部分椎体、爆裂椎体上方或下方的终板和椎间盘,保留非爆裂区的椎体骨质、终板以及相应的椎间盘,部分重建前中柱,而不需要常规切除全部椎体及上下方椎间盘,使得椎体纵向切除范围明显减少,所需要置入的前方支撑物长度明显缩短,从而降低手术难度、缩短手术时间、减少术中出血。现将近年来广东省第二人民医院脊柱骨科和南方医科大学第二临床医学院脊柱骨科应用单一后路爆裂区椎体切除减压重建与椎体次全切除减压重建治疗胸腰椎爆裂骨折的临床资料进行回顾性分析,对比二者的临床疗效。
1 资料与方法
1.1 一般资料 本组49例胸腰椎爆裂骨折患者中男37例,女12例;年龄17~52岁(平均38.2岁)。伤后至手术时间1~17 d,平均5.1 d;49例患者均只有单处脊柱爆裂骨折,范围T7~L3。纳入标准:外伤导致的后柱骨折和/或后方韧带复合(PLC)体断裂,椎体不完全爆裂骨折或爆裂分离骨折(AO分型 A3.1 A3.2),TLICS> 4分,LSC评分≥ 7分。排除病理性骨折、单一后柱或前中柱损伤、椎体完全爆裂骨折(AO分型A3.3)。术前采用胸腰椎损伤分型评分系统(TLICS)[1]及载荷分享评分系统(LSC)[9]评估骨折类型及评分;采用美国脊柱损伤协会分级(ASIA)评估术前术后神经损伤情况;根据椎体切除范围不同分为观察组和对照组,观察组22例行单一后路爆裂区椎体切除减压重建术,前中柱重建支撑材料自体髂骨3例、椎间融合器11例、钛网8例。对照组27例行单一后路椎体次全切除减压重建术,前中柱重建支撑材料全部采用钛网。两组病例在术前LSC、TLICS评分及节段性后凸COBB角上差异无统计学意义(详见表1);两组病例术前神经损伤ASIA分级详见表2。所有病例均有严重椎管占位,难以通过间接复位行椎管减压。
表1 术前LSC TLICS评分及节段COBB角Tab.1 Pre-operative LSC,TLICS and segmental COBB angle data ±s
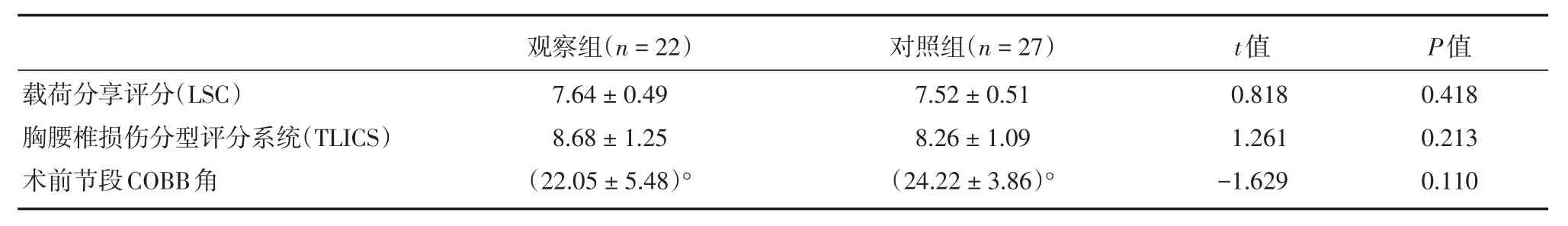
表1 术前LSC TLICS评分及节段COBB角Tab.1 Pre-operative LSC,TLICS and segmental COBB angle data ±s
载荷分享评分(LSC)胸腰椎损伤分型评分系统(TLICS)术前节段COBB角观察组(n=22)7.64±0.49 8.68±1.25(22.05±5.48)°对照组(n=27)7.52±0.51 8.26±1.09(24.22±3.86)°t值0.818 1.261-1.629 P值0.418 0.213 0.110

表2 术前术后ASIA分级(n=49)Tab.2 Pre-and Post-operative ASIA spinal cord injury grade 例
随访时间24~36个月,平均30.6个月,术后1周和3、6、12、24个月及末次随访摄脊柱正、侧位X线片,术后24个月予以CT三维重建。通过术前术后影像学检查测量节段性后凸COBB角,节段性后凸COBB角测量为伤椎上一椎体上终板与伤椎下一椎体下终板夹角。
1.2 手术方式 49例患者均行气管插管麻醉。麻醉后俯卧位,术前C臂X线机透视确定病变节段。标准后正中切口入路,显露伤椎上下各两个节段,放置椎弓根螺钉,安放一侧临时固定棒。观察组行爆裂区椎体切除减压重建,切除伤椎全椎板、关节突关节,伤椎为胸椎时切除肋横突关节及约2 cm长肋骨,减压硬膜囊后方。确定爆裂骨折的范围,移除椎管内的游离碎骨块,使用高速磨钻及髓核钳掏空爆裂区骨质,根据爆裂区位于椎体的上部分或下部分,去除爆裂椎体的上或下终板及临近的椎间盘,保留非爆裂区骨质、终板及相应的椎间盘,彻底减压硬膜囊前方。更换对侧临时固定棒,同法处理另一侧,最后去除椎体后缘硬膜囊前方小片骨质。通过椎弓根钉复位纠正脱位及后凸畸形。如保留一半或以上椎体,采用自体骨或融合器重建前中柱;如保留椎体不足一半,采用钛网重建前中柱。融合器及钛网内填充自体骨,从侧后方小心置入椎体间,并透视证实位置良好。适当加压以增强前方支撑物的稳定性。所有病例均使用自体松质骨和/或同种异体骨行侧后方融合,观察组手术示意图见图1A。对照组行椎体次全切除减压重建,椎体切除范围除了爆裂区骨质,还包括非爆裂区骨质以及伤椎上下椎间盘组织,对照组手术示意图见图1B。典型病例术前术后影像学检查见图2。

图1 观察组与对照组手术方式示意图。Fig.1 The schematic diagram for the operation of the test group and the control group

图2 患者女性,29岁,高处坠落伤至腰1爆裂骨折并后柱损伤,TLICS评分10分、载荷分享评分8分、AO分型B2.3 A3.2、ASIA分级B级Fig.2 Female,29 years old,suffered from a first lumbar burst fracture and dislocation due to falling injury.The thoracolumbar injury classification and severity score was 10,the load sharing classification was 8,the preoperative American Spinal Injury Association was Grade B,the AO classification was B2.3 and A3.2
1.3 统计学方法 采用SPSS 20.0软件完成统计处理,计量资料满足正态分布和方差齐性,采用两样本t检验比较分析两组手术时间、失血量、术后VAS评分、住院时间、住院费用以及术前、术后1周及末次随访时矢状面节段Cobb角。P<0.05为差异有统计学意义。
2 结果
49例患者均获得随访,随访时间24~36个月,平均30.6个月。手术均顺利完成,观察组2例术后并发脑脊液漏,1例肺部感染,2例尿路感染,1例合并多发肋骨骨折、胸骨骨折、血气胸患者同期行肋骨、胸骨骨折内固定,术后创伤性湿肺加重。对照组1例术后并发脑脊液漏,2例肺部感染,3例尿路感染,1例胸膜破裂需放置胸腔闭式引流,2例伤口延迟愈合。没有死亡病例,没有大血管损伤,没有原有神经损伤加重等严重并发症。观察组和对照组术后ASIA分级改善情况详见表2。
观察组平均手术时间、术中出血量、术后VAS评分、住院时间、住院费用以及术后1周节段性后凸COBB角均小于对照组(P<0.05)。观察组末次随访平均节段性后凸COBB角与对照组在统计学上无显著性差异(详见表3)。所有患者均椎管减压彻底,并最终都获得骨性融合,没有内固定失败及假关节形成。观察组前中柱重建采用髂骨块和椎间融合器者无下沉,采用钛网者有轻微下沉,但角度丢失不明显。
表3 术后治疗结果Tab.3 Post-operative data for test group and control group ±s
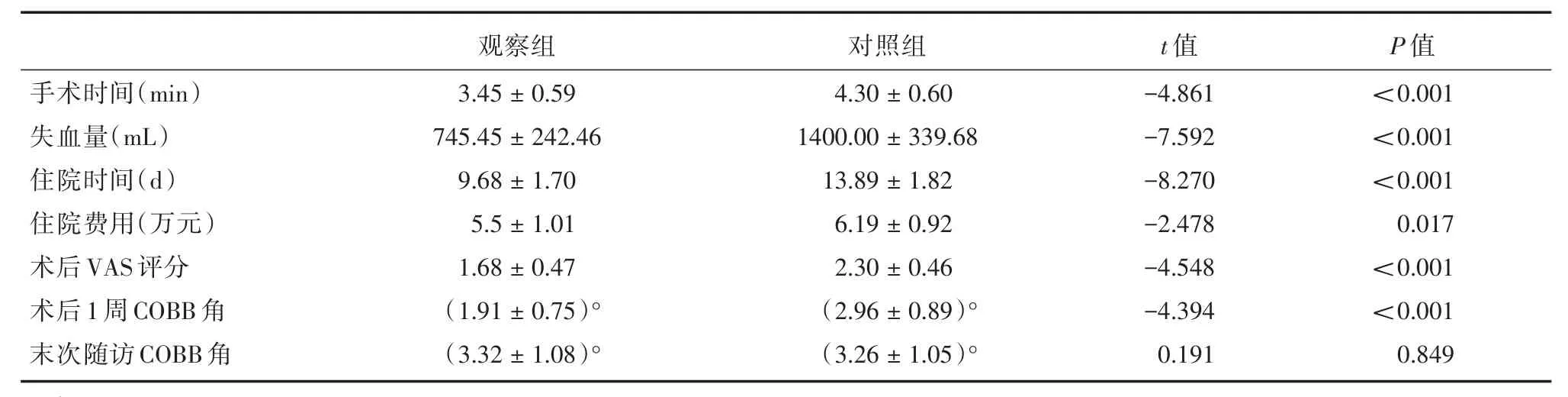
表3 术后治疗结果Tab.3 Post-operative data for test group and control group ±s
注:*P<0.05,**P<0.01
手术时间(min)失血量(mL)住院时间(d)住院费用(万元)术后VAS评分术后1周COBB角末次随访COBB角观察组3.45±0.59 745.45±242.46 9.68±1.70 5.5±1.01 1.68±0.47(1.91±0.75)°(3.32±1.08)°对照组4.30±0.60 1400.00±339.68 13.89±1.82 6.19±0.92 2.30±0.46(2.96±0.89)°(3.26±1.05)°t值-4.861-7.592-8.270-2.478-4.548-4.394 0.191 P值<0.001<0.001<0.001 0.017<0.001<0.001 0.849
3 讨论
合并后柱损伤的胸腰椎爆裂骨折是常见的高能量损伤,多见于交通意外及高处坠落伤的青壮年。后方椎弓根螺钉复位内固定手术是常用的治疗脊柱骨折的手术方式,也是脊柱外科医生最常用最熟悉的手术方式[10]。然而严重的椎体爆裂骨折,通常合并有骨折块移位导致的椎管侵犯、椎管容积减小以及严重的神经压迫损伤。对于严重三柱损伤的胸腰椎爆裂骨折,后纵韧带的完整性丧失,特别是有“皮质反转征”的病例,无法通过后纵韧带的伸展牵引达到满意的间接复位[11]。单一的后路椎板切除间接减压对来自于前方移位骨块的压迫,达不到有效减压的目的。另外从生物力学角度分析,THOMAS等[9]提出载荷分享评分,认为载荷分享评分≥7分的患者,必须补充行前路手术重建前中柱的稳定性,以避免单一椎弓根螺钉固定导致的术后内固定失效。随后的一系列体外生物力学实验及临床前瞻性研究均支持Thomas的载荷分享评分判定机制[12]。因此,对于椎体爆裂骨折块移位严重、椎管容积明显减小、后纵韧带完整性丧失、难以通过间接复位恢复椎管容积及椎体高度的病例,或者载荷分享评分≥7分严重三柱受累的胸腰椎骨折病例,前方入路减压及重建前中柱稳定,联合后方椎弓根螺钉固定一度是该类骨折治疗的金标准。通过切除伤椎的椎体,可以彻底解除来自硬膜前方的压迫,有利于神经功能的恢复。但前后联合入路存在手术创伤大、并发症相对较多等不足,尤其对于合并严重胸腹复合伤的患者,无法一期完成前方减压重建,这对脊髓功能的恢复极为不利。以往研究认为40岁以下胸腰椎骨折合并神经功能损害的患者可以接受单一后路减压及内固定手术,而前路及前后联合入路手术时间更长,估计出血量也更多[13-15]。
SUK等[16]提出了对于重度脊柱畸形患者,采用单一后入路切除椎体矫形重建(posterior vertebral column resection PVCR)的手术方式。随后,许多学者对该手术方式进行了进一步的完善及扩展[17-19]。一些学者将该术式用于治疗三柱损伤的胸腰椎爆裂骨折获得成功,但PVCR手术对技术的要求很高,手术时间长、术中出血量较多,术后也存在一定的并发症发生率[20]。国外学者多采用人工椎体重建前中柱,但人工椎体费用高昂,国内学者多采用钛网重建,由于钛网不具备人工椎体的可延伸性,从后方植入钛网更加困难,技术难度增加,神经损伤加重的可能性也相应增加。2015年何斌[21]报道后路椎体次全切除重建三柱稳定性,钛网放置位置不良发生率5.15%,放置钛网时对神经根及硬膜囊的牵拉、挤压导致神经损伤发生率为10.31%,术中大出血(出血量≥1 500 mL)发生率17.53%。HOFSTETTER等[20]报道,即使采用可延伸的人工椎体重建前中柱,也建议在L1及L1以上节段,切断拟置入人工椎体侧神经根,以方便人工椎体的放置,减少牵拉和挤压导致的神经损伤。因此如何降低手术难度、缩短手术时间、减少术中出血以及减少术后并发症是需要解决的问题。
通过对 DENIS 等[22]、THOMAS 等[9]、LENKE等[23]等分析,笔者认为并非所有椎管容积明显减小、后纵韧带完整性丧失、难以通过间接复位恢复椎管容积及椎体高度的病例,或者载荷分享评分≥7分的爆裂骨折患者都需要行椎体全切或椎体次全切。对于不完全椎体爆裂骨折以及爆裂分离骨折,即AO分型的A3.1型及A3.2型骨折,爆裂骨折仅波及椎体的上半部分或下半部分(以上半部分居多),其余部分椎体及终板形态基本保持完整,这部分完整的椎体及终板并无椎管占位,也可以有效的传导载荷。对于这类骨折可以仅需切除爆裂区的椎体骨质、终板及相应的椎间盘,保留非爆裂区椎体骨质、终板及相应的椎间盘,使椎体纵向切除范围明显减少。既可以达到前方减压、恢复椎管容积、恢复脊柱正常序列及形态,重建三柱稳定性的目的,又可以最大限度保留正常骨质、减少前方支撑体的放置难度,从而减少手术创伤和神经损伤发生率。DENIS等[22]的研究指出完全爆裂的A3.3型骨折仅占23.7%,多数仍为不完全爆裂骨折。因此对于大部分三柱损伤的爆裂骨折患者可以采用单一后路爆裂区椎体切除重建术。
相对于以往的经后路椎体全切或次全切除重建前中柱,本改良术式保留了非爆裂区的骨质、终板及相应的椎间盘,使得椎体纵向切除范围明显减少,所需要置入的前方支撑物长度明显缩短,降低置入难度。从而减少手术创伤、缩短手术时间、降低神经损伤发生率。手术的出血高峰往往是椎体切除期和前方支撑体放置期,通过降低前方支撑体置入难度,减少术中反复透视时间,可以明显减少术中出血。本观察组平均手术时间、术中出血量、住院时间、住院费用以及术后VAS评分均低于对照组(P<0.05)。证实该改良术式可以减少手术创伤、缩短手术时间。
由于本改良术式保留了非爆裂区的骨质,前方支撑物一端对应终板,而另一端界面对应的是椎体松质骨,植骨块、融合器及钛网下沉是需要考虑的问题。JANG等[24]208例胸腰椎爆裂骨折行后路融合内固定术后至少1年的患者进行随访,分析认为年龄(>43岁)和术前椎体塌陷(>54%)是预估胸腰椎爆裂骨折后路融合内固定术后产生椎体再塌陷、内固定失效的独立因素。本观察组22例病例,随访24~36个月,未见钛网、融合器等前方重建支撑物塌陷、移位及明显下沉,无内固定失效,无明显后期高度丢失,末次随访时平均节段性后凸COBB角,观察组与对照组无差异。考虑支撑物-松质骨界面无明显下沉的原因可能为:该类高能量损伤的患者多为青壮年,骨质密度良好;椎体损伤时,非爆裂区的松质骨被轴向暴力紧密挤压,提高了该区的骨质密度;坚强的后路固定和广泛的侧后方植骨分担了部分前方负荷。然而,本组病例数量相对仍较少,随访时间最长36个月,仍需要进一步观察远期疗效。
