间歇声门下负压吸引技术在重症神经系统疾病患者人工气道护理中的应用效果研究
2021-12-09张春梅
张春梅
(核工业四一六医院,四川 成都 610051)
机械通气是临床上常用的一种通气手段,是指为患者建立人工气道,然后在呼吸机的帮助下维持其气道通畅,改善其肺功能,防止其机体缺氧及二氧化碳蓄积的一种治疗方式。重症神经系统疾病患者多存在呼吸困难的症状,对其进行机械通气是改善其呼吸困难、预防其发生呼吸衰竭的有效手段。声门下吸引又被称为气囊上滞留物引流,是指将附着于气管导管管壁内的引流管置于气囊上,对气囊上的滞留物进行间断或持续引流的一种方式[1]。近年来,声门下负压吸引技术在重症患者的人工气道护理中逐渐得到应用。有研究发现,对接受机械通气的患者进行人工气道护理时,若声门下负压吸引技术应用不当,易导致其出现气道出血、咳嗽等不适反应[2]。本文主要是探讨间歇声门下负压吸引技术在重症神经系统疾病患者人工气道护理中的应用效果。
1 资料及方法
1.1 一般资料
选择2018 年5 月至2019 年7 月期间我院收治的60 例建立人工气道进行机械通气的重症神经系统疾病患者作为研究对象。其纳入标准是:病情符合重症神经系统疾病的诊断标准;进行机械通气的时间≥48 h ;入组前无肺部感染或其他严重的呼吸系统疾病;其家属知悉本研究内容,并签署了自愿参与本研究的《知情同意书》。其排除标准是:预计的生存期<1 周;合并有咽喉部疾病或严重的呼吸系统疾病;进行机械通气的时间<48 h ;存在由其他原因导致的气道黏膜出血;病历资料缺失。按照入院时间的不同将其分为对照组(n=30)和观察组(n=30)。在对照组30例患者中,有女性患者2 例,男性患者28 例;其年龄为23 ~85 岁,平均年龄为(63.87±14.07)岁;其中,脑出血患者有14 例,脑梗死患者有6 例,颅脑损伤患者有4 例,颅内感染患者有6 例。在观察组30 例患者中,有女性患者5 例,男性患者25 例;其年龄为15 ~82 岁,平均年龄为(61.63±15.94)岁;其中,脑出血患者有14 例,脑梗死患者有6 例,颅脑损伤患者有7 例,颅内感染患者有3 例。两组患者的一般资料相比,差异无统计学意义(P>0.05)。
1.2 方法
对两组患者均进行对症治疗及机械通气,人工气道的建立方法是进行气管插管或气管切开术。在进行机械通气期间,对两组患者均进行常规的气道护理,方法是:将气管导管气囊内的压力控制在25 ~30 cmH2O 之间,每隔6 h 对气囊内的压力进行1 次检测。若发现气囊内的压力不足,需及时向气囊内充气。根据患者的痰量定期为其吸痰,在每次吸痰前需为其吸入纯氧约3 min。加强对患者进行口腔护理,以减少其口腔内的病原菌,预防其发生肺部感染。密切监测患者的生命体征,定期评估其意识状态、思维能力等,积极预防其发生谵妄。在此基础上,采用间歇声门下负压吸引技术对观察组患者进行气道护理,方法是:在对患者进行气管插管或气管切开术时,置入声门下吸引导管,将声门下吸引导管与一次性负压引流瓶相连接,保持负压为60 ~80 mmHg,每隔2 ~4 h 对气道内的分泌物进行1 次负压吸引,每次持续5 min。负压吸引结束后将气管导管气囊内的压力恢复至25 ~30 cmH2O。
1.3 观察指标
护理后,比较两组患者气道黏膜的总出血量、气道分泌物的总排出量、进行机械通气的时间及呼吸机相关性肺炎的发生率。
1.4 统计学方法
采用SPSS17.0 for windows 软件包处理本研究中的数据,计量资料用±s表示,用t检验,计数资料用%表示,用χ²检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 对比护理后两组患者的各项临床指标
护理后,观察组患者气道黏膜的总出血量少于对照组患者,其气道分泌物的总排出量多于对照组患者,其进行机械通气的时间短于对照组患者,差异有统计学意义(P<0.05)。详见表1。
表1 对比护理后两组患者的各项临床指标(± s)
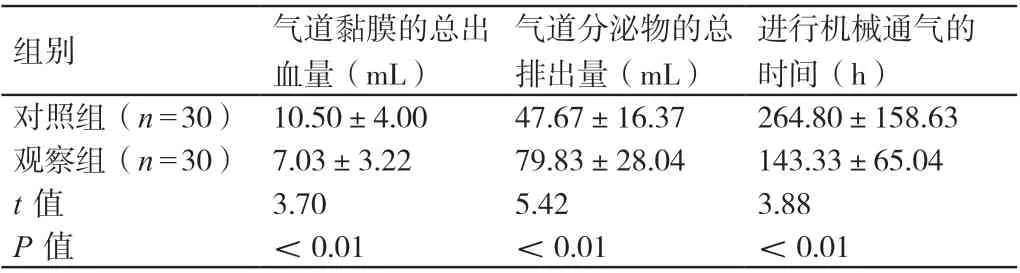
表1 对比护理后两组患者的各项临床指标(± s)
气道分泌物的总排出量(mL)组别 气道黏膜的总出血量(mL)进行机械通气的时间(h)对照组(n=30) 10.50±4.00 47.67±16.37 264.80±158.63观察组(n=30) 7.03±3.22 79.83±28.04 143.33±65.04 t 值 3.70 5.42 3.88 P 值 <0.01 <0.01 <0.01
2.2 对比护理后两组患者呼吸机相关性肺炎的发生率
护理后,对照组患者呼吸机相关性肺炎的发生率为26.67%,观察组患者呼吸机相关性肺炎的发生率为10.00%,二者相比差异有统计学意义(P<0.05)。详见表2。
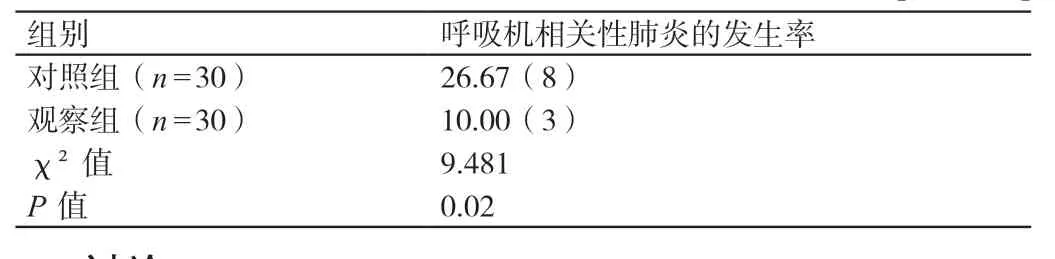
表2 对比护理后两组患者呼吸机相关性肺炎的发生率[%(例)]
3 讨论
人工气道在重症监护室(intensive care unit,ICU)危重症患者的抢救中应用较广泛。为患者建立人工气道进行机械通气能维持其气道通畅,改善其肺功能和氧合指数,避免其机体缺氧。但人工气道的建立势必会改变人体呼吸道正常的解剖和生理结构。有研究指出,人工气道的建立不仅会削弱气道防御病原微生物进入下呼吸道的机制,还易导致口咽部定植的细菌被吸入到肺组织中,从而易引起肺部感染。接受机械通气的患者在咳嗽或变换体位时,可引起一过性气囊压力降低,导致气囊与气管壁间不能完全闭合,从而可使大量的病原微生物经气囊与气管的间隙进入到下呼吸道,造成肺部感染,引起呼吸机相关性肺炎。另外,建立人工气道的患者通常都需要留置胃管,而胃管的置入会导致贲门括约肌的收缩功能下降,从而可增加患者胃内容物反流的发生率[3]。秦玉荣等[4]指出,为重症神经系统疾病患者建立人工气道进行机械通气会改变其咽喉部正常的生理状态,使其气道黏膜的天然防御功能遭到破坏,使气道纤毛系统对分泌物的清除能力及生理反射咳嗽机制被削弱,从而易引起肺部感染等并发症。《中国成人医院获得性肺炎与呼吸机相关肺炎诊断和治疗指南(2018 版)》中指出,为接受机械通气48 h 以上的患者应用声门下负压吸引技术,可明显降低其呼吸机相关性肺炎的发生率。究其原因主要是,采用传统的吸痰法为此类患者吸痰不能很好地处理气囊上方的黏液,而应用声门下负压吸引技术可有效地将气囊上方的黏液吸除干净,避免细菌沿气囊周围扩散,进而可有效地降低患者肺部感染、呼吸机相关性肺炎的发生率[5-6]。声门下负压吸引技术可分为间断性负压吸引技术与持续性负压吸引技术两种。应用持续性声门下负压吸引技术可对气道内的分泌物进行持续负压吸引,排痰效果显著,但易损伤气道黏膜,且长期进行负压吸引起还会导致气道内的温度、湿度发生不同程度的改变,使气道内的水分丢失,进而引起气道局部出血、气道黏膜干燥等并发症[7]。采用间断声门下负压吸引技术为患者吸痰对其气道温度、湿度的影响较小,可给气道黏膜提供充分的休息时间,能将对气道黏膜造成的损伤与刺激降到最低。秦玉荣等[4]指出,采用间断声门下负压吸引技术(两次负压吸引的间隔时间为4 h)为建立人工气道的患者吸痰,不仅能降低其呼吸机相关性肺炎的发生率,还能减轻其气道黏膜损伤。本研究中,我们每隔2 ~4 h 采用声门下负压吸引技术为观察组患者吸痰1 次。但若患者气道分泌物的量较多,可适当缩短两次吸痰的间隔时间;若其气道分泌物的量较少,也可适当延长两次吸痰的间隔时间。在采用持续性声门下负压吸引技术为患者吸痰时,其气道黏膜出血的发生率较高。究其原因主要是,持续应用声门下负压吸引技术进行吸痰易导致呼吸道纤毛断裂及气道黏膜破损。而采用间断声门下负压吸引技术为患者吸痰能给气道黏膜提供充分的休息时间,对气道黏膜造成的影响及损伤较小,进而可降低患者气道黏膜出血的发生率[8-9]。
本研究的结果证实,采用间歇声门下负压吸引技术对接受机械通气的重症神经系统疾病患者进行人工气道护理的效果显著,能减少其气道黏膜的出血量,促进其气道内分泌物的排出,缩短其进行机械通气的时间,降低其呼吸机相关性肺炎的发生率。
