保留乳头乳晕的乳腺癌改良根治术与传统乳腺癌改良根治术的临床效果比较
2021-12-08张莉华赵海霞马晓镤
张莉华 赵海霞 马晓镤
乳腺癌发病率位居女性恶性肿瘤之首,且逐渐年轻化,早期诊断和治疗尤为关键[1]。传统乳腺癌治疗以全乳切除术为主,但因造成乳房缺失破坏女性第二性征[2]。乳头乳晕复合体是乳腺重要的组成部分,保留乳头乳晕是否存在复发风险。鉴于此,本研究比较NSM和MRM的临床效果及复发率,报告如下。
1 资料与方法
1.1 一般资料
选择我院2016年10月至2018年1月收治的78例早期乳腺癌患者,采用随机数字表法分为两组,每组各39例。对照组年龄31~59岁,平均年龄(42.62±2.15)岁。体质量指数18~27kg/m2,平均体质量指数(22.14±0.78)kg/m2;病灶长径1.02~2.98 cm,平均长径(1.97±0.20)cm;TNM分期:Ⅰ期21例,Ⅱ期18例。观察组年龄32~58岁,平均年龄(42.59±2.13)岁;体质量指数19~26 kg/m2,平均体质量指数(22.12±0.76)kg/m2;病灶长径1.04~3.00 cm,平均长径(1.99±0.21)cm;TNM分期:Ⅰ期22例,Ⅱ期17例。两组资料比较,差异无统计学意义(P>0.05)。
1.2 入选标准
纳入标准:均经病理学检查确诊;单发肿瘤,病灶长径≤3 cm;语言、认知功能正常,不影响正常交流;患者知情同意。排除标准:有乳腺手术史者;钼靶X线提示腋窝淋巴结发现远处转移者;乳晕与边缘皮肤有橘皮样改变者;合并免疫系统疾病、凝血功能障碍者。
1.3 方法
对照组实施MRM,术前设计乳房和腋窝切口,实施全麻,行梭形手术切口,以肿瘤为中心,切除包括乳头在内的>3 cm皮肤,同时行胸大肌间、整个乳房、腋窝淋巴结清扫术,解剖锁骨下血管。放置引流管于腋下,缝合,包扎。观察组实施NSM,实施全身麻醉,根据乳房大小、形态做梭形切口,切口剧肿瘤边缘≥2.0 cm。切除乳腺肿瘤表面皮肤部分,游离周围皮瓣,皮瓣下留薄层脂肪组织,保证乳头乳晕复合体供应。清扫腋窝及乳腺组织,切取如腺体组织送病理检查,确保无细胞浸润,切除胸肌筋膜、皮下乳腺腺体及腋下淋巴组织,保留胸肩胛下血管及背神、胸肌、胸长、胸肋间臂神经。放置引流管于胸壁及腋窝,缝合包扎。两组术后均给予GEF(表柔比星、环磷酰胺、氟尿嘧啶)辅助化疗,4周为1个周期,共治疗6个周期。
1.4 观察指标
乳房美容效果:乳房外观正常,双侧对称,两乳头水平相距<2 cm,手感与对侧无明显差异为优;乳房外观基本正常,双侧对称,两乳头水平相距2~3 cm,手感与对侧相差不明显为良;乳房外观较对侧小,双侧不对称,两乳头水平相距>3 cm,手感与对侧存在明显差异为差。激素水平:抽取患者静脉血5 ml,离心分离取血清,采用电化学发光法于术前、术后6个月检测血清游离甲状腺素(FT4)和游离三碘甲腺原氨酸(FT3)。免疫功能:采用美国BD Biosciences FACSAriaⅢ流式细胞分选仪于术前、术后6个月检测T淋巴亚群(CD4+、CD8+和CD4+/CD8+)。术后随访3年,期间每3个月随访1次,统计局部复发率、远处转移率。
1.5 统计学分析
2 结果
2.1 乳房美容效果
乳房美容效果观察组较对照组高,差异有统计学意义(P<0.05),见表1。
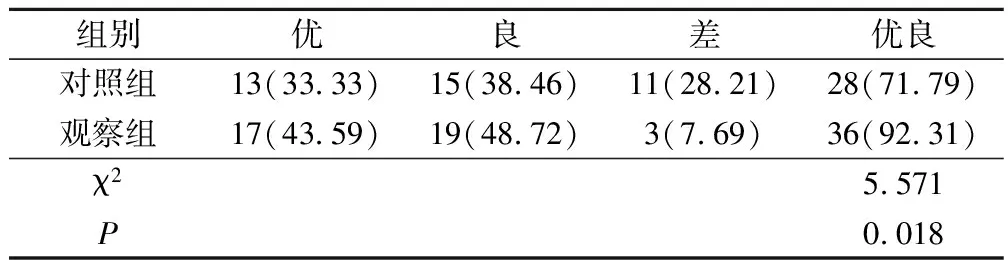
表1 两组美容效果比较(例,%)
2.2 激素水平
两组术后FT4、FT3水平较术前升高,且观察组更高,差异有统计学意义(P<0.05),见表2。
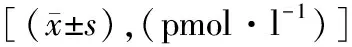
表2 两组激素水平比较
2.3 免疫功能
两组术后CD4+、CD4+/CD8+均较术前降低,但观察组下降幅度较小,CD8+较术前升高,但观察组升高幅度较小,差异有统计学意义(P<0.05)。见表3。
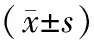
表3 两组免疫功能比较
2.4 复发率、远处转移率
两组复发率、远处转移率比较,差异无统计学意义(P>0.05),见表4。
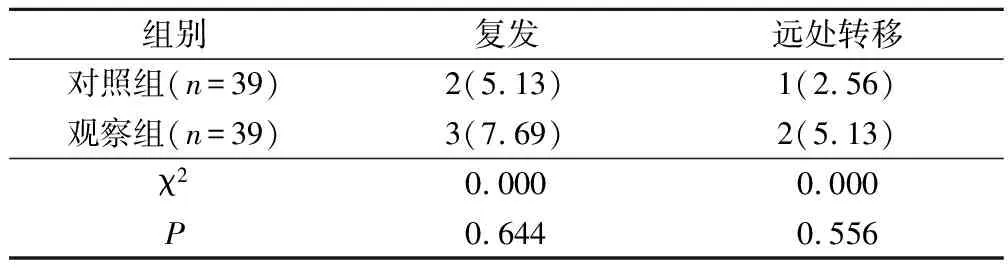
表4 两组疗效比较(例,%)
3 讨论
乳腺癌病因尚不完全清楚,多认为与生活方式、雌激素分泌、膳食结构变化等因素有关,预后往往较差,严重威胁患者生命安全[3]。外科手术是该病的首选治疗方式,MRM是临床常用术式,其保留了胸大、小肌,临床适用于Ⅰ、Ⅱ期患者,但其手术范围仍然较广,不符合现代女性对美学的追求[4]。现阶段外科手术治疗在重视手术效果的同时,趋向微创化、个体化、美观发展,摆脱胸壁丑陋、巨大的切口瘢痕,减轻患者心理压力。NSM是在MRM基础上,进一步保留乳头、乳晕的的完整性,可避免乳房再造时对乳头、乳晕的重建,有助于改善重建后美容效果。大量研究证实,对于肿瘤边缘距离乳头>2 cm的乳腺癌患者可采用NSM,且不会增加术后复发的风险[5-6]。
外科手术在对机体造成损伤同时,会引起严重的应激反应,引起机体内分泌、代谢及免疫功能抑制[7]。T淋巴亚群是机体免疫防御的重要因素,其免疫调节主要有CD4+和CD8+完成,CD4+/CD8+是衡量疾病严重程度和预后的重要指标,维持两者间平衡是维持机体免疫调节的关键。甲状腺功能减退时,雌激素会大量分泌,会增加乳腺癌风险。研究显示,乳腺癌患者中有90%患者存在甲状腺疾病,而甲状腺功能的亢进患者乳腺癌发生率较低[8]。本研究结果显示,观察组术后乳房美容优良率较对照组高,FT4、FT3水平较对照组高,CD4+、CD4+/CD8+较对照组高,CD8+较对照组低,两组复发率、远处转移率比较,差异无统计学意义,表明NSM和MRM治疗早期乳腺癌患者在控制复发率、远处转移方面效果相当,但在提高美容效果、改善激素水平和免疫功能方面NSM优于MRM。NSM由于对患者造成的创伤较小,因而有利于恢复机体细胞免疫功能,增强机体免疫功能,术后无需乳房再造,保留乳房的感知功能,利于获得患者满意[9-10]。另外,该术式能够促进乳腺癌患者甲状腺激素表达,控制乳腺癌复发。然而NSM存在严格的适应证,治疗时应严格把握一下适应证:①周围型肿瘤,且距乳晕≥2 cm;②乳腺癌为Ⅰ、Ⅱ期;③乳房和肿瘤大小比例;④肿瘤边界清楚。以保证手术治疗的有效性,降低术后复发率和远处转移率。此外,在手术实施过程中,应彻底结扎淋巴管,尽量避免电刀处理,腋下及胸壁各放置一根引流管,并及时抽取皮下积液,避免感染发生。
综上所述,MRM治疗早期乳腺癌能提高美容效果,改善激素水平和免疫功能,控制复发率和远处转移率,值得推广使用。
