无痛分娩联合新产程管理对低危产妇妊娠结局及母婴预后的影响
2021-10-29郑小雪刘珍陈蔼屏
郑小雪,刘珍,陈蔼屏
(1. 惠州市第一妇幼保健院妇产科;2. 惠州市第一妇幼保健院产科,广东惠州 516000)
在临床分娩管理中,合理的产程图对于分娩具有重要的指导意义,近年来,随着我国社会经济的发展及医疗水平的不断提高,传统的Friedman产程管理已经不能满足当前孕妇的临床需求,使其在临床中使用适应性日益降低[1]。为满足产妇更高的临床需求,中华医学会妇产科学分会于2014 年发表的“新产程标准及处理的专家共识”中倡导、推荐临床使用新产程标准[2]。本研究探讨了在低危产妇中实施无痛分娩+新产程管理模式,分析其对妊娠结局及母婴预后的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2020年6月至2021年2月惠州市第一妇幼保健院收治的低危产妇80 例为研究组,另选取2015年1月至2017年12月收治的低危产妇80例为对照组。对照组:年龄20~34 岁,平均年龄(26.15±3.27)岁;孕周37~40 周,平均分娩孕周(39.26±1.01)周;初产妇49 例,经产妇31 例。观察组:年龄20~35 岁,平均年龄(26.52±3.33)岁;孕周37~41 周,平均分娩孕周(39.41±1.12)周;初产妇48 例,经产妇32 例。两组产妇资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①参照《孕产妇妊娠风险评估与管理工作规范》[3]中低危产妇的诊断标准;②年龄18~35 岁,单胎妊娠,分娩时足月;③妊娠未接触过大量放射线、有毒物等影响胎儿结局者。排除标准:①早产、过期妊娠及多胎与畸胎妊娠者;②合并异常妊娠病史者;③产科及子宫手术史者。研究经惠州市第一妇幼保健院医学伦理委员会审批通过,所有患者及家属均知情并签署知情同意书。
1.2 方法 两组产妇均给予无痛分娩方案。对照组在进行无痛分娩过程中,给予传统Friedman产程标准管理,若潜伏期时间>16 h,则视为潜伏期延长;若活跃期时间>8 h,则判定为活跃期延长;若宫口扩张停滞,且停滞时间>2 h,则判定为活跃期停滞;当初产妇的第二产程时间>3 h,或者经产妇第二产程时间>1 h,则判定为第二产程延长;滞产:产妇总体产程在24 h以上。研究组在无痛分娩中采用新产程时限管理:潜伏期延长(初产妇潜伏期>20 h,或者经产妇潜伏期>14 h)不作为剖宫产的指征,破膜后,缩宫素静脉滴注时间为12~18 h,则判定为引产失败;排除怀疑胎儿窘迫及头盆不对称情况下,产妇的产程进展缓慢,也不作为剖宫产的指征;医护人员对产妇密切观察,并以宫口开至6 cm作为时间起点作为进入活跃期,当破膜后,对产妇的宫缩情况进行判断:宫缩正常下,宫口扩张停滞时间>4 h;宫缩欠佳下,宫口扩张停滞时间>6 h,则视为活跃期停滞,此时可作为急诊剖宫产的指征;当初产妇的第二产程时间>4 h,或者经产妇第二产程时间>3 h,则判定为第二产程延长。
1.3 观察指标 比较两组产妇的产程时间、分娩方式及会阴结局:I°指会阴部皮肤及阴道入口黏膜撕裂,出血不多;II°裂伤指裂伤已达会阴体筋膜及肌层,累及阴道后壁黏膜,向阴道后壁两侧沟延伸并向上撕裂,解剖结构不易辨认,出血较多;Ⅲ°度裂伤指裂伤向会阴深部扩展,肛门外括约肌已断裂,直肠黏膜尚完整;比较两组产妇母婴结局情况,包括产后出血、产后尿潴留、新生儿窒息、宫内窘迫及巨大儿发生等。
1.4 统计学分析 采用SPSS 21.0统计学软件,计量资料采用(±s)表示,采用t检验;计数资料以[例(%)]表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组产妇的产程时间比较 研究组产妇第一产程时间、总产程长于对照组(P<0.05),两组产妇第二、三产程时间比较,差异无统计学意义(P>0.05),见表1。
表1 两组产妇的产程时间比较(±s)
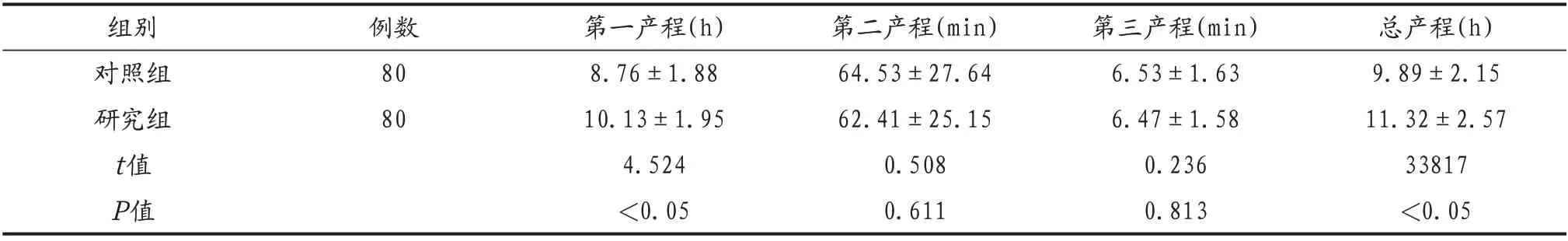
表1 两组产妇的产程时间比较(±s)
组别对照组研究组t值P值例数80 80第一产程(h)8.76±1.88 10.13±1.95 4.524<0.05第二产程(min)64.53±27.64 62.41±25.15 0.508 0.611第三产程(min)6.53±1.63 6.47±1.58 0.236 0.813总产程(h)9.89±2.15 11.32±2.57 33817<0.05
2.2 两组产妇分娩方式及会阴结局比较 研究组自然分娩率高于对照组,剖宫产率低于对照组(P<0.05),两组会阴结局比较差异无统计学意义(P>0.05),见表2。

表2 两组产妇分娩方式及会阴结局比较(例)
2.3 两组母婴结局比较 两组产妇产后出血、产后尿潴留、新生儿窒息、宫内窘迫及巨大儿发生率差异无统计学意义(P>0.05),见表3。
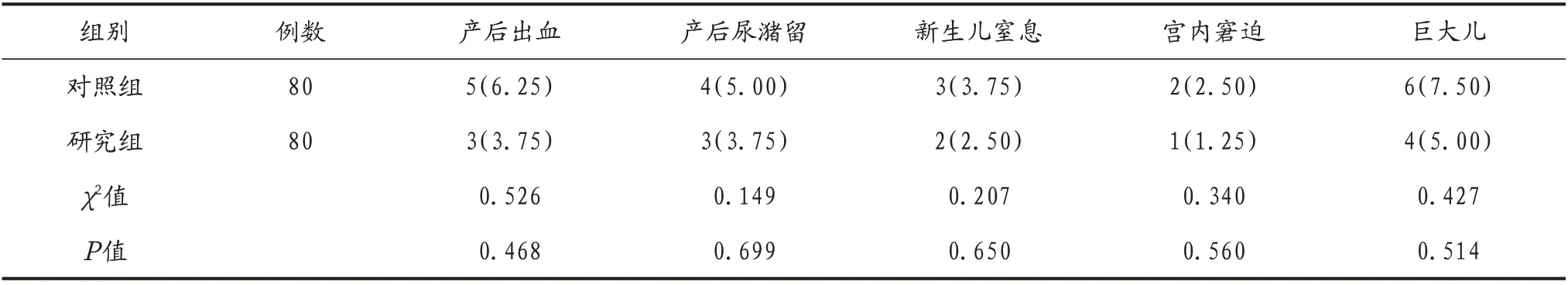
表3 两组母婴结局比较[例(%)]
3 讨论
自然分娩作为分娩的一种方式,是每个女性一生中可能经历的过程[3]。在自然分娩的过程中,由于各种因素的影响,包括胎儿压迫、子宫正常收缩等,会导致女性在分娩过程中,需要忍受巨大的疼痛,还会有产前焦虑、恐惧等不良情绪。随着人类社会的进步,产妇分娩方式发生了显著变化,剖宫产术具有肌肉松弛效果好、镇痛确切及利于术后镇痛等优点,剖宫产率呈不断持续上升趋势[4]。尤其是初产妇通常会受不良情绪影响,导致第一产程时间比经产妇较长,其难受的宫缩疼痛时间也随之延长,受剧烈生理疼痛及焦虑、恐惧和紧张等不良情绪影响,会诱导其进一步分泌肾上腺皮质激素、内啡肽、儿茶酚胺及致痛物质的产生,增加了其对疼痛的敏感性,最后形成紧张、疼痛、恐惧的恶性循环,因此部分产妇会选择剖宫产,进而使母婴不良结局的风险增大[5-6]。对产妇实行无痛分娩,通过局部麻醉后,可缓解疼痛,起到良好的镇痛效果,并利于产妇产后身体功能的快速恢复[7]。分娩镇痛,可对低危产妇有重要意义。
既往研究表明,在产科临床中,传统的Friedman产程管理标准起到了重要作用,对产妇的顺利分娩及母婴良好的结局有着不可忽视的作用,但受各种外界因素的影响,较多的产妇仍会选择进行剖宫产[8]。黄易等[7]研究指出,采用新产程标准进行产妇产程管理,有助于提高自然分娩率,从而可进一步提高母婴结局。
本研究结果提示,研究组第一产程时间、总产程(10.13±1.95、11.32±2.57)h长于对照组(8.76±1.88、9.89±2.15)h(P<0.05),这是因为通过新产程管理可在分娩中发挥重要作用,给予孕妇充足的试产时间,可有效延长无痛分娩产妇第一产程时及总产程时间。同张伟强等[9]相关报道结果一致。同谌雯丽等[10]相关报道结果一致。本研究结果显示,研究组产妇产后出血(3.75%)、产后尿潴留(3.75%)、新生儿窒息(2.50%)、宫内窘迫(1.25%)及巨大儿发生率(5.00%),与对照组差产后出血(6.25%)、产后尿潴留(5.00%)、新生儿窒息(3.75%)、宫内窘迫(2.50%)及巨大儿发生率(7.50%)差异无统计学意义(P>0.05)。这是因为无痛分娩联合新产程管理可使分娩期间产妇承受疼痛程度降低,避免少数产妇可能有晕厥风险,降低难产的概率,对母婴安全有利,可最大程度的为孕产妇的安全提供保障。
综上所述,无痛分娩联合新产程管理可延长第一产程及总产程时间,但通过新产程管理的实施可有效提高产妇自然分娩率,从而更利于良好的母婴结局,本研究受样本量限制,结果难免有偏倚,后续需扩大样本量深入研究。
