超声引导腹直肌鞘阻滞对腹腔镜下胃癌根治术后镇痛的影响
2021-10-16付代伏李家志
付代伏,丁 勇,张 桥,李家志
(安徽省舒城县人民医院麻醉科 安徽 六安 231300)
腹腔镜下胃癌根治术的实施需在良好麻醉基础上实现,故患者均需接受全身麻醉提供手术条件,但单一全身麻醉术中麻醉、镇静及术后镇痛效果均有限,易引发术后不良预后。超声引导下局部麻醉阻滞技术作为现阶段腹腔镜下腹部手术全身麻醉主要联合麻醉方式,具有显著术后镇痛辅助效果,但不同局部麻醉阻滞应用模式或具有不同镇静、镇痛效果及预后恢复影响,应合理选择[1]。因此,为对比研究超声引导腹直肌鞘阻滞对腹腔镜下胃癌根治术后镇痛的影响,特设本次研究。现报道如下。
1.资料与方法
1.1 一般资料
2020年1月—2021年3月,随机抽选于本院接受腹腔镜下胃癌根治术治疗患者共66例,将患者依据顺序编码分组法划分组别为对照组33例(全身麻醉+TPAB)、观察组33例(全身麻醉+TPAB+RSB),开展对比性临床研究。
对照组男21例,女12例,年龄49~77岁,平均年龄(62.57±4.72)岁,体重46~82 kg,平均(64.04±4.25)kg, BMI:16~26 kg/m2;观察组男22例,女11例,年龄53~77岁,平均年龄(63.02±4.78)岁,体重45~81 kg,平均(63.29±4.14)kg,BMI:15~27 kg/m2。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:(1)经临床胃癌确诊者;(2)ASA分级Ⅰ~Ⅲ级,具备腹腔镜术式指征;(3)实验室检验血液指标及免疫功能结果均正常;(4)自愿加入本次研究。排除标准:(1)严重肥胖者;(2)既往恶性肿瘤病史者;(3)研究麻醉用药过敏者。
1.2 方法
(1)全身麻醉,患者均接受全身麻醉,即先行咪达唑仑(0.05 mg/kg)、丙泊酚(2 mg/kg)、顺阿曲库铵(0.3 mg/kg)、舒芬太尼(30 μg)麻醉诱导,气管插管术行机械通气,术中静脉泵注瑞芬太尼0.1~0.3 μg·kg-1·min-1、丙泊酚 3~5 mg·kg-1·h-1维持麻醉[2]。(2)超声引导下TPAB,全身麻醉后,经超声引导辅助于患者第12肋、髂嵴腋中线处腹外斜肌、腹内斜肌及腹横肌水平位置经腹壁前内侧向后外侧穿刺22 G神经阻滞针,待针尖进入腹内斜肌、腹横肌中间位置时,注射实验剂量,确认超声液性暗区,其后回抽确认无回血、无空气后,行阻滞麻醉(0.25%罗哌卡因15 mL)。对侧阻滞麻醉方法相同[3]。(3)超声引导下RSB,完成TPAB后,经超声引导辅助确认腹直肌、腹直肌后间隙位置,完成定位后取22 G神经阻滞针采用平面内技术进针,待针头进入腹直肌、腹直肌后鞘之间注射实验剂量,待确认液性暗区成像,回抽无回血、无空气后,行阻滞麻醉(0.25%罗哌卡因15 mL),对侧阻滞麻醉方法相同[4]。患者术后均接受PCIA舒芬太尼术后镇痛(舒芬太尼100 μg+地佐辛5 mg+氟哌利多2.5 mg),术中接受肌松TOF监测,依据肌松变化情况追加肌松药剂量。
1.3 观察指标
统计患者术后镇痛维持效果、围麻醉期肌松药、自控镇痛应用情况及术后恢复情况。
1.4 统计学方法
采用SPSS 24.0统计软件进行数据处理。正态分布的计量资料采用均数±标准差(±s)表示,组间比较采用t检验,计数资料用频数和百分比(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2.结果
2.1 两组镇痛、镇静效果比较
患者术后PACU监护期间疼痛不适及麻醉镇静效果均呈逐渐加剧后减弱趋势,术后4、8、12、16 h,观察组NRS评分均低于对照组,Ramsay、BCS评分均高于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组镇痛、镇静效果比较(±s,分)
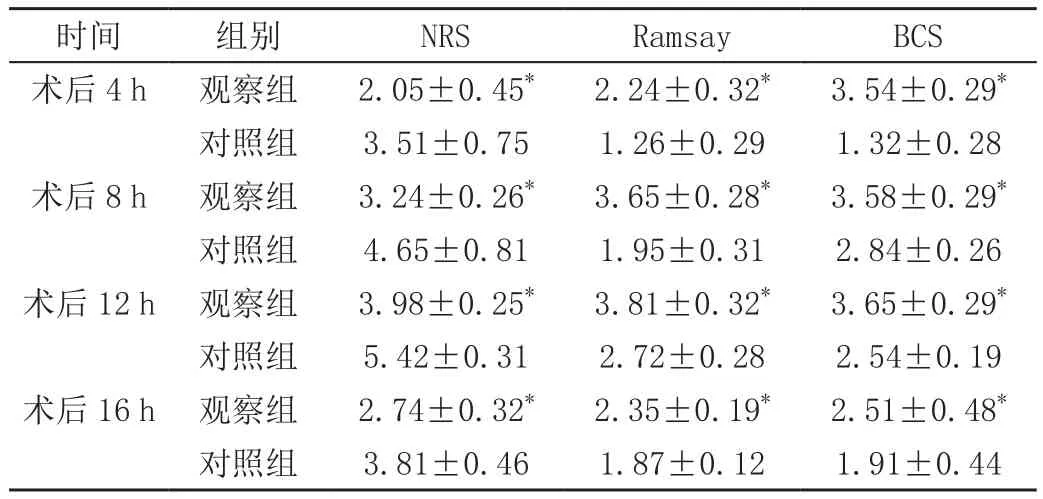
表1 两组镇痛、镇静效果比较(±s,分)
注:*差异有统计学意义(P<0.05)。
时间 组别 NRS Ramsay BCS术后4 h 观察组 2.05±0.45* 2.24±0.32* 3.54±0.29*对照组 3.51±0.75 1.26±0.29 1.32±0.28术后8 h 观察组 3.24±0.26* 3.65±0.28* 3.58±0.29*对照组 4.65±0.81 1.95±0.31 2.84±0.26术后12 h 观察组 3.98±0.25* 3.81±0.32* 3.65±0.29*对照组 5.42±0.31 2.72±0.28 2.54±0.19术后16 h 观察组 2.74±0.32* 2.35±0.19* 2.51±0.48*对照组 3.81±0.46 1.87±0.12 1.91±0.44
2.2 两组围麻醉期肌松药、自控镇痛应用情况比较
观察组麻醉诱导肌松药剂量,术中追加肌松药剂量、瑞芬太尼用量,术后PCIA按压次数均低于对照组,观察组镇痛泵剩余瑞芬太尼用量大于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组围麻醉期肌松药、自控镇痛应用情况比较(±s)
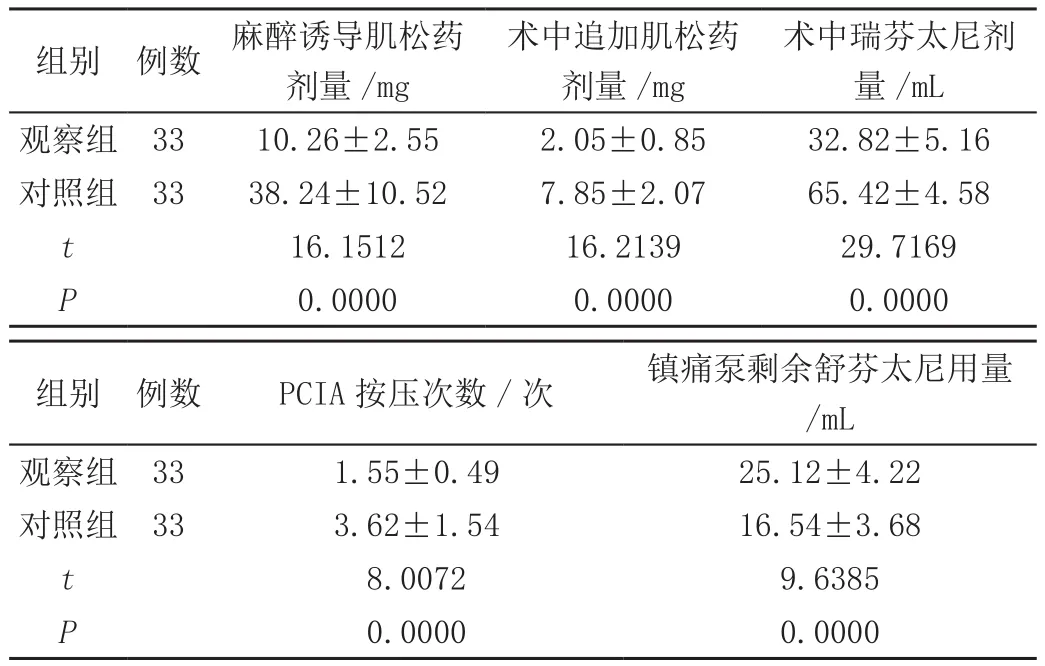
表2 两组围麻醉期肌松药、自控镇痛应用情况比较(±s)
组别 例数 麻醉诱导肌松药剂量/mg术中追加肌松药剂量/mg术中瑞芬太尼剂量/mL观察组 33 10.26±2.55 2.05±0.85 32.82±5.16对照组 33 38.24±10.52 7.85±2.07 65.42±4.58 t 16.1512 16.2139 29.7169 P 0.0000 0.0000 0.0000组别 例数 PCIA按压次数/次 镇痛泵剩余舒芬太尼用量/mL观察组 33 1.55±0.49 25.12±4.22对照组 33 3.62±1.54 16.54±3.68 t 8.0072 9.6385 P 0.0000 0.0000
2.3 两组术后恢复情况比较
观察组术后PACU监护用时、术后住院时间短于对照组,观察组PACU内肌无力气、低氧血症发生率低于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组术后恢复情况比较
2.4 两组术后肌松恢复情况比较
观察组术后即刻、PACU监护30 min时候肌松TOF均高于对照组,术后肌松恢复用时(TOF≥90%)少于对照组,差异有统计学意义(P<0.05),见表4。
表4 两组术后肌松恢复情况比较(±s)

表4 两组术后肌松恢复情况比较(±s)
指标 例数 PACU 30 min时TOF 术后肌松恢复用时(TOF≥90)观察组 33 1.05±0.21 36.41±3.45对照组 33 0.92±0.18 42.35±5.68 t 2.9567 5.6004 P 0.0041 0.0000
3.讨论
腹腔镜下胃癌根治术治疗中受手术操作技术需求影响,患者需在全麻状态下接受手术治疗,以确保手术操作精确度及治疗安全性。但在相关研究中指出,腹部腔镜手术实施中,虽具有微创特点,但单一全身麻醉的实施受术中麻醉稳定性及有效肌松状态维持影响,多数患者术中需追加一定剂量麻醉药及肌松药,或可导致术后麻醉不良预后的发生,且术中、术后镇痛效果均存在显著局限性。针对上述情况,各类超声引导下腹部肌群阻滞麻醉技术的出现,已在多类腹部手术中开展联合麻醉应用,其中超声引导下TPAB阻滞麻醉技术,可在经腹外斜肌、腹内斜肌及腹横肌阻滞麻醉后,为腔镜手术实施提供良好肌松程度,但术后镇痛提升效果不佳,故在相关研究中指出,腹腔镜下胃癌根治术患者术后疼痛主要源自腹直肌部位,故在超声引导下TPAB基础上联合超声引导下RSB技术,则可在有效阻滞腹直肌局部神经传导基础上,有效降低患者术后疼痛体感,降低术后疼痛生理应激风险,效果确切[5-6]。
综上所述,超声引导腹直肌鞘阻滞在腹腔镜下胃癌根治术中的联合应用,可在减少患者围麻醉期内肌松、镇痛药物用量基础上,提升术后镇痛、镇静效果,降低术后恢复风险性,在麻醉镇痛效果及安全性均显著。
