妇女产后抑郁症发生现状及相关因素研究
2021-07-20李莉任娟
李莉,任娟
(十堰市妇幼保健院产科,十堰 442000)
产后抑郁症(postpartum depression,PPD)是全球孕产妇健康面临的主要挑战之一[1]。作为一种精神疾病,国内报道的PPD发病率在24.2%~32.53%[2-3]。PPD除了对母亲自身的影响外,亦会影响儿童的生长发育[4-5]。抑郁的发生与心理压力存在关联[6]。湖北省十堰市作为一个地级市,生活节奏缓慢,竞争压力不大。理论上说相较于国内大中城市,产妇面临的来自于工作与家庭的双重压力应该很小,但是在临床实践中亦有PPD发病的可能。本研究试图通过问卷调查明确经济不发达地区妇女PPD发病的相关因素,以期为母婴保健提供一定参考。
资料与方法
一、研究对象
收集分析2017年7月至2019年2月在我院住院分娩的产妇资料。
纳入标准:(1)年龄≥20岁;(2)意识清晰,能够进行良好的交流、沟通;(3)已婚。
排除标准:(1)不愿意接受此次调查;(2)存在妊娠期合并症;(3)合并多胎、早产、新生儿先天性疾病、新生儿死亡或病情危重者;(4)既往精神疾病史或精神疾病家族史;(5)发生产后并发症;(6)有认知功能障碍;(7)既往心理疾病史或心理疾病家族史;(8)孕期或产后突发重大生活事件,如离婚、失业、确诊大病、直系亲属重病或逝世等。
研究期限内符合标准的住院分娩产妇共947例。其中79例因不愿意参与此次调查剔除,45例因为其他原因剔除。实际纳入符合标准的823例妇女为研究对象。
二、调查工具
1.一般资料问卷:由本院医生参考既往文献进行设计。问卷内容包括:(1)社会人口学资料;(2)既往病史及家族史;(3)生活方式。
2.产后抑郁量表:应用Lee等编译的爱丁堡产后抑郁量表(Edinburgh postnatal depression scale,EPDS)中文版[7],评价调查对象的抑郁情况。量表共包括3个维度:(1)抑郁(4个条目);(2)焦虑(4个条目);(3)情感缺失(2个条目)。10个条目分别赋值0~3分,总分0~30分。调查对象总分≥13分为存在抑郁症状。得分愈高说明调查对象的抑郁程度愈严重。
3.舒适状况量表(General Comfort Questionnaire,GCQ)[8]:应用GCQ测定调查对象的生活舒适度。量表共包括环境、社会文化、心理、生理4个维度,30个条目。应用4级评分法,4表示“非常同意”,3表示“同意”,2表示“不同意”,1表示“非常不同意”。量表得分范围为30~120分。得分愈高说明调查对象愈舒适。总分>90分为高度舒适,60~90分为中度舒适,≤60分为低度舒适。
三、调查及资料分析
在妇女产后2个月时对其进行问卷调查。按照妇女PPD状况将调查对象分为PPD组(EPDS总分≥13分,179例)和非PPD组(EPDS总分<13分,644例)。对比分析两组妇女的问卷调查结果。
四、统计学方法
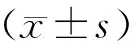
结 果
一、整体资料
本次调查的823名妇女中,产后抑郁妇女179人(PPD组),产后未抑郁妇女644人(非PPD组)。PPD发生率21.75%。
823名妇女中,平均怀孕次数(2.01±0.37)次,67名(8.14%)妇女既往有过流产经历;胎儿平均出生体重(3 249.81±489.92)g。
二、PPD组和非PPD组的一般资料比较
PPD组妇女的年龄、受教育年限、家庭人均月收入、GCQ得分均显著低于非PPD组(P<0.05)。PPD组妇女的EPDS得分、夫妻年龄差距、产后丈夫出差率、共同居住家庭成员数目、无业率、初产妇比例、01∶30am后就寝的比例均显著高于非PPD组(P<0.05)(表1)。
表1 不同患者特征在PPD组和非PPD组间的比较[(-±s),n]
二、妇女PPD的多因素研究
建立非条件Logistic回归模型,以妇女是否发生PPD为应变量(赋值1=是,0=否),以前述单因素分析(表1)中P<0.10的指标/因素为自变量。初选年龄、受教育年限等10个指标作为自变量。为提高统计效率并使回归结果清晰,将部分为连续数值的自变量,参考两组总均值或中值进行分段(分层),转化成两分类变量。部分原为多水平层的多分类变量,合并为两分类。各变量赋值见表2。

表2 回归哑变量赋值表
回归过程设定α剔除=0.10,α入选=0.05。回归结果显示:夫妻年龄差距、受教育年限等6个变量被保留入回归方程(P<0.05);其中,夫妻年龄差距大、受教育年限少、产后丈夫出差、共同居住家庭成员数目多、01∶30am后就寝、生活舒适度低是妇女抑郁的危险因素(OR>1,P<0.05)(表3)。
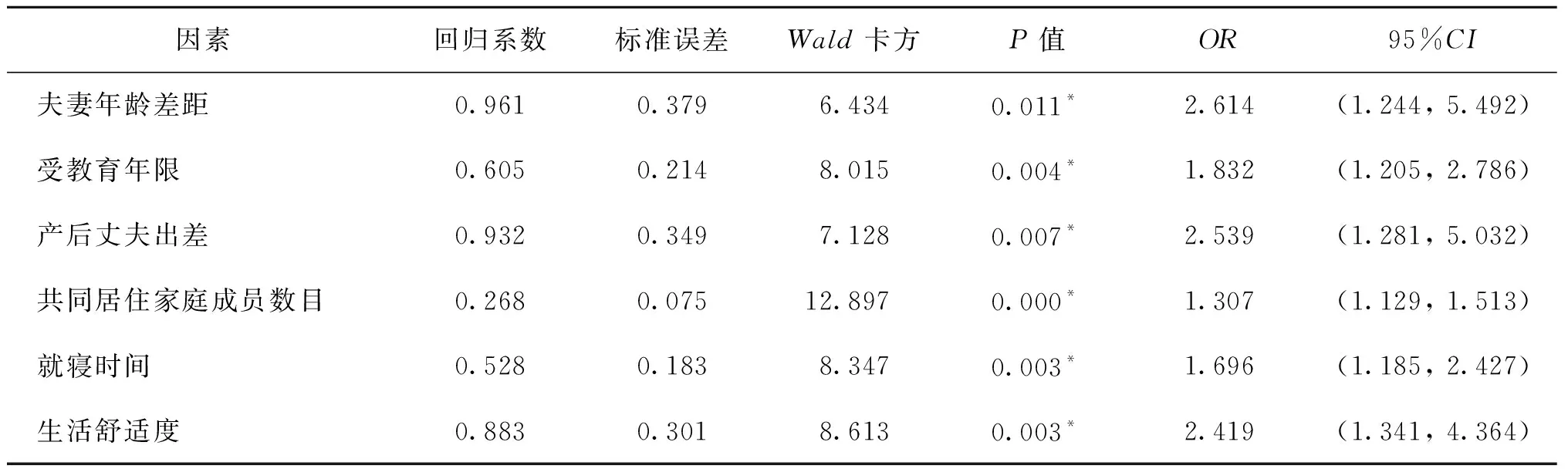
表3 妇女PPD的Logisitic回归分析
讨 论
作为一种心理疾病,PPD的发病存在病理改变。目前研究证实PPD患者存在脑白质纤维束损伤[9],且存在情绪调节相关脑区神经活动改变[10]。EPDS是临床常用筛查妇女PPD的量表。但不同研究中EPDS的抑郁筛查分界值存在差异。不同筛查界值的设置下,影响妇女PPD发病的相关因素存在差异[11]。如芦沁蕊等[12]以EPDS大于10分作为筛查抑郁的分界值。本研究应用临床常用的13分作为抑郁筛查的分界值。本次研究发现,在产后丈夫有出差行为的妇女中PPD发病率高。婚姻状况是人群抑郁发病的影响因素[13],妇女在产后更需要丈夫的照顾和支持;丈夫在这个阶段中缺席,即便是因为工作需要,妻子亦会感觉到受冷落,可能会影响夫妻感情。既往调查已经证实,夫妻关系差是导致妇女发生PPD的因素之一[14]。
家庭成员多亦容易导致妇女发生PPD。这与共同居住的人员增加后家庭关系复杂化有关,复杂的家庭关系往往更容易造成矛盾和冲突。已有研究证实,人际关系如父母关系、婆媳关系、夫妻关系和妇女PPD相关[15],特别是与丈夫家人(长辈)的关系是产妇PPD发病的独立危险因素[16]。本次调查中,家庭成员<5个人的家庭类型,妇女PPD发病率显著低于家庭成员≥5个人的家庭类型。对二胎产妇的调查发现,社会支持低也是妇女PPD发生的因素之一[17]。妇女产后面临照顾婴儿的压力,迫切需要来自亲人的支持。来自亲人的关心、爱护可以舒缓产妇的心理压力,但是长期多人共同居住又容易增加生活摩擦,因此适宜的家庭分工和角色定位更有助于缓解产妇心理压力,促进情绪稳定。
文化程度高的妇女可以主动获得优生优育及心理干预知识[18]。教育年限少可能会导致妇女缺乏对某些危险迹象的认识,包括孕期并发症及自我护理等,从而增加妇女PPD发生的风险。
睡眠质量差会导致产妇的抑郁情绪[19]。睡眠障碍会增加人群自杀意念、自杀企图及妇女产后疲乏[20-21]。本次研究发现,夜间睡眠的早或晚也会影响妇女情绪,晚睡会增加妇女抑郁的风险。在午夜01∶30am前入睡会大大降低妇女PPD的发病率。妇女产后长期入睡推迟一般有3方面原因:(1)生活习惯;(2)婴儿哭闹;(3)失眠。因此,临床医生在进行妇女产后健康咨询时,应建议家庭成员努力承担更多的责任,为产妇创造一个良好的睡眠环境,以防止PPD的发生。
本次调查中纳入研究的妇女生活舒适度均处于中低度,无生活舒适度高的样本,这可能与调查开展在产后2个月进行有关。但PPD组妇女的生活舒适度得分显著低于非PPD组妇女,仍然提示PPD的发生与否与生活舒适的主体感觉存在很大关联。
本次研究发现,夫妻年龄差异大的妇女更容易发生PPD。夫妻之间的年龄差距会影响其婚姻质量。坦桑尼亚报道,超过15岁的配偶年龄差距与暴力侵害妇女行为存在相关性[22]。韩国一项针对中老年夫妇的调查显示,与同龄夫妇相比,妻子和丈夫之间年龄差异每增加1~2年,抑郁症状的估计严重程度增加0.194(抑郁量表CESD-10得分)[23]。
无论是初产妇亦或是经产妇,家庭关系都是妇女PPD发病的影响因素[24]。配偶及其他家人在妇女产后应主动承担过多的责任,营造和谐的家庭氛围,给予产妇充分的陪伴与关心,帮助其逐步适应“妈妈”的角色;并引导妇女产后调整生活作息,以期降低妇女PPD发病的可能。产妇亦应调整心态,以更加积极的情绪面对生活。特别是近年来有研究报道,配偶在妇女产后亦会出现PPD症状[25]。家人在关心妇女产后身心健康的同时,亦应注意其配偶情绪的变化。以便配偶能够更好地完成照顾母婴的任务,从而降低妇女PPD的发病率。
本研究应用问卷调查方式,明确了经济不发达地区妇女PPD发病的影响因素,为临床制定相应的干预措施,提高妇女产褥期健康提供了参考。但本研究也存在一些不足之处:首先,本研究作为一项回顾性研究,妇女在被调查时的身心状态可能会影响对过去经历的判断,影响其准确性与真实性。其次,本次研究结果是基于妇女的自我报告,回忆偏差也可能发生在这项研究中。
