人工周期-冻融胚胎移植结局的相关影响因素分析
2021-07-20许浩丽蔡桂丰许伟标杨嫦玉张丽娜
许浩丽,蔡桂丰,许伟标,杨嫦玉,张丽娜
(珠海市妇幼保健院生殖中心,珠海 519001)
自从1985年人类第一例冻融胚胎移植(FET)健康婴儿出生以来,FET技术迅速发展,成为了人类辅助生殖技术重要的部分,可以避免新鲜周期超生理激素水平对妊娠结局的不良影响,并减少促排卵并发症如卵巢过度刺激综合征(OHSS)的风险等、增加取卵周期的累积成功率。越来越多的中心采用FET周期,而且获得与鲜胚移植周期相当的成功率。包括内膜准备方案在内的众多因素影响到FET周期的成功率。激素替代人工周期(HRT)方案简单、方便、经济,而且成功率较高,是FET周期最常用的准备内膜方法之一。本研究回顾性分析我中心于2019~2020年采用HRT方案准备内膜的FET周期(HRT-FET周期)的临床资料,分析相关的影响因素,旨在为进一步改善HRT-FET周期临床结局提供数据积累和参考。
资料与方法
一、研究对象
2019年1月至2020年12月在珠海市妇幼保健生殖中心接受FET治疗的不孕症患者。
纳入标准:年龄≤40岁;第一周期IVF/ICSI-ET助孕;全胚冷冻后第1次FET周期;HRT方案准备内膜;移植评分Ⅰ~Ⅱ级胚胎[1]。
二、诊疗回顾
1.子宫内膜准备:所有患者于月经第3天经阴道B超检查子宫内膜厚度及排除子宫腔异常情况,比如子宫内膜息肉等。如内膜厚度>6 mm,或卵巢内有>10 mm的液暗,在月经周期第5天或第7天再次阴道B超检查,如内膜厚度≤6 mm,卵泡消失或缩小即启动HRT内膜准备,否则即取消周期,或更改内膜准备方案。
内膜准备方案一:递增方案。口服戊酸雌二醇(仙灵制药,德国)3 mg bid,连续使用6 d;采用阴道B超监测子宫内膜厚度及形态,若子宫内膜厚度<8 mm、A型,戊酸雌二醇用量至4 mg bid,连续使用5~6 d。子宫内膜厚度增长至≥8 mm,检测血清雌二醇(E2)>367 pmol/L、孕酮(P)<3.18 nmol/L,同日转化内膜(详见以下转化方案);若子宫内膜厚度仍<8 mm,增加戊酸雌二醇用量至5 mg bid×3 d、6 mg bid×3 d,依次递增,如服用戊酸雌二醇达17~21 d,子宫内膜厚度仍<8 mm或≥16 mm或检测血清E2、P水平未能达到前述水平即取消周期。
内膜准备方案二:恒量方案。口服戊酸雌二醇3 mg bid,连续6 d;采用阴道B超监测子宫内膜厚度及形态,子宫内膜厚度增长至≥8 mm、A型,继续口服戊酸雌二醇3 mg bid,连续5~6 d。检测血清激素水平,E2>367 pmol/L、P<3.18 nmol/L且子宫内膜厚度增长至≥8 mm,同日转化内膜;如检测血清E2、P水平未能达到上述水平,子宫内膜厚度增长至≥8 mm,继续口服戊酸雌二醇3 mg bid×3 d,每3 d检测血清E2、P水平,达到上述水平且子宫内膜厚度增长至≥8 mm即转化内膜;如服用戊酸雌二醇达17~21 d,检测血清E2、P水平未能达到上述水平或子宫内膜厚度<8 mm或≥16 mm即取消周期。
转化内膜方案:方案一(递增方案):转化内膜第1天黄体酮(天津金耀)20 mg im qd,第2天黄体酮40 mg im qd,第3天黄体酮60 mg im qd,第4天开始黄体酮80 mg im qd×14 d直到验孕日;戊酸雌二醇原量服用至验孕日。方案二(恒量方案):转化内膜第1天始黄体酮80 mg im qd×17 d直到验孕日;戊酸雌二醇原量服用至验孕日。
2.胚胎冷冻及解冻:入组患者的卵裂期胚胎或囊胚均进行玻璃化冷冻及解冻,玻璃化冷冻及解冻操作与规程参照我中心的SOP手册。胚胎解冻后培养至当天下午,解冻后评分胚胎达Ⅰ~Ⅱ级者进行移植并入组;评分不达标者剔除出组。
3.胚胎移植:卵裂期胚胎于转化内膜的第4天上午解冻,下午移植;囊胚于转化内膜的第6天上午解冻,下午移植。移植胚胎数分4种情况:卵裂期胚胎1个或2个;囊胚1个或2个。患者取膀胱截石位,生理盐水抹洗外阴、阴道及宫颈,在B超监测下,将胚胎移植管的末端轻缓插至距宫底1~1.5 cm左右的位置,缓慢注入胚胎,稍等片刻后,缓慢拔出胚胎移植管,患者平卧0.5~1 h。
4.妊娠判定:胚胎移植后2周行血清HCG检测,>5 U/L者为HCG阳性。胚胎移植后4~5周B超检查胚胎发育情况及妊娠胎数,凡宫腔内有妊娠囊或流产、异位妊娠、多部位同时妊娠,经病理检查证实有绒毛者,均为临床妊娠。
三、观察分析指标
观察分析指标:年龄,人工周期子宫内膜准备启动日的子宫内膜厚度,戊酸雌二醇的服用方案,戊酸雌二醇服用天数,转化日血清E2、P水平,转化日内膜厚度,转化内膜黄体酮的使用方案;移植胚胎类型及胚胎数,妊娠结局。
四、统计学分析
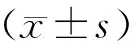
结 果
一、患者一般资料
本研究共纳入768个FET周期,其中妊娠组476周期,非妊娠组292周期。妊娠组平均年龄较非妊娠组小约3岁,有显著性差异(P<0.05);而两组间不孕年限、不孕因素、窦卵泡数(AFC)、体质量指数(BMI)、基础激素水平(FSH、 LH、E2)均无统计学差异(P>0.05)(表1)。
表1 患者基础资料[(-±s),n(%)]
二、FET周期内膜准备方案及胚胎移植相关参数比较
不同年龄、准备内膜启动日的不同子宫内膜厚度、戊酸雌二醇服用时长、转化日内膜厚度和移植胚胎类型/数量等因素下的妊娠结局比较,均有显著性差异(P<0.05);戊酸雌二醇的服用方案、转化日血清雌二醇水平和转化内膜黄体酮的使用方案等相关因素下的妊娠结局比较,均无统计学差异(P>0.05)(表2)。
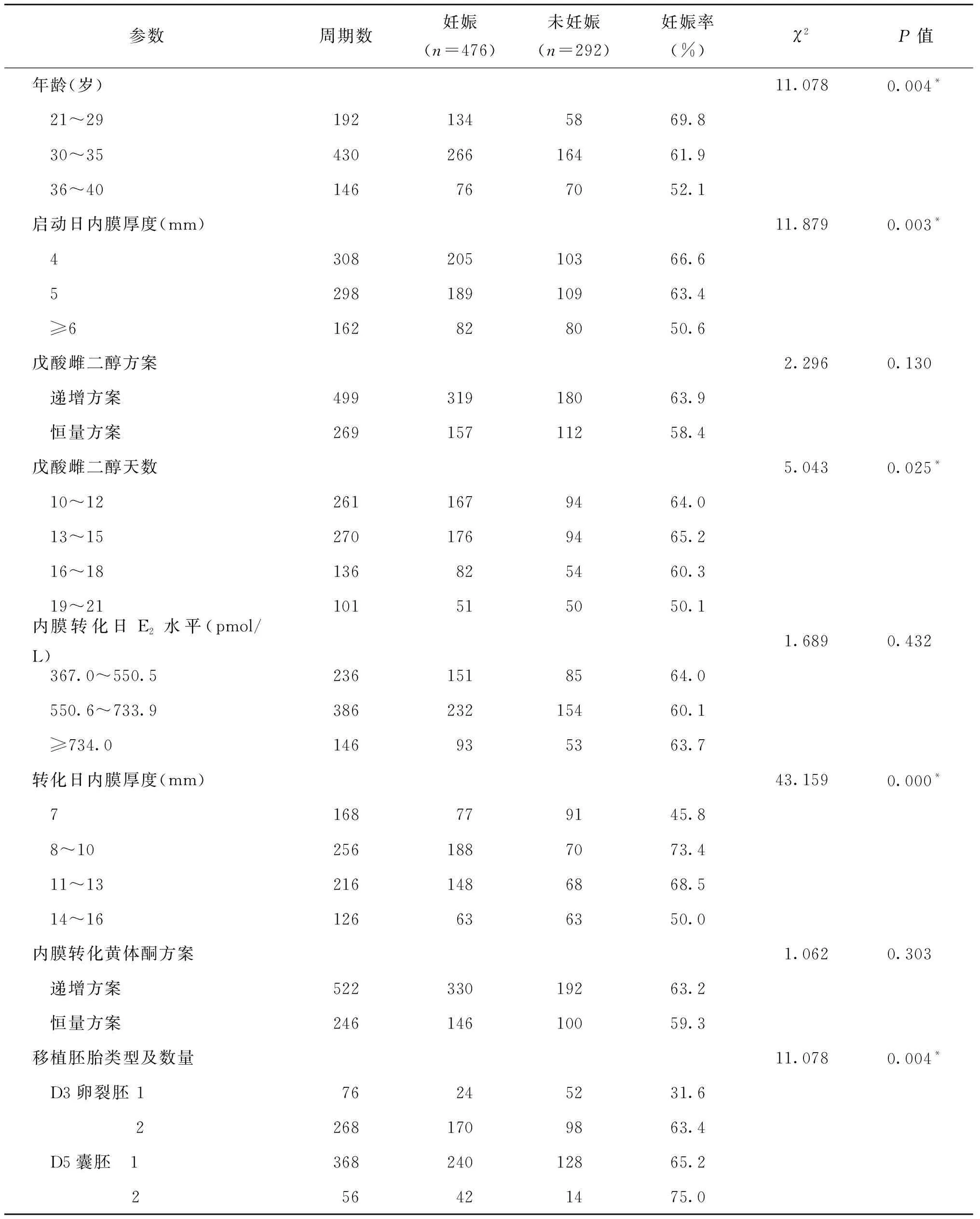
表2 FET周期内膜准备方案及胚胎移植不同参数下的妊娠结局
三、多因素回归分析
将妊娠结局比较有显著性差异的相关因素进行Logistic回归分析。多因素Logistic回归分析显示:年龄、准备内膜启动日的子宫内膜厚度、转化日内膜厚度和移植胚胎类型/数量与HRT-FET妊娠结局相关(分别为OR=1.660、0.510、1.468、2.891,P<0.05);戊酸雌二醇服用天数未能进入方程(OR=0.815,P>0.05),提示与妊娠结局不相关(表3)。

表3 HRT-FET妊娠结局影响因素的多因素Logistic回归分析
讨 论
随着FET技术水平进步,获得了与鲜胚移植周期相似甚至更高的成功妊娠率。影响FET妊娠结局的因素很多,根据本研究分析结果,讨论如下。
年龄是女性生育能力的一个重要影响困素。青春期后女性卵子的质量及数量随着年龄的增长而下降。在辅助生殖技术的运用中,年龄是决定妊娠结局的关键,因为年龄与胚胎质量成正相关[2]。有研究显示,自然周期与HRT周期两种子宫内膜准备方案的FET周期中,在相同的年龄段妊娠结局相似[3]。本研究显示HRT-FET周期中,妊娠组年龄显著小于非妊娠组,回归分析也显示年龄是妊娠结局的相关因素,分析认为年龄对FET妊娠结局的影响,是因为年龄小者胚胎质量更好。有研究分析了相同年龄段的赠卵周期,不同年龄段受体的妊娠率无显著差异[4],说明年龄对辅助生殖技术成功临床妊娠的影响,依然是通过胚胎质量决定,与内膜准备方案相关不大。
胚胎着床的相关因素除了胚胎质量,还有子宫内膜容受性[5]。子宫内膜容受性是指子宫内膜对胚胎定位、黏附、着床等的接受能力,子宫内膜形态、厚度、内膜下血流、内膜上的激素受体因子均影响着子宫内膜容受性及胚胎与内膜的同步性。目前多数研究均显示内膜转化日内膜的厚度与FET的临床妊娠率相关,内膜的厚度在一定的范围内临床妊娠率更高。有研究者将FET周期转化日内膜的厚度分为7~12 mm组、>12 mm组及≤7 mm组,通过比较研究发现,转化日子宫内膜厚度≤7 mm组的临床妊娠率最低[6]。宋梦玲等[7]研究结果亦显示FET周期转化日内膜厚度≥8 mm患者的临床妊娠率显著高于转化日内膜厚度<8 mm者。本研究也提示FET周期中转化日内膜厚度在8~14 mm范围内临床妊娠率高,回归分析也进入方程,提示与HRT-FET周期妊娠结局相关。在临床工作中我们发现有部分薄型子宫内膜(<6 mm)患者依然可以成功妊娠(限于操作标准,本研究中未显示相关结果),提示影响胚胎着床的因素还可能有子宫内膜血流情况与容积及内膜上的激素受体、细胞因子等,这需要进一步研究。
本研究还发现在准备内膜启动日,即月经周期3~7 d时内膜的厚度越小,临床妊娠率反而越高,回归分析也显示准备内膜启动日内膜厚度是影响HRT-FET周期妊娠结局的相关因素。检索国内外文献,尚未见相关研究报道。月经周期是卵泡生长发育、排卵、撤退出血,周而复始。卵巢功能好者黄体功能正常,撤退出血内膜剥离干净,新生内膜血运丰富,生长达到移植时间窗时间较长,内膜上促进胚胎着床的各种细胞因子旺盛,从而有利于胚胎着床;而准备内膜启动日内膜的厚度大的患者可能是相反的情况。后续需要更多的相关研究对此进行验证。
对于HRT准备内膜中雌激素作用时长是否与妊娠结局相关,各研究结果不一。闫娅妮等[8]分析了126个HRT方案准备子宫内膜的FET周期的临床资料,按转化内膜日雌激素应用天数分为4组:≤21 d、22~28 d、29~35 d、36~48 d,4组间比较临床妊娠率、早期妊娠丢失率无统计学差异;张军等[9]将冻融胚胎移植日的周期时间分为3组,再将每组细分为自然周期组和HRT周期组,探讨FET周期中胚胎移植时间对临床妊娠率的影响,得出结论认为HRT周期组在月经周期第15天后移植有利于获得更高的临床妊娠率。本研究将戊酸雌二醇服用不同时长进行分组比较,10~15 d时长妊娠率较高,组间比较有统计学差异,但回归分析未能进入方程。分析认为HRT周期准备内膜时服用戊酸雌二醇一般从月经周期第3~7天开始,服用10~15 d相当于自然周期的第14~22天,接近自然月经周期的窗口期,有利于胚胎着床。本研究结果与上述研究结论不一致,或许与样本量较少有关。
移植胚胎质量/数量是公认影响辅助生殖技术的重要因素。本研究显示移植D3卵裂胚和D5囊胚的单胚胎移植和双胚胎移植组间妊娠结局比较有统计学差异,回归分析也显示与妊娠结局相关,移植D5囊胚比D3卵裂胚妊娠率高,且无论D3或D5胚胎移植2个均比1个胚胎妊娠率明显增高。研究表明桑椹胚比卵裂期胚胎整倍体率高50%左右,卵裂期胚胎有高达60%的非整倍体率[10]。由于不同发育时期胚胎的整倍体率不一样,而且相较于D3卵裂期胚胎,D5囊胚移植暴露于子宫环境的时间与自然生理状态更接近[11],同时只有那些发育潜能更好的卵裂期胚胎经过继续培养才能发育成囊胚,经历了激活胚胎基因组、融合细胞、形成以及扩大囊胚腔的过程,因此囊胚发育潜能更好[12],故囊胚期胚胎移植的妊娠率高于卵裂期胚胎。
从“胚胎-子宫内膜对话”理论[13]观点出发,Matorra等[14]从大数据分析认为,多个胚胎的移植促进协同产生更多孕酮及激发内膜表达有利于着床的因子,改善胚胎与内膜的同步性,从而促进新的单胚胎的种植,其研究结果认为移植胚胎数目每增加1个,新引入的胚胎的种植成功率便会增加22%。王丽娜等[15]用Logistic回归分析2 433例胚胎解冻移植预后因素,认为移植优质胚胎数及患者年龄是影响FET结局的主要因素,而移植优质胚胎数对FET结局影响最大,移植2个或以上胚胎临床妊娠率、胚胎种植率及活产率无明显增加,但多胎率明显升高。
综上所述,在HRT-FET周期中,影响妊娠结局的主要因素包括年龄、内膜准备启动日子宫内膜厚度、转化日内膜厚度以及移植胚胎类型/数量;在进行HRT-FET周期的内膜准备过程中,应综合考虑影响FET结局的各种相关因素,制定个体化的移植策略,提高妊娠率的同时,努力降低多胎率,减少母婴并发症。本研究是回顾性分析,受制于样本数量和病例选择,可能存在一定偏倚。更确切的结论尚需大规模的前瞻性研究。
