BCD序贯法测定布比卡因蛛网膜下腔阻滞肛管术的半数有效剂量研究
2021-04-20徐海虹潘晨晨段满林
宋 娟, 徐海虹, 潘晨晨, 杨 磊, 段满林
0 引 言
等比重布比卡因蛛网膜下腔阻滞是肛管手术常采用的麻醉方案,镇痛效果显著,不改变麻醉体位[1],缩短手术医师术前等待时间,并可加快患者术后排尿功能和运动功能恢复[2]。尽管有研究显示小剂量的布比卡因蛛网膜下腔阻滞即可满足肛管手术的需要[3],但肛管手术中等比重布比卡因的最佳理想剂量和最小剂量鲜见报道。临床上用半数有效剂量(ED50)来定义药物的最小有效剂量。而局麻药的ED50的临床研究多采用经典Dixon序贯法[4,5],简便且实验例数减少30%~40%[6]即可满足研究需求。但Dixon序贯法不够随机,数据分布非正态且不独立[7],因而结果不够精确。
抛偏倚硬币设计(biased coin design,BCD)序贯法[6]事先设定概率优势比b,如果当前剂量有效,则下一例受试者有b的随机概率继续留在当前剂量,有(1-b)的随机概率分配到更低一级的剂量。本研究采用BCD序贯法,计算肛管手术等比重布比卡因蛛网膜下腔阻滞的ED50,以找出适合临床应用的最小剂量。
1 资料与方法
1.1 临床资料选择2019年4月至2020年4月江苏省中西医结合医院肛肠科45例肛周手术患者。纳入标准:ASAⅠ或Ⅱ级;年龄<60岁;拟在椎管内麻醉下行肛周手术者,包括肛周脓肿切开引流术、混合痔外切内扎术、肛瘘切除术、肛乳头瘤和肛裂切除术患者。排除标准:合并有中枢神经系统疾患者;血小板偏低;凝血功能异常;穿刺部位感染、皮肤红肿者;脊柱畸形;既往布比卡因过敏史;心律失常史;患者拒绝椎管内麻醉。剔出标准:蛛网膜下腔穿刺失败或脑脊液回抽不畅者。最终纳入40例患者。本研究经过江苏省中西医结合医院伦理委员会批准(批准号:20190004),患者均签署知情同意书。
1.2方法监测心电图、血压、脉搏血氧和度(Oxygen saturation,SpO2),建立静脉通道,输入钠钾镁钙葡葡糖注射液500 mL。患者右侧卧位下选择L3~L4间隙为穿刺点,进行硬膜外腔穿刺,后置入蛛网膜下腔阻滞针内针,见脑脊液回流通畅,接上装有0.75%布比卡因 (批号:1803J11,上海朝晖药业有限公司) 1 mL的注射器,回抽脑脊液0.5 mL,配制成0.5%等比重布比卡因注射液1.5 mL,向骶尾侧蛛网膜下腔注药,注药量按BCD序贯法,注药速度30 s/mL,后退出蛛网膜下腔阻滞针,向尾侧置入硬膜外导管3 cm,立即取手术体位。蛛网膜下腔阻滞有效的标准设定为蛛网膜下腔注药后10 min内针刺肛门区无痛感,如有针刺痛感则视为蛛网膜下腔阻滞无效。采用BCD序贯法,第1位患者蛛网膜下腔注射等比重布比卡因1.0 mg,随后的患者根据前一位患者的蛛网膜下腔阻滞效果接受预定的蛛网膜下腔阻滞剂量。第1位患者蛛网膜下腔阻滞无效,则第2位患者的蛛网膜下腔阻滞剂量增量为0.5 mg,即1.5 mg;第2位患者蛛网膜下腔阻滞无效,则第3位患者的蛛网膜下腔阻滞剂量继续增量0.5 mg,即2 mg。第3位患者的蛛网膜下腔阻滞有效,则将第四位患者随机分配到接受相同剂量组即2 mg(95%的概率)或减量0.5 mg即1.5 mg组(5%的概率)。第4位患者的蛛网膜下腔阻滞有效,则将第5位患者随机分配到接受相同剂量组即2 mg(95%的概率)或减量0.5 mg即1.5 mg组(5%的概率)。依此类推,直至完成45例。蛛网膜下腔阻滞无效的病例通过硬膜外导管追加2%利多卡因使之满足手术要求。密切监测生命体征,低血压时静脉注射麻黄素3~6 mg。心动过缓时静脉注射阿托品0.5 mg。
1.3计算公式BCD序贯试验下计算出布比卡因剂量的对数、各剂量患者的例数、镇痛有效率和相邻两组剂量对数之差,根据公式计算出布比卡因用于肛管手术蛛网膜下腔阻滞时的ED50和CI,参照文献[8]方法采用的计算公式如下:
logED50 =ΣnlogX/Σn
标准误Sm lgED =iΣP(1一P)/(n一1)
ED50 的95%可信区间(CI)=log-1(log ED50±1.96Sm)
1.4观察指标记录布比卡因用量,针刺法测定患痛觉阻滞平面上界,改良Bromage评分法评定下肢运动阻滞情况(0分:下肢活动自如;1分:大腿不能抬起;2分:膝盖不能弯曲;3分:不能伸屈踝关节)。记录不良反应包括低血压、心动过缓、恶心呕吐、呼吸抑制和直肠牵拉反应的发生。

2 结 果
2.1 一般情况40例患者平均年龄(37±9)岁,平均体重(67.1±12.0)kg,平均BMI指数(23.9±3.8)kg/m2。
2.2半数有效剂量结果0.5%等比重布比卡因的ED50为2.08 mg(95%置信区间为0.96~2.41 mg),ED95为3.00 mg (95%置信区间为2.67~4.20 mg)。蛛网膜下腔注射等比重布比卡因1.0 mg和1.5 mg时,镇痛无效。随着布比卡因剂量的增加,镇痛有效率越来越高,蛛网膜下腔注射等比重布比卡因3.5 mg时,镇痛有效高达100%。见表1。所有患者未出现低血压、心动过缓、呼吸抑制和恶心呕吐。大部分患者下肢活动自如。见表2。
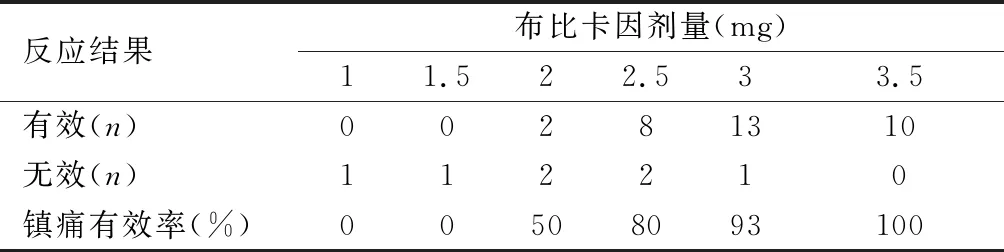
表 1 肛周手术患者依BCD序贯试验的反应结果

表 2 肛周手术患者的观察指标
3 讨 论
小剂量等比重布比卡因蛛网膜下腔阻滞在肛管手术中颇受欢迎。一是采用小剂量,阻滞平面低,对呼吸循环影响小,且利于麻醉平面消退;而大剂量蛛网膜下腔阻滞虽能充分镇痛、松弛肛门周围肌肉,减少牵拉反应[3],但对机体呼吸循环影响大,且增加局麻药中毒、术后运动障碍和尿储留的风险,因此提倡最小剂量用药来满足手术的需要。二是等比重局麻药[9],在脑脊液中简单弥散、分布均匀,不上浮、不下沉,麻醉平面主要受剂量的影响而不受体位的影响,术前等待时间明显缩短,对循环影响小等[10]特征,近年来越来越广泛用于临床,尤其是剖宫产手术[11]、骨科下肢手术[12]、肛肠手术[2-3]等。尽管有研究显示等比重蛛网膜下腔阻滞起效慢,血压心率变化出现较迟[13]。但患者排尿功能和运动功能恢复提前,有利于术后快速康复[14-15]。三是尽管罗哌卡因蛛网膜下腔阻滞不良反应小,对心脏、中枢神经毒性低,运动阻滞轻,但由于布比卡因蛛网膜下腔阻滞起效快,肛门肌肉松弛效果明显优于罗哌卡因,临床上仍发挥不可替代的作用。
有研究显示,0.5%等比重布比卡因蛛网膜下腔阻滞运动阻滞ED50为10.05 mg (95%CI:8.80~11.49 mg)[16],小剂量蛛网膜下腔阻滞对下肢运动阻滞影响轻微。这和本研究结果一致,本研究显示布比卡因蛛网膜下腔阻滞剂量在3.5 mg以下,97.33%的患者改良Bromage 评分为0级,有利于患者术后尽早恢复运动,麻醉平面多集中在L5S1,对呼吸循环和胃肠道影响小。尽管有10%患者出现直肠牵拉反应,但患者基本耐受,仍可满足手术需求。
由于蛛网膜下腔阻滞阻滞麻醉平面受到局麻药的种类、剂量、穿刺间隙、注药速度、穿刺针侧孔的方向等多种因素的影响,因而在研究剂量对平面的影响时需要控制其他因素一致。张育先等[17]测定不同穿刺点行布比卡因轻比重鞍麻的最小有效剂量,结果在L3-4、L4-5、L5-S1的ED50分别为6、4.5、3 mg,认为L5-S1是行肛肠手术蛛网膜下腔阻滞的最佳穿刺点。本研究选择常用的腰3-4间隙为穿刺点,结果显示布比卡因蛛网膜下腔阻滞的ED50为2.08 mg(95%置信区间为0.96~2.41 mg),小于张育先等的研究结果,可能原因在于采取的是等比重局麻药,且注药速度缓慢所致。由于布比卡因注药速度慢,减少液体流动产生的湍流和涡流,限制了蛛网膜下腔阻滞药液的分布和扩散。Szilard Szucs等[12]发现,0.5%布比卡因等比重液行蛛网膜下腔蛛网膜下腔阻滞连续阻滞,平面达到T12,满足股骨颈骨折手术的局麻药量ED50为1.2 mg (95%CI:0.9~3.85 mg),这个剂量远小于本研究结果,推测上述国外研究是连续蛛网膜下腔阻滞组滞,向头侧置管后给予蛛网膜下腔阻滞药物有可能导致蛛网膜下腔阻滞药向头侧扩散,从而升高阻滞平面,因此仅需要极小的剂量。上述研究采用的都是Dixon序贯法,而本研究采用BCD序贯法,一般20~40例即可满足试验[18]。从小剂量开始,既体现了序贯性又满足了随机性的要求[7],更能精确地测定药物有效剂量。
综上所述,BCD序贯法测定0.5%等比重布比卡因蛛网膜下腔阻滞用于肛管手术的ED50为2.08 mg(95%置信区间为0.96~2.41 mg),方法可靠,值得临床推广。