有晶状体眼后房型人工晶状体植入矫正近视及散光的长期临床研究
2021-03-10李红惠李芳芳张卉卉
李红惠,李芳芳,张卉卉,谢 军,周 鹏,周 进
0引言
有晶状体眼人工晶状体植入术是在角膜和正常晶状体之间植入人工晶状体,改变屈光度,从而矫正近视及散光[1-2]。有晶状体眼后房型人工晶状体(V4,ICL)是一种植入后房内固定于睫状沟的后房型人工晶状体,为单片式后拱形设计,保持植入晶状体和自身晶状体之间有一定的空隙[3-4]。ICL由于手术切口小,矫治范围大,又具有潜在的可逆性,避免因角膜细胞增生引起的屈光度反弹问题,临床应用范围越来越广[5-7]。但是ICL术后仍有不良风险的报道,包括青光眼、房角关闭、白内障形成、角膜内皮失代偿等[8]。由于接受ICL手术患者多为青年人,且多为高度近视,因此观察ICL术后长期安全性及稳定性非常必要。已有研究表明ICL植入术矫正高度近视具有良好的长期稳定性及安全性(5a及以上),但是国内尚缺乏有关大样本量长期研究,且对于中低度近视研究较少。本研究共纳入2013/2014年期间在我院行ICL植入手术患者64例107眼,包括高度近视以及一些因为角膜厚度、角膜形态等问题不宜行角膜屈光手术的中低度近视患者,至少随访5a及以上评估手术的安全性及有效性。
1对象和方法
1.1对象回顾性分析2013-01/2014-12在成都爱尔眼科医院行有晶状体眼后房型人工晶状体手术患者64例107眼。其中男29例,女35例,年龄18~47(平均27.4±4.7)岁。患者年龄构成:30岁以下44例(68.8%),30~40岁15例(23.4%),40岁以上5例(7.8%)。术前球镜-3.75~-21.75(平均-11.64±4.42)DS。手术纳入标准:有手术矫正愿望并知情同意;前房深度≥2.8mm,眼压正常(10~21mmHg),房角开放,角膜内皮细胞计数>2000cell/mm2,晶状体透明,无眼部活动性炎症及其他眼病,无眼部手术史,无进行性角膜扩张性疾病,无视网膜裂孔、葡萄膜炎病史、青光眼、视网膜脱离病史及家族史,无糖尿病及自身免疫性疾病。所有病例术后末次随访均在术后5a及以上。本研究符合《赫尔辛基宣言》的原则。
1.2方法
1.2.1术前检查所有患者均完成裸眼视力(UCVA)、最佳矫正视力(BCVA)、主觉验光、散瞳验光、角膜地形图、水平白到白(WTW)规尺测量(手动)、裂隙灯显微镜检查、A超(角膜厚度、前房深度、晶状体厚度)、IOL Master测眼轴、超生生物显微镜(UBM)、角膜内皮计数及形态、非接触眼压。其中人工晶状体屈光度数计算使用瑞士STAAR公司ICL屈光度数计算公式,纳入公式的数据有屈光度数、角膜曲率、角膜厚度、前房深度和角膜水平直径。
1.2.2手术方式及术后随访术前充分散瞳至瞳孔直径至少8mm,显微镜下脚规复测水平WTW。制作上方12∶00位长约3mm透明角膜切口。前房内注入黏弹剂,将ICL植入前房,将4个襻植入虹膜后。缩瞳剂缩瞳,上方切开处行虹膜周边切除,单管针头冲洗前房置换出黏弹剂,切口水密。所有患者均于术后1、7d,1、3、6、12mo及术后每年随访UCVA、BCVA、屈光度数、眼压、拱高、角膜内皮计数、眼轴以及手术安全性(术后最佳矫正视力/术前最佳矫正视力)、有效性(术后裸眼视力/术前最佳矫正视力),并观察晶状体情况。

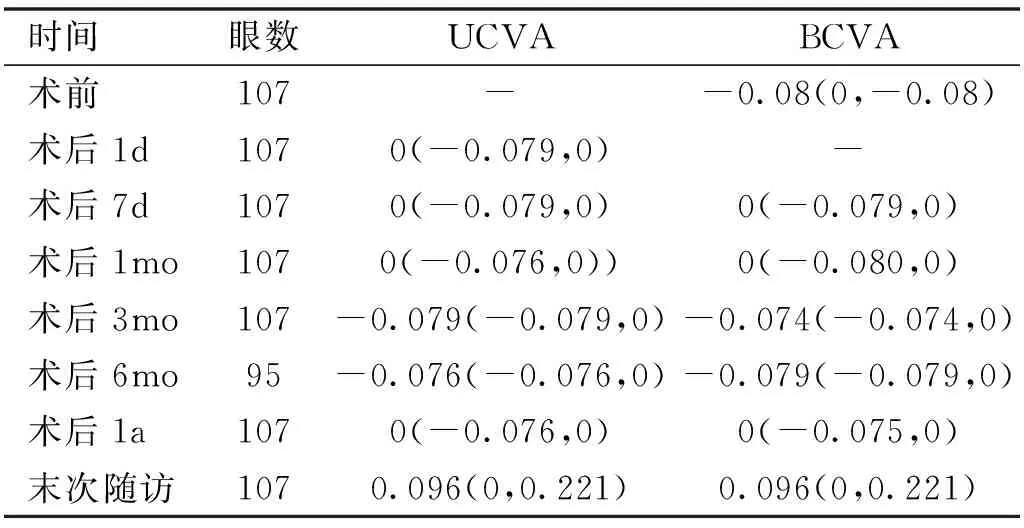
表1 患者术前术后裸眼视力和最佳矫正视力 [M(P25,P75),LogMAR]
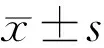
表2 患者术后不同时间手术安全性及有效性
2结果
本研究中有45眼植入散光型ICL,62眼植入ICL。所有患者均完成至少一次术后≥5a的随访。术后6mo完成随访95眼,共有患者6例12眼随访缺失,其中3例患者因为个人原因不能准时来院复查,电话随访被告知视力无明显变化,术眼无不适主诉。另有3例患者于异地复查,视力、眼压等指标正常,但是未将检查数据列入本项研究中。
2.1视力术前BCVA为-0.08(0,-0.08),术后1d裸眼视力为0(-0.079,0)。术后1mo裸眼视力与术后3、6mo,1a比较,差异均无统计学意义(P>0.05),末次随访裸眼视力较术后1mo,1a明显下降(P<0.05)。术后1a内BCVA两两比较均无明显差别(P>0.05),并且末次随访BCVA较术后1mo,1a无明显下降(P>0.05),见表1。术后1mo裸眼视力<0.5占5.6%(6/107),<1.0占比14.0%(15/107),视力≥1.0占比80.4%(86/107)。末次随访裸眼视力<0.5占比16.8%(18眼),<1.0占比23.4%(25眼),视力≥1.0占比59.8%(64眼)。
2.2安全性与有效性ICL术后不同时间的手术安全性,末次随访手术安全指数平均为1.19±0.24,术后各时间点手术安全指数间两两比较均无明显差异(P>0.05)。ICL术后不同时间均具有良好的手术有效性,而末次随访手术有效指数较术后1mo明显降低(P<0.05),见表2。
2.3预测性术后1a屈光度在-0.50~+0.50D的有96眼,占比89.7%。末次随访屈光度在-0.50~+0.50D的占比73.8%(79眼),见表3。

表3 患者术后屈光度预测性 眼(%)

表4 散光型ICL植入术后散光变化
表5 患者术前术后不同时间角膜内皮计数比较

参数术前术后1wk术后1mo术后3mo术后6mo术后1a末次随访眼数10710710710795107107角膜内皮计数2905±325.72817±321.52768±420.12742±332.52779±396.42770±368.12621±231.5

表6 术后末次随访拱高过低情况
2.4稳定性末次随访屈光度(-0.75±0.67D)较术后早期(术后1mo -0.31±0.34D,6mo -0.34±0.23D,1a -0.38±0.26D)屈光度明显变化(P<0.05),轻度近视漂移。术后末次随访共8眼出现裸眼视力下降≥2行(较术前BCVA),其眼轴较术前变化(1.18±0.82mm),但是其最佳矫正视力下降≤1行。
2.5 散光型ICL矫正散光稳定性共45眼植入散光型ICL,术前平均散光-2.73±1.25D。术后散光稳定,各时间点之间两两比较术后散光无明显差异(P>0.05),见表4。
2.6角膜内皮计数术前角膜内皮计数平均2905±325.7cell/mm2,术后各时间点角膜内皮计数较术前均无明显变化(P>0.05),见表5。
2.7眼压术前平均眼压14.39±3.22mmHg,至末次随访平均眼压14.54±3.04mmHg,差异无统计学意义(P>0.05)。术后1wk眼压17.1±4.70mmHg,较术前出现明显眼压升高(P<0.0001),但是这种改变为一过性,术后1mo恢复至术前水平(P>0.0.05),且长期观察眼压稳定,见图1。
2.8眼轴术前平均眼轴27.21±1.42mm,术后1a眼轴平均为27.54±1.36mm,末次随访结束眼轴平均28.06±1.75mm。与术前比,术后1a眼轴稍有变化,但是差异无统计学意义(P>0.05),而至末次随访眼轴开始明显增长,差异有统计学意义(P<0.05)。
2.9拱高术后1wk拱高110~1180(平均450.6±221.5)μm,术后1a拱高80~880(平均338.6±150.8)μm,至末次随访拱高60~760(平均280.2±154.3)μm。术后1a及末次随访拱高较术后早期(1wk,1、3、6mo)出现明显下降(P<0.05)。术后1a内拱高下降平均120±60.4μm,而术后1a至末次随访结束拱高下降缓慢(图2)。本研究中共有6眼在术后末次随访中发现拱高低于100μm,其中2眼出现晶状体混浊,另外4眼并未发现晶状体混浊(表6)。

图1 术前术后眼压波动图 术后7d较术前出现一过性眼压升高。

图2 术后拱高变化 术后1a以上较术后早期拱高出现明显降低。
2.10相关性分析术后1mo拱高与水平WTW(r=0.21,P=0.01),水平STS(r=0.189,P=0.022)存在明显相关,而与晶状体厚度存在明显负相关(r=-0.16,P=0.046)。末次随访拱高与水平WTW(r=0.223,P=0.003),水平STS存在明显正相关(r=0.135,P=0.041),而与晶状体厚度存在明显负相关(r=-0.154,P=0.047)。而术后拱高与术前中央前房深度无明显相关性。
2.11并发症及其他情况本研究有2例2眼分别于术后3、5a发现晶状体前囊下混浊;另有1例1眼5a随访发现晶状体核性混浊。我们认为晶状体前囊下混浊可能与拱高过低有关,2例患者拱高从术后1mo 330μm降低到60μm(术后5a),230μm降低到90μm,均低于安全拱高范围低值(100μm)。晶状体混浊发生率2.8%(3/107),其中与手术相关、ICL拱高相关为2例2眼,占比为1.86%(2/107)。1例原有晶状体混浊未有加重。1例患者双眼由于拱高过低,于术后2、3a后取出V4 ICL,植入V4C ICL,更换后裸眼视力0.8,矫正视力1.0。
3讨论
本研究回顾性分析了ICL植入术后长期安全性、稳定性及可预测性。根据Nakamura等[9]报道的关于ICL矫正近视及散光的10a回顾性研究,结果表明其术后5a有效性0.77,安全性0.94。本研究中末次随访手术有效性1.00,安全指数1.19。结果好于上述研究的报道。术后具有良好的稳定性及可预测性。长期视力下降原因主要是眼轴增长,而这种增长可能归因于高度近视患者的病理性近视状态。
根据美国食品与药物监督管理局(FDA)关于ICL手术有效性建议[1],ICL术后3a裸眼视力≥20/40的比例应该在81.3%以上,对于术前矫正视力≥20/20的患者,术后3a其有效性应不低于94.7%。有研究报道5a有效性68%[5],而本研究5a以上手术有效性100%。因此我们的研究结果好于FDA的要求,并优于其他相关研究的结果。关于ICL植入术的可预测性,FDA的标准3a其术后屈光度在±1.0D的比例不低于88.8%。其他研究[9]关于ICL术后预测性的报道显示3a 62%(31/50),10a预测性65.7%(23/35)。本研究5a及以上预测性73.8%(79/107),好于其他研究术后10a预测性[6],而本研究5a及以上随访样本量107眼远大于其他研究的样本量。
本研究中关于ICL植入术后的稳定性研究显示ICL术后长期观察发现近视漂移,这与以往关于ICL植入术后长期研究结果吻合[5]。有研究指出术后球镜的出现主要归因于术后近视漂移,而这种术后的近视漂移与眼轴的改变关系密切[10]。ICL术后近视漂移可发生在术后几个月或更晚,但是本研究术后近视漂移发生在术后4a以后,因此我们推测术前选择适合的人工晶状体度数从而达到好的矫正视力对于病理性近视可能起到一定的缓解作用。术后的近视漂移及眼轴增长我们认为是影响手术长期有效性的主要因素。
本研究中散光型ICL植入后长期稳定性良好,说明本研究中病例散光晶状体大小选择合适,散光晶状体在眼内长期稳定性良好,没有出现明显的旋转等。由于本研究中长期随访后散光型ICL数量有限,据我们的观察散光型ICL旋转主要出现在单纯散光或高度散光患者,一方面原因这部分患者对散光旋转的敏感性高,能使我们及时发现散光型ICL在眼内的旋转;另一方面有些散光型ICL旋转是发生在术后几年以后,因此散光型ICL植入术后仍需长期随访与观察。
根据FDA报道的关于ICL植入术后角膜内皮计数变化结果显示,3a内角膜内皮计数可以每年2%~3%的比例下降,而后趋于稳定。它推测可能ICL术后3a出现“内皮重塑效应”,进而出现内皮计数的改变,但这仅限于一种假说。另外正常情况下角膜内皮计数也会因为年龄因素以每年0.5%~0.6%的比例下降。有研究[9]显示ICL术后出现角膜内皮计数的下降(每年0.8%~0.9%)。但也有报道5a随访并未出现角膜内皮的改变[11]。本研究随访5a及以上未发现角膜内皮计数的改变。我们认为术后维持一定前房深度对于维持角膜内皮量是一种保护作用。ICL术后角膜内皮改变结果显示差别很大,很大程度要归因于测量误差,包括测量部位以及测量设备的不同。
长期随访术后ICL拱高出现下降,术后1a拱高较术后早期出现明显下降,长期拱高的改变可能与随着患者年龄的增长晶状体发生膨隆有关。有研究表明,瞳孔大小是影响术后拱高的关键因素[12],但是本研究中并未将瞳孔因素考虑在内。
关于ICL长期安全性研究最关心的问题是远期白内障的发生率。根据以往的研究白内障发生率有很大不同。FDA在2008年的研究报道[3]指出ICL术后5a白内障发生率5.9%(31/526),其中1.3%是有临床意义的白内障。有也研究认为白内障发生主要以术后早期为主,随时间延长无明显增长反而出现下降并趋于稳定。因此认为,ICL术后早期白内障的发生可能主要与手术操作有关,多于术后3wk~6mo出现[13]。周天安等[13]的报道指出术后早期(1a内)白内障发病率约0.3%。本研究中出现3眼(1.4%)晶状体混浊,均发生在术后3a以上。周天安等[13]利用多元回归分析指出白内障发生的危险因素包括术前近视度数大于12.0D、年龄超过40岁以上以及拱高过低。而本研究中2例术后白内障手术年龄均>40岁,且5a随访术后拱高过低;并且存在术前晶状体厚度偏大的特点,而我们认为这可能也是白内障发生的危险因素之一。超高度近视患者术前存在晶状体厚度增厚的情况,我们认为其发生白内障风险大。本研究中1例患者于术后2a出现拱高明显降低(30μm),经患者同意后行双眼ICL取出更换为V4C ICL,术后裸眼视力均为0.8,更换后双眼拱高分别为200、180μm,更换至本次随访结束未见拱高变化,本例患者未见晶状体混浊发生,因此我们认为ICL术后随访非常关键。对于拱高有变化或者降低的患者需密切观察,如有需要可及时取出甚至更换晶状体,手术安全可靠,视力恢复良好。术后长期观察发现眼压与角膜内皮计数较术前均无明显改变。
综上所述,ICL矫正近视具有良好的可预测性,安全性,有效性和稳定性。对于术后可能出现的并发症如白内障等应该进行严密的随访观察。本研究5a及以上的随访中均未发现色素播散性青光眼、瞳孔阻滞或其他威胁视力的并发症。
