无创呼吸机治疗重症小儿肺炎并发急性呼吸衰竭的临床效果探讨
2021-01-12关禄
关禄
(齐齐哈尔市第一医院重症医学科 黑龙江 齐齐哈尔 161005)
小儿肺炎发病急切发展迅速,若不能及时治疗将引发急性呼吸衰竭、多器官功能障碍等严重并发症,严重影响患儿生命安全,特别是重症小儿肺炎,合并其他系统、器官损伤,增加了急性呼吸衰竭及功能障碍发病率。临床治疗以有创机械通气治疗为主,经临床大量实践研究证明有创机械通气效果较差[1]。选取于我院接受治疗的124 例重症小儿肺炎合并呼吸衰竭患儿,应用有创机械通气与无创呼吸机治疗,分析其临床应用价值,现具体报道如下。
1.资料与方法
1.1 临床资料
选取2019 年6 月—2020 年6 月于我院接受治疗的重症小儿肺炎合并呼吸衰竭患儿124 例,随机分为对照组62例与试验组62 例。其中对照组男38 例,女24 例,年龄5个月~5 岁,平均年龄(3.12±0.78)岁,分型:39 例Ⅰ型,23 例Ⅱ型。试验组男37 例,女25 例,年龄5 个月~7 岁,平均年龄(3.45±0.92)岁,分型:40 例Ⅰ型,22 例Ⅱ型。纳入标准:所有患儿满足重症小儿肺炎合并急性呼吸衰竭相关诊断标准;患儿家属知晓,经医院伦理委员会批准,签署知情同意书。排除标准:临床资料不完善;依从性较差。两组患儿一般资料比较无统计学差异,P >0.05,具有可比性。
1.2 方法
所有患儿入院后给予对症治疗,保证患儿呼吸道通畅,应用糖皮质激素药物进行治疗,以改善患儿机体环境,维持脏器功能正常。对照组患儿治疗以有创机械通气治疗为主,应用有创呼吸机采取气管切开或经口方式予以通气治疗,治疗期间依据患儿具体情况,对呼吸机参数进行调节控制,合理设置参数。应用压力支持通气、呼气末正压通气机同步间歇指令通气模式,监测患儿呼出气潮气量潮,控制潮气量6~58mL/kg,每4h 监测1 次血气分析,参照患儿动脉血二氧化碳分压、动脉血氧分压值调整呼吸机参数,监测期间参照pH 值变化情况对呼吸机频率与PEEP 进行调节,以缓解患儿高碳酸血症状况,待患儿血氧饱和度正常将呼吸机撤掉。
试验组治疗以无创呼吸机治疗为主,参照患儿实际病情选取适宜通气方式,一般为面罩通气或鼻罩通气,取患儿半卧位或抬高患儿头部治疗。治疗期间调节吸气压力,设置为3~5cmH2O,设置呼气压力15 ~225cmH2O,氧流量控制在2 ~8L/min,给予无创呼吸通气支持,患儿治疗期间依据由小至大原则对压力参数进行控制并进行调节,以患儿耐受为宜,保证治疗效果。
1.3 观察指标
观察记录治疗后两组患儿动脉血二氧化碳分压、动脉血氧分压及血氧饱和度指标变化情况。
依据患儿临床症状改善情况对治疗总有效率进行评价。显效:血气分析指标均恢复,临床症状全部消失;有效:血气分析指标有所改善,临床症状有所改善;无效:未见血气分析指标改善,临床症状未恢复甚至加重[2]。治疗总有效率=(显效例数+有效例数)/总例数×100%。
观察记录两组患儿面部肿胀、腹胀及漏气等不良反应发生情况。
1.4 统计学分析
血气分析指标、治疗效果及不良反应发生率数据应用统计学软件SPSS23.0 分析,动脉血二氧化碳分压、动脉血氧分压及血氧饱和度指标比较用t 检验;治疗总有效率及不良反应发生率的比较用χ2检验;以P <0.05 表示差异有统计学意义。
2.结果
2.1 治疗后两组患儿血气分析指标对比
试验组治疗后患儿动脉血二氧化碳分压、动脉血氧分压及血氧饱和度优于对照组,差异有统计学意义(P <0.05),见表1。
表1 治疗后两组患儿血气分析指标对比(±s)

表1 治疗后两组患儿血气分析指标对比(±s)
2.2 两组患儿治疗总有效率对比
试验组5 例无效,26 例有效,31 例显效,治疗总有效率为91.94%(57/62),对照组15 例无效,21 例有效,26例显效,治疗总有效率为75.81%(47/62),试验组较对照组高,差异有统计学意义(P <0.05),见表2。

表2 两组患儿治疗总有效率对比
2.3 两组患儿不良反应发生率对比
试验组与对照组不良反应发生率分别为8.06%、16.13%,两组比较,差异无统计学意义(P >0.05),见表3。
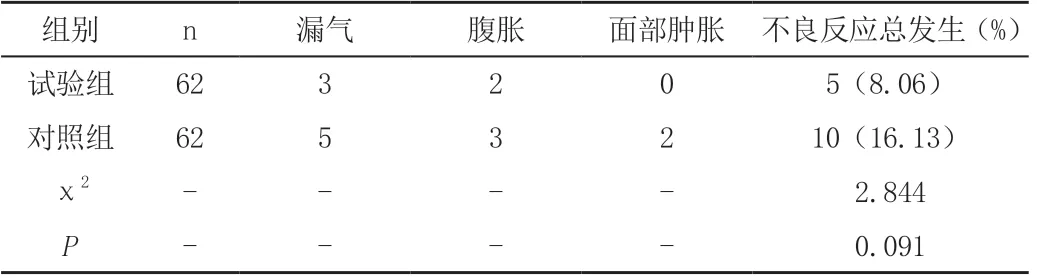
表3 两组患儿不良反应发生率对比
3.讨论
小儿肺炎在临床中发病率较高,有研究指出,在小儿疾病中小儿肺炎发病率约为65%。小儿肺炎发病急,发展迅速[3]。若不及时治疗极易引发急性呼吸衰竭、中毒性脑病及心力衰竭等严重并发症。并发症存在增加治疗难度,容易引发症状反应,给患儿生命安全与生命健康造成严重影响。特别是重症小儿肺炎其危害更严重。临床治疗重症小儿肺炎时,现分析患儿临床症状与临床体征,实施对症治疗,控制患儿病情,维持患儿病情稳定。治疗重症小儿肺炎多采取辅助呼吸治疗。以往辅助呼吸以有创通气治疗相比,但治疗效果较差。
无创通气近几年来在临床中受到广泛应用。无创通气是指经口鼻面罩或鼻面罩等方法与病人链接,无需经过气管切开、气管插管等气管内通道进行机械通气,有效预防有创机械通气引发的出血、气道损伤、气道移位、呼吸机相关肺炎及人工气道梗阻等。最近几年无创呼吸机正在改善监测报警功能、通气模式及漏气补偿技术等,在临床中应用安全性更高,不仅减少重症小儿肺炎合并呼吸衰竭病死率,还减少治疗成本[3]。
应用无创呼吸机通气治疗时,能够依据提前设定通气条件输送气体,促进患儿吸气动力。呼气过程中部分通气模式将送气管道阀门关闭,自动打开呼气管道阀门,借助患儿胸廓与肺部呼气。部分呼吸模式能够减轻呼气时气道正压,避免肺泡萎陷。无创呼吸机通气治疗能够维持水平通气量正常确保患儿肺泡通气正常,符合患儿机体需求。为患儿提供重组呼气末正压与吸气末正压,促进呼气末及吸气末肺容积增加,提升氧输送,调节患儿低血氧及呼吸窘迫症。此外,应用无创呼吸机治疗能够使患儿呼吸肌做功大幅度降低,减少呼吸肌耗氧量,使患儿气体交换功能得到改善,确保气体交换正常[4]。
本文对试验组患儿给予无创呼吸机治疗,对照组给予有创机械通气治疗,结果发现,两组患儿治疗前动脉血二氧化碳分压、动脉血氧分压及血氧饱和度比较差异无统计学意义(P>0.05)。两组患儿治疗后试验组动脉血二氧化碳分压、动脉血氧分压及血氧饱和度均优于对照组,差异有统计学意义(P<0.05)。表明重症小儿肺炎合并急性呼吸衰竭患儿实施无创呼吸机治疗能够改善患儿血气分析治疗,效果显著。在应用无创呼吸机时,要充分考虑患儿实际状况,依据患儿情况对呼吸机参数进行调整,保证患儿应用舒适性,防止患儿哭闹。有创机械通气治疗容易引发气管插管引发的诸多并发症,无创呼吸机治疗能够减少上述并发症发生,确保患儿健康[5]。重症小儿肺炎合并急性呼吸机衰竭患儿应用无创呼吸机治疗操作简便且利于患儿呼吸恢复。结果表明,试验组治疗总有效率较对照组高。两组不良反应发生率方面无统计学差异(P>0.05),提示无创呼吸机治疗安全性较好。
综上所述,重症小儿肺炎合并急性呼吸衰竭患儿实施无创呼吸机治疗可显著改善患儿血气分析治疗,疗效显著,安全性较较好,具有较高的临床应用价值。
