入院时CT正常新型冠状病毒感染者淋巴细胞亚群和细胞因子特点及临床意义
2020-12-31黄春明詹远京胡中伟
黄春明 詹远京 胡中伟
广州市第八人民医院隔离二区消化内科(广州510060)
新型冠状病毒肺炎(COVID-19)是由新型冠状病毒(SARS-CoV-2)引起的一种新发传染病。SARS-CoV-2通过与血管紧张素转换酶2(ACE2)结合入侵机体[1]。ACE2在肺泡上皮细胞、动脉内皮细胞、肠黏膜上皮细胞等均有不同程度表达[2],病毒入侵后迅速被体内的病原相关分子模式识别,激活先天免疫系统清除病毒,但过度激活可以引起细胞因子风暴,可造成肺部损伤甚至多器官功能衰竭[3]。现有研究提示重症COVID-19与免疫失衡所导致的细胞因子释放综合征(CRS)有关,淋巴细胞亚群失衡和CRS与疾病的严重程度和预后有关[4-6],但目前尚无SARS-CoV-2导致的肺部感染初期免疫细胞及细胞因子特点的研究,评价新发肺部感染患者淋巴细胞亚群和细胞因子的表达水平,有助于了解疾病发病初期的启动因素,为细胞因子拮抗剂靶向治疗提供理论基础。
1 资料与方法
1.1 一般资料以2020年3-4月广州市第八人民医院收治的入院时CT正常的SARS-CoV-2感染者48例为研究对象,观察终点为新发肺部感染或隔离出院时间,诊断标准参照《新型冠状病毒肺炎诊疗方案(试行第七版)》[3]。无肺部感染纳入标准为疾病全程3次以上胸部CT均无肺部炎症渗出,共24例(男15例,女9例),平均年龄(38.25 ±10.65)岁;新发肺部感染纳入标准为入院时CT正常,疾病诊治中复查胸部CT提示新发肺部感染,共24例(男15例,女9例),平均年龄(38.12±10.89)岁。轻型和普通型统称为轻症,重型和危重型统称为重症。本研究所有患者签署知情同意书,并获得广州市第八人民医院伦理委员会批准(202007140)。1.2 研究方法首先筛选出新发肺部感染患者,无肺部感染患者根据性别、年龄±3岁以1∶1比例进行匹配。所有病例通过医院电子病历系统回顾性收集患者的人口学特征、住院记录、病程记录、出院记录等。收集患者入院48 h内辅助性T细胞亚群、淋巴细胞亚群绝对计数及疾病诊治过程中胸部CT等结果。
1.3 统计学方法应用SPSS 19.0软件包,正态分布计量资料采用均数±标准差表示,非正态分布的计量资料,采用M(P25,P75)表示,两组间比较分别采用独立样本t检验或非参秩和检验。两组率的比较采用Fisher精确概率法,1∶1配对Cox回归分析危险因素,细胞因子预测新发肺部感染的价值采用ROC曲线分析,P <0.05为差异有统计学意义。
2 结果
2.1 两组T 淋巴细胞亚群比较与无肺部感染组比较,新发肺部感染组外周血T淋巴细胞总数、CD4+ T淋巴细胞计数、CD8+ T淋巴细胞、B淋巴细胞计数较低(均P <0.05);两组间CD4+/CD8+、调节性T淋巴细胞占比及NK细胞和NKT细胞计数差异无统计学意义(均P >0.05),见表1。
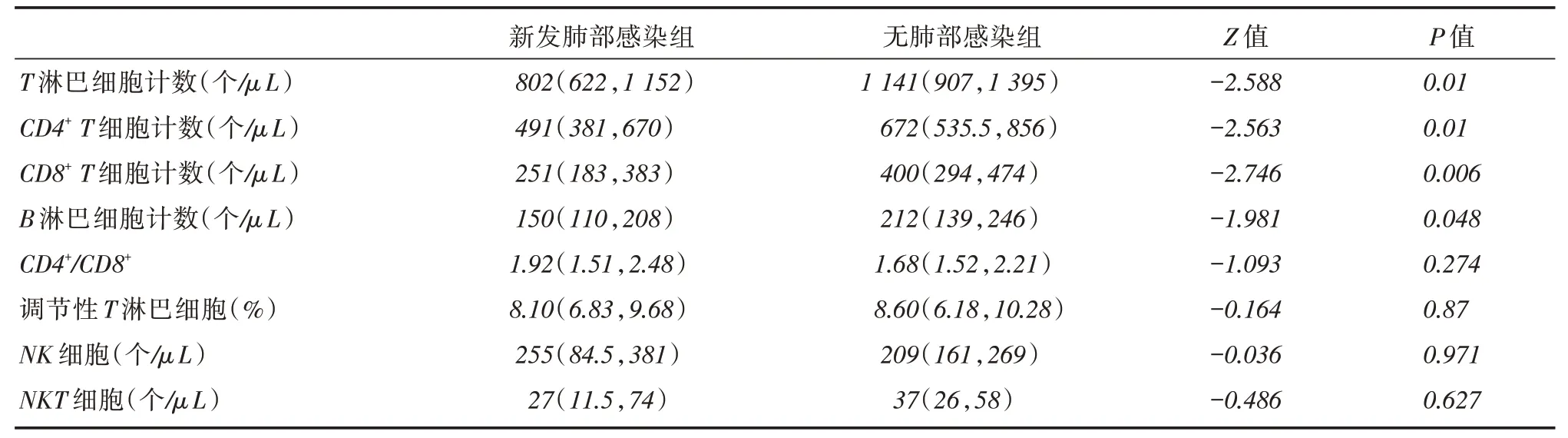
表1 新发肺部感染组和无肺部感染组T 淋巴细胞亚群比较Tab.1 Comparison of T Lymphocyte subsets between new diagnosis of pneumonia group and non-pneumonia groupM(P25,P75)
2.2 两组细胞因子比较与无肺部感染组比较,新发肺部感染组外周血IL-6更高(P <0.05);两组间IL-2、IL-4、IL-10、TNF-α和IFN-γ差异无统计学意义(均P >0.05),见表2。
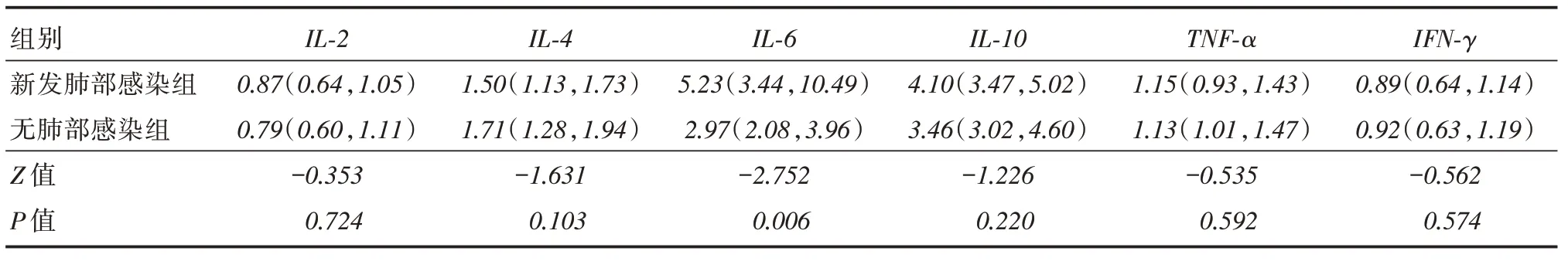
表2 新发肺部感染组和无肺部感染组细胞因子比较Tab.2 Comparison of cytokines between new diagnosis of pneumonia group and non-pneumonia group M(P25,P75),pg/mL
2.3 新发肺部感染组和无肺部感染组细胞因子异常率比较与无肺部感染组比较,新发肺部感染组IL-6升高的比例更高(采用Fisher精确概率法,P <0.05),IL-10、TNF-α和IFN-γ差异无统计学意义(采用Fisher精确概率法,均P >0.05),见表3。两组患者IL-2和IL-4均在参考值范围内。
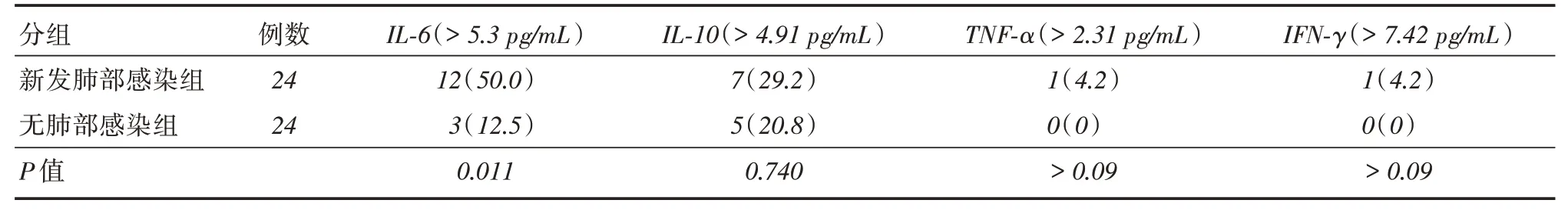
表3 新发肺部感染组和无肺部感染组细胞因子异常率比较Tab.3 Comparison of abnormal rate of cytokines between new diagnosis of pneumonia group and non-pneumonia group 例(%)
2.4 Cox 回归分析1∶1配对Cox回归分析提示IL-6升高是新发肺部感染的独立危险因素(OR =5.500,95%CI:1.219~24.813,P=0.027)。
2.5 IL-6 预测新发肺部感染的ROC 曲线分析IL-6预测新发肺部感染的ROC曲线图见图1,ROC曲线下面积为0.751(95%CI:0.595~0.908),截断值为3.39 pg/mL,灵敏度和特异度分别是80.0%和71.4%,阳性预测值和阴性预测值分别是73.7%和78.1%。

图1 IL-6 预测新发肺部感染的ROC 曲线图Fig.1 ROC curve of IL-6 in predicting new diagnosis of pneumonia
3 讨论
SARS-CoV-2是通过S-蛋白与ACE2受体结合而侵入机体,ACE2受体在肺泡Ⅱ型上皮中高表达,肺部是SARS-CoV-2主要靶点[1-3]。2020年2月刘茜等[7]首次报道1例COVID-19尸体解剖报告,证实SARS-CoV-2主要引起以深部气道和肺泡损伤为特征的炎性反应。分析SARS-CoV-2导致的新发肺部感染患者淋巴细胞亚群及细胞因子特点,有助于了解疾病初期机体免疫应答及炎症反应状态,为防治疾病提供理论基础。
机体免疫主要包括细胞免疫和体液免疫,T淋巴细胞和B淋巴细胞分别执行细胞免疫和体液免疫职能。当病原体入侵人体,机体将启动免疫细胞清除病原体。既往研究提示SARS可导致淋巴细胞及其亚群受到破坏[8];最近研究提示重症COVID-19患者外周血CD4+ T淋巴细胞、CD8+ T淋巴细胞和B淋巴细胞计数低于轻症患者[9-11],外周T淋巴细胞亚群计数的减少与疾病严重程度、不良预后相关[2,10,12]。本研究显示,新发肺部感染患者外周血T淋巴细胞、CD4+ T淋巴细胞、CD8+ T淋巴细胞和B淋巴细胞计数均低于无肺部感染患者,这证实SARS-CoV-2感染早期已存在T淋巴细胞和B淋巴细胞受损,因此笔者推测淋巴细胞各亚群损伤是疾病发生、发展的重要因素,免疫损伤程度与肺部损伤程度呈负相关,监测、评估淋巴细胞亚群有助于评价病情严重程度。
IL-6是一种多效性细胞因子,在免疫、组织再生和新陈代谢中发挥作用。在感染和组织损伤过程中,IL-6的快速产生有助于宿主的防御,但IL-6的过度释放和IL-6受体信号的失调参与了疾病的病理过程[13]。IL-6信号传导有两种机制:与高亲和力的跨膜IL-6受体结合(经典)或可溶性IL-6受体(反式)结合。经典信号传导有助于再生和抗炎反应,而反式信号传导具有促炎作用,并在引起组织损伤中起作用[14]。两种模式均可导致糖蛋白130受体(gp130)胞质尾部的酪氨酸磷酸化,从而通过Janus激酶1(JAK1)和转录激活因子3(STAT3)激活下游JAK/STAT信号,导致细胞内信号传导级联反应,引起CRS[15]。目前研究提示IL-6是重症和死亡COVID-19患者CRS发生过程中重要的促炎细胞因子,与非重症或幸存者比较,重症和死亡患者IL-6、IL-10等多种细胞因子升高[4-5,15],IL-6升高与COVID-19严重程度、不良预后呈正相关[4,6,16-17]。SARS-CoV-2感染机体后导致单核-巨噬细胞和树突状细胞活化,IL-6的释放促进了扩增级联反应,导致Th 17分化的顺式信号转导和淋巴细胞亚群变化,以及多种细胞的反式信号转导,这是CRS在重症COVID-19的病理生理机制[18]。本研究显示,新发肺部感染组患者血清IL-6水平更高,IL-6是新发肺部感染的独立危险因素,然而两组间血清IL-2、IL-4、IL-10、TNF-α和IFN-γ差异无统计学意义,因此,笔者推测IL-6极可能是CRS的启动因子,这为IL-6拮抗剂靶向治疗提供了理论基础。
IL-6是一种非特异性炎症因子,感染性疾病(如细菌、支原体、病毒感染等)[19-21]和非感染性疾病(如肿瘤、类风湿性关节炎、淋巴瘤等)[22-24]IL-6均可以升高,但升高幅度差异较大(通常升高范围pg/mL量级,致命性败血症的CRS中则可达到ng/mL甚至mg/mL量级)[15]。武汉一项回顾性研究[25]提示68例COVID-19死亡患者中,IL-6水平中位数为11.4 ng/mL,高于本研究SARS-CoV-2导致的新发肺部感染患者,但低于淋巴细胞白血病、致命性败血症导致的CRS[15]。托珠单抗(tocilizumab)和司妥昔单抗(siltuximab)是目前研究最深入的IL-6受体拮抗剂,其中托珠单抗已于2017年获得美国食品药品监督管理局(FDA)批准用于治疗嵌合抗原受体T细胞诱导的CRS[26],而在类风湿性关节炎、肿瘤、淋巴瘤等治疗方面已有较多研究报道,由于目前无特效药物治疗SARS-CoV-2,是否可以通过阻断CRS降低重症率及病死率成为研究热点,其中IL-6受体拮抗剂治疗重症COVID-19的探讨引起学术界广泛关注[27],初步临床研究提示托珠单抗治疗重症COVID-19可能会降低病死率[28],但治疗时机、剂量、疗效、副作用等均需进一步研究。本研究显示IL-6可用于预测SARS-CoV-2导致的新发肺部感染,早期应用IL-6受体拮抗剂是否可以减少肺部感染发生率,从而降低COVID-19患者重症率和病死率值得进一步探讨,而动态监测血清IL-6水平与疾病进展的关系可能有助于治疗时机、治疗剂量的选择以及临床疗效的评价。
总之,本研究初步探讨了SARS-CoV-2感染导致新发肺部感染患者的淋巴细胞亚群及细胞因子特点。与无肺部感染患者比较,新发肺部感染组T淋巴细胞亚群及B淋巴细胞更低而IL-6水平更高。IL-6升高是新发肺部感染的独立危险因素,其可能是CRS的启动因子,IL-6具有中等预测新发肺部感染的价值。本研究纳入数据较少,可能存在一些偏倚,期待更多临床研究探讨IL-6在疾病发生、发展中扮演的角色,为IL-6受体拮抗剂治疗COVID-19提供理论基础。
