甲状腺功能正常2型糖尿病患者促甲状腺激素与血清同型半胱氨酸的相关性及评估价值
2020-11-28胡召锁陈正徐
胡召锁,陈正徐
(合肥市第二人民医院 检验科,安徽 合肥 230011)
同型半胱氨酸是半胱氨酸和甲硫氨酸代谢过程中的重要中间产物,属于一种含硫氨基酸。通常情况下,同型半胱氨酸在血清或血浆中的正常体积浓度为5 ~20 μmol/L,高同型半胱氨酸血症时,血清或血浆中的浓度高于正常值,是由获得性因素或遗传因素造成[1]。血清同型半胱氨酸浓度升高会造成内质网应激、平滑肌细胞增殖、炎症、内皮功能紊乱、氧化应激等,从而造成动脉粥样硬化[2]。与非糖尿病人群相比,糖尿病人群并发甲状腺功能紊乱的概率高出数倍,而甲状腺功能紊乱与同型半胱氨酸代谢相关[3]。本研究通过对甲状腺功能正常的2 型糖尿病患者的糖脂代谢参数、促甲状腺激素、血清同型半胱氨酸等指标进行检测,分析甲状腺功能正常2 型糖尿病患者的促甲状腺激素与血清同型半胱氨酸的相关性。
1 资料与方法
1.1 一般资料
选取2017年1月—2019年4月合肥市第二人民医院住院的124 例2 型糖尿病患者作为研究组。其中,男性55 例,女性69 例;年龄42 ~68 岁,平均(53.3±7.8)岁;体重指数(BMI)(25.7±2.3)kg/m2;空腹血糖(11.3±2.6)mmol/L;冠心病16 例、糖尿病肾病22 例、糖尿病神经病变21 例、糖尿病视网膜病变22 例、伴2 种并发症以上13 例。将研究组患者按促甲状腺激素水平分为研究1 组(促甲状腺激素<0.49 μIU/ml)22 例,研究2 组(促甲状腺激素0.49 ~4.91 μIU/ml)82 例,研究3 组(促甲状腺激素>4.91 μIU/ml)20 例。选择同期该院体检者50 例作为对照组。其中,男性22 例,女性28 例;年龄44 ~66 岁,平均(53.5±7.6)岁;BMI(21.7±1.4)kg/m2;空腹血糖(4.4±1.2)mmol/L。研究组与对照组的年龄、性别、BMI 和空腹血糖等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入和排除标准
纳入标准:研究组患者均符合2 型糖尿病诊断标准;对照组甲状腺功能均在正常范围内;两组受试者依从性较好,均能配合完成各项调查,患者家属签署知情同意书。排除标准:对照组有甲状腺疾病史、动脉粥样硬化、高血压、糖尿病及其他心脑肝肾疾病者;两组受试者难以正常交流;存在严重感染及创伤;严重心肺功能异常;严重肝肾功能损伤;合并恶性肿瘤;存在自身免疫性疾病;合并其他能引起甲状腺功能异常改变的疾病;既往存在甲状腺手术史;既往甲状腺功能亢进或减退史;由药物、胰腺炎、胰岛素作用缺陷所致特殊类型糖尿病;1 型糖尿病;服用影响甲状腺激素水平药物者;妊娠期或哺乳期女性。
1.3 方法
收集各组受试者空腹10 h 以上静脉血5 ml,使用DXI800 化学发光免疫分析仪(德国贝克曼公司)、D-10糖化血红蛋白仪(美国伯乐公司)、AU5800 全自动生化分析仪(德国贝克曼公司),并采用原装配套试剂,检测甲状腺全套、肝肾功能、低密度脂蛋白、高密度脂蛋白、总胆固醇、甘油三酯、同型半胱氨酸、糖化血红蛋白、空腹血糖等[5-7]。分析同型半胱氨酸与各临床指标的相关性。
1.4 统计学方法
数据分析采用SPSS 22.0 统计软件。计量资料以均数±标准差(±s)表示,多组间的比较采用单因素方差分析,两两比较采用LSD-t检验;计数资料以例数及率表示,多组间比较采用χ2检验,进一步两两比较采用χ2分割法,检验水准按Bonferroni 校正法进行调整(α'=0.007);相关性分析采用Pearson 法。P<0.05 为差异有统计学意义。
2 结果
2.1 各组同型半胱氨酸、血脂和血糖比较
4 组的同型半胱氨酸、血脂和血糖水平经方差分析,差异有统计学意义(P<0.05);与对照组比较,3 个研究组患者血清同型半胱氨酸、高密度脂蛋白、低密度脂蛋白、总胆固醇、甘油三酯、糖化血红蛋白和空腹血糖均较高(P<0.05)。见表1。
2.2 各组血管并发症发生率比较
4 组血管并发症发生率经χ2检验,差异有统计学意义(P<0.05)。进一步两两比较,经χ2分割法,3 组患者血管并发症发生率较对照组均高(P<0.007)。见表2。
2.3 同型半胱氨酸与促甲状腺激素、血脂和血糖的相关分析
同型半胱氨酸水平与促甲状腺激素、低密度脂蛋白、甘油三酯、总胆固醇、糖化血红蛋白、收缩压和年龄呈正相关(P<0.05),与高密度脂蛋白、空腹血糖、BMI 和病程无相关(P>0.05)。见表3和图1~5。
表1 各组同型半胱氨酸、血脂和血糖比较 (±s)
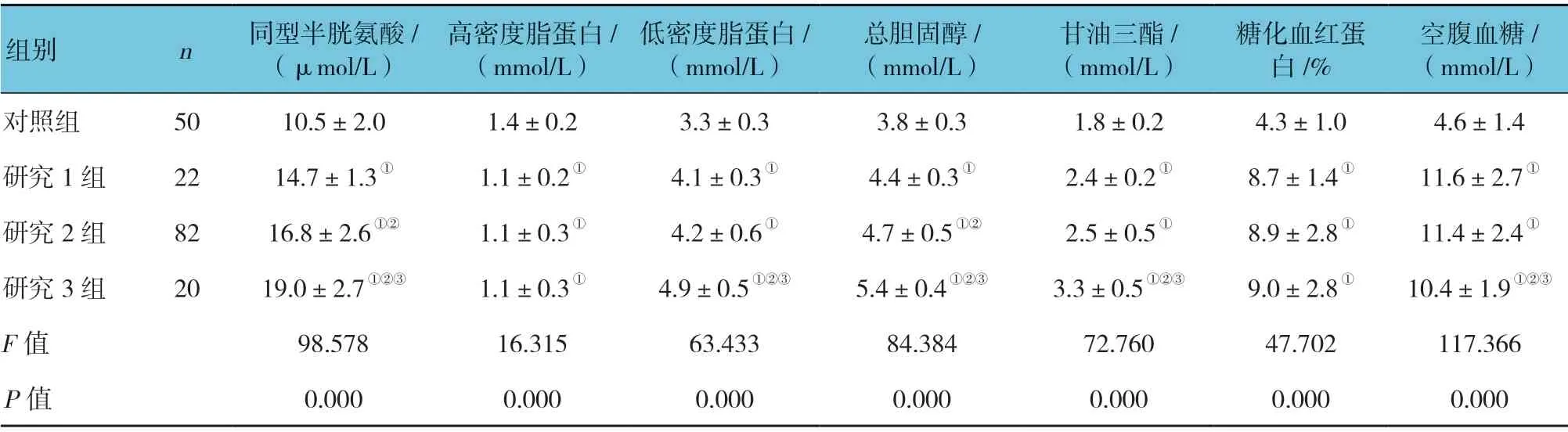
表1 各组同型半胱氨酸、血脂和血糖比较 (±s)
注:①与对照组比较,P <0.05;②与研究1 组比较,P <0.05;③与研究2 组比较,P <0.05。
空腹血糖/(mmol/L)对照组 50 10.5±2.0 1.4±0.2 3.3±0.3 3.8±0.3 1.8±0.2 4.3±1.0 4.6±1.4研究1 组 22 14.7±1.3① 1.1±0.2① 4.1±0.3① 4.4±0.3① 2.4±0.2① 8.7±1.4① 11.6±2.7①研究2 组 82 16.8±2.6①② 1.1±0.3① 4.2±0.6① 4.7±0.5①② 2.5±0.5① 8.9±2.8① 11.4±2.4①研究3 组 20 19.0±2.7①②③ 1.1±0.3① 4.9±0.5①②③ 5.4±0.4①②③ 3.3±0.5①②③ 9.0±2.8① 10.4±1.9①②③F 值 98.578 16.315 63.433 84.384 72.760 47.702 117.366 P 值 0.000 0.000 0.000 0.000 0.000 0.000 0.000组别 n 同型半胱氨酸/(μmol/L)高密度脂蛋白/(mmol/L)低密度脂蛋白/(mmol/L)总胆固醇/(mmol/L)甘油三酯/(mmol/L)糖化血红蛋白/%
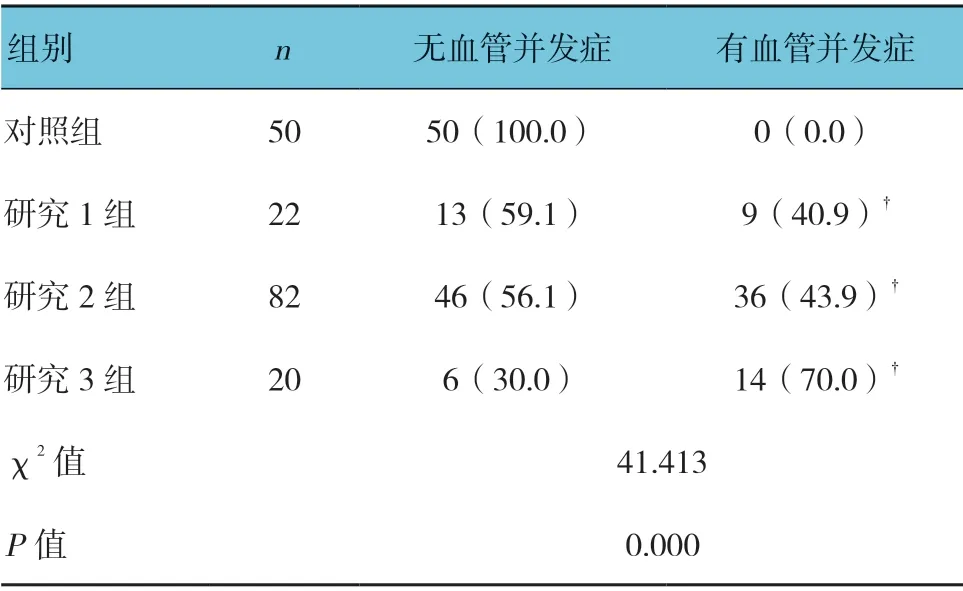
表2 各组血管并发症发生率比较 例(%)
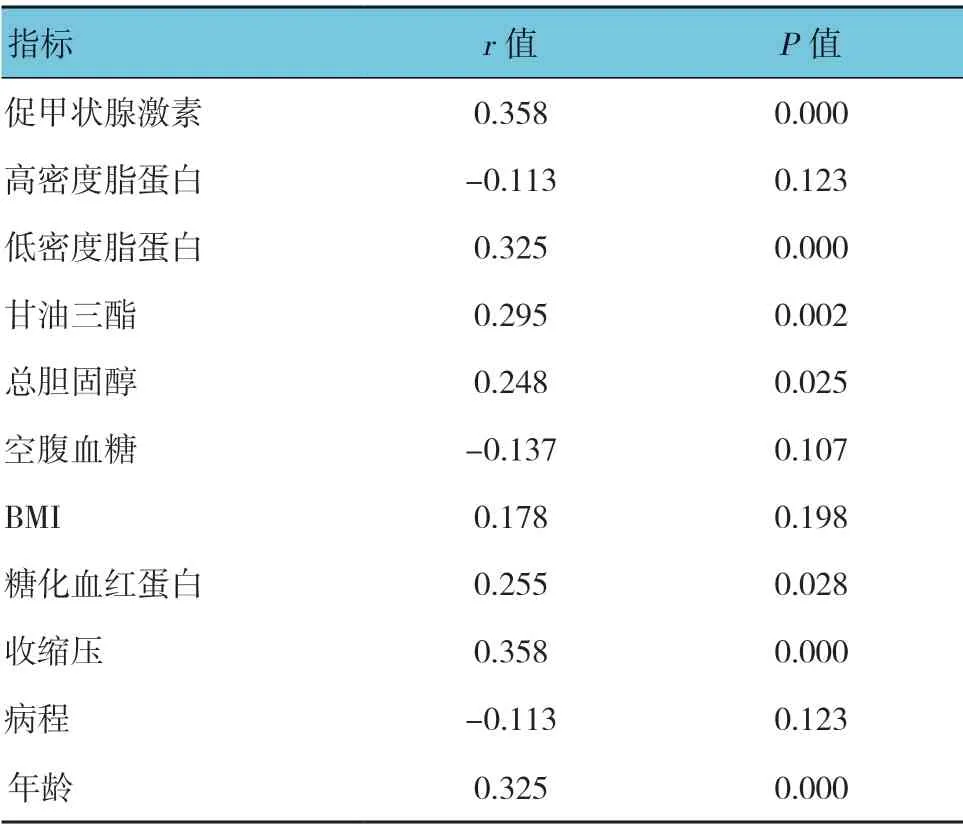
表3 同型半胱氨酸与促甲状腺激素、血脂和血糖的相关性
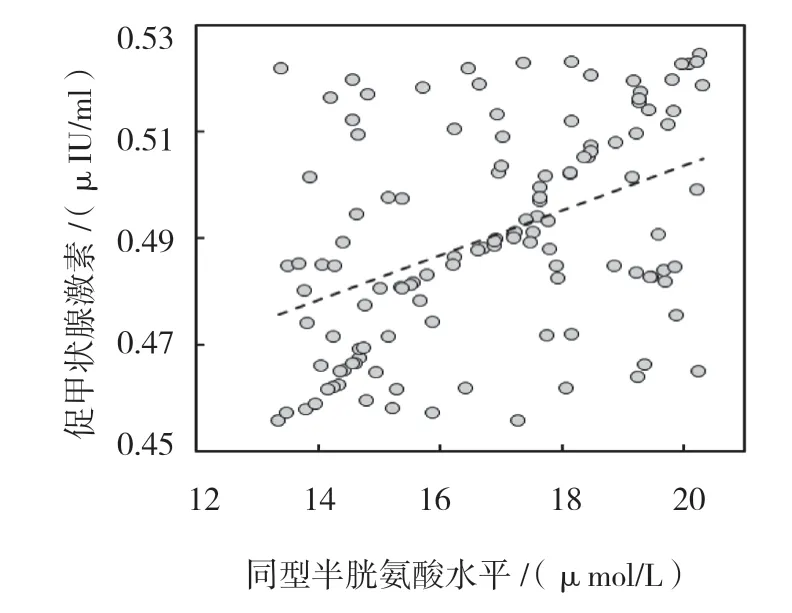
图1 同型半胱氨酸与促甲状腺激素相关数据散点图
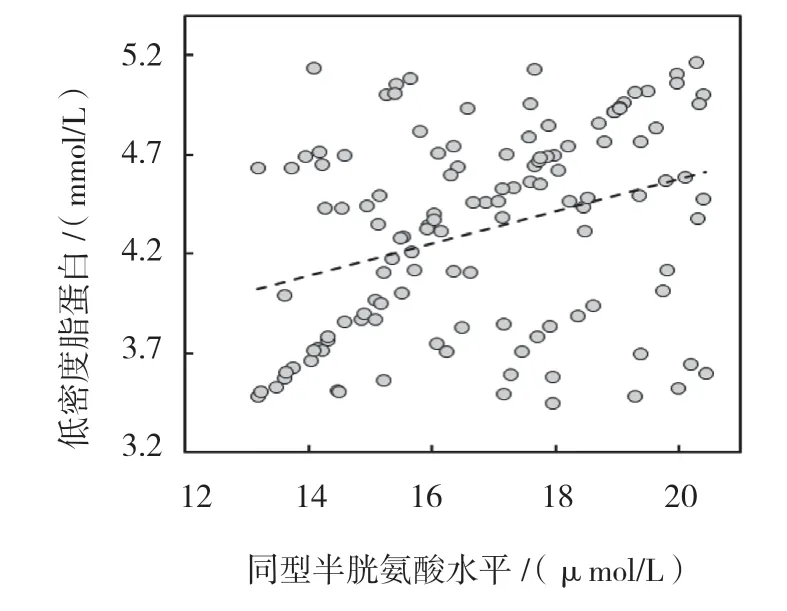
图2 同型半胱氨酸与低密度脂蛋白相关数据散点图
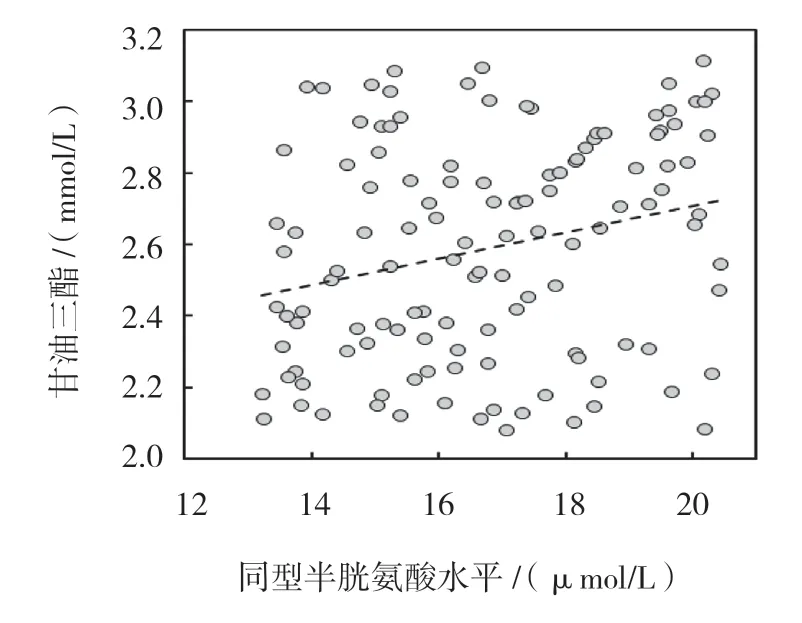
图3 同型半胱氨酸与甘油三酯相关数据散点图
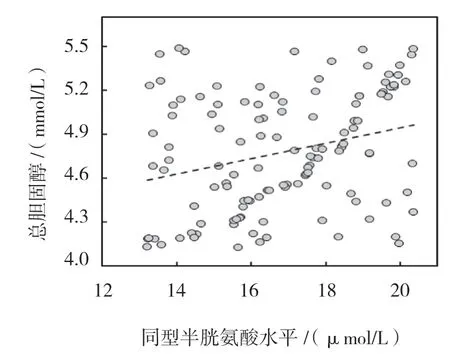
图4 同型半胱氨酸与总胆固醇相关数据散点图
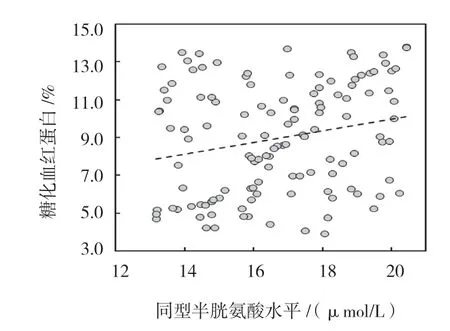
图5 同型半胱氨酸与糖化血红蛋白相关数据散点图
3 讨论
国外大多数研究认为甲状腺功能减退并发心血管疾病的独立危险因素之一就是血清同型半胱氨酸水平的提高[8-9]。促甲状腺激素水平升高,血清同型半胱氨酸水平也随之升高。代谢综合征的病理因素之一就是高同型半胱氨酸血症,而影响代谢综合征的因素就是甲状腺激素[10]。本研究发现,甲状腺功能正常2 型糖尿病患者的血清同型半胱氨酸与促甲状腺激素水平呈正相关,和体内众多物质一样,自身来路和去路的相对动态平衡才能稳定同型半胱氨酸水平,一旦动态平衡被打破,同型半胱氨酸水平变化也会受到影响。同型半胱氨酸代谢可分为4 种:①同型半胱氨酸直接释放到细胞外液体。②在β-胱硫醚合成酶催化下,辅因子B12作用下,丝氨酸与同型半胱氨酸生成胱硫醚。③在甜菜碱与高半胱氨酸甲基转移酶的作用下,在肾脏及肝脏细胞内,甲基生成蛋氨酸和二甲基甘氨酸。④在蛋氨酸合成酶的作用下,以N5-甲基四氢叶酸为甲基供体,以维生素B12为辅因子,甲基化生成蛋氨酸。此外,代谢综合征的发生、发展直接受甲状腺功能影响,作为代谢综合征的组成部分,同型半胱氨酸在机体内的水平高低与甲状腺功能正常与否有着直接关系[11-13]。
本研究数据显示,研究1 组患者的同型半胱氨酸水平均低于研究2、3 组。这是由于甲状腺功能亢进者体内代谢增快,促使同型半胱氨酸的甲基化,此外,同型半胱氨酸代谢受大量胱硫醚影响,而使代谢速度加快,加大排出同型半胱氨酸[14]。
本研究数据显示,研究3 组的同型半胱氨酸水平均高于研究1、2 组。甲状腺功能下降,促甲状腺激素水平升高,机体代谢紊乱,对同型半胱氨酸的正常代谢产生影响,造成同型半胱氨酸水平升高。机体代谢功能受到高胰岛素血症、胰岛素抵抗、糖毒性等影响,加重代谢紊乱,影响同型半胱氨酸及促甲状腺激素的代谢,加重促甲状腺激素对同型半胱氨酸的影响[15]。
高同型半胱氨酸是糖尿病大血管并发症的独立危险因素之一,可能机制与以下几点相关:同型半胱氨酸可诱导内皮细胞凋亡,引起细胞外基质成分沉积及平滑肌细胞增殖,通过损伤组织纤维蛋白溶解酶原激活剂和内皮细胞的连接,对纤维蛋白溶解系统产生抑制,抑制内皮细胞抗栓形成,促进血管炎症反应,减少产生内皮源性一氧化氮,导致扩血管物质减少,降低生物活性,血管内皮扩血管作用受损,对培养液中的血管内皮有直接细胞毒作用。本研究结果显示,研究3 组发生血管并发症的概率高于研究2 组、研究1 组,且明显高于对照组,提示促甲状腺激素可能是甲状腺功能正常2 型糖尿病患者发生血管病变的危险因素之一。
综上所述,甲状腺功能正常2 型糖尿病患者血清同型半胱氨酸与其自身促甲状腺激素具有一定的相关性,同型半胱氨酸的升高和异常的促甲状腺激素水平可能会造成机体代谢紊乱,加快患者病情进展,所以,筛查甲状腺功能正常2 型糖尿病患者的血清同型半胱氨酸水平及甲状腺功能具有重要意义。
