重症新型冠状病毒肺炎患者抗病毒治疗的药物利用评价:α-干扰素*
2020-07-15徐艳娇王璐郭洁茹李伟杰刘东张程亮
徐艳娇,王璐,郭洁茹,李伟杰,刘东,张程亮
(华中科技大学同济医学院附属同济医院药学部,武汉 430030)
新型冠状病毒肺炎(coronavirus disease 2019,COVID-19)是继严重急性呼吸综合征(severe acute respiratory syndrome,SARS)、中东呼吸综合征(Middle East respiratory syndrome,MERS)后第3种危及患者生命的冠状病毒肺炎。为积极防控疫情,国家卫生健康委员会在疫情期间发布了《新型冠状病毒肺炎诊疗方案》(以下简称《国家诊疗方案》)并不断更新,均指出抗病毒治疗可试用α-干扰素来提高患者呼吸道黏膜病毒清除效果[1]。干扰素在既往冠状病毒感染包括SARS和MERS中均被广泛应用,该药在COVID-19患者中实际应用情况如何,笔者尚未见报道。
药物利用评价(drug utilization evaluation,DUE)旨在评价、分析并阐明在一个给定的卫生保健机构中按照规定的标准用药模式,包含对药物应用的适当性、必要性及质量的各个方面进行比较[2]。笔者在本文中借鉴国内外在DUE中对于药品临床应用模式评价的方法,对于某重症COVID-19定点收治医院使用α-干扰素的用药人群、用药时机、疗程、用法用量和联合抗病毒用药进行报道,以期为临床工作者了解该药的临床应用现状并进一步开展研究提供参考。
1 资料与方法
1.1数据来源 某重症COVID-19定点收治医院2020年2月1—29日使用α-干扰素的住院病历。纳入标准:住院期间使用α-干扰素并且在统计时疗程已结束的重症COVID-19患者。重症COVID-19诊断标准根据《国家诊疗方案》,即符合下列任何一条[1]:①出现气促,呼吸频率(RR)≥30次·min-1;②静息状态下,指氧饱和度≤93%;③动脉血氧分压(PaO2)/吸氧浓度(FiO2)≤300 mmHg(1 mmHg=0.133 kPa)。肺部影像学显示24~48 h内病灶明显进展(>50%)者按重型管理。排除标准:非重症COVID-19;截至2020年2月29日未使用干扰素或正在使用尚未结束干扰素治疗的患者。
1.2研究方法 收集患者人口学特征:性别、年龄、基础疾病;临床用药情况:用法用量、用药时机、用药疗程和合并使用抗病毒药物等。
1.3统计学方法 所有数据录入Excel2010版软件。基于患者性别、年龄、基础疾病、干扰素用法用量和给药途径等进行描述性分析,对α-干扰素用药时机、用药疗程等数据按照不同区段进行统计分析。
2 结果
2.1总体使用情况 2020年2月1—29日共收治重症COVID-19患者1080例,符合纳入标准261例,患者在该月完成α-干扰素抗病毒治疗,占24.17%。
2.2人群基本特征 261例患者中,男135例(51.72%),女126例(48.28%)。仅1例<18岁患者使用α-干扰素,成人中,年龄>50~70岁患者最多,共128例,其中男70例,女58例。见表1。
2.3患者基础疾病 261例患者中,入住重症监护病房(ICU)26例,未入住ICU 235例。111例患者无基础疾病,其余患者合并高血压、糖尿病、心脏疾病、肺部疾病、肝肾功能不全等其他疾病,见表2。
2.4干扰素用药情况分析
2.4.1用法用量 该院所用α-干扰素有两种制剂,分别是注射用重组人干扰素α1b 40 μg(规格:每支40 μg)和重组人干扰素α2b注射液(假单胞菌)500万U(规格:1 mL:500万U)。201例使用重组人干扰素α2b注射液(假单胞菌)500 万U,60例使用注射用重组人干扰素α1b 40 μg,单次剂量分别均为500万U或40 μg,符合《国家诊疗方案》推荐的α-干扰素使用剂量。应用频次为每日2次246例,占94.25%,每日1次15例,占5.75%。均采用雾化吸入,与《国家诊疗方案》要求一致。
表1 接受α-干扰素治疗的重症 COVID-19患者基本特征
Tab.1 Basic characteristics of severe COVID-19 patients treated by α-interferon

年龄/岁男性/例构成比/%女性/例构成比/%<18 10.38 00.0018~30 62.30 72.68>30~50 3513.41 3613.79>50~70 7026.82 5822.22>70 238.81 259.58 合计13551.7212648.28
表2 接受α-干扰素治疗的重症 COVID-19患者基础疾病情况
Tab.2 Underlying diseases of severe COVID-19 patients treated by α-interferon

基础疾病类别例数构成比/%高血压5019.16糖尿病269.96心脏疾病176.51肺部疾病259.58肝、肾功能不全166.13其他疾病3613.79无11142.53
2.4.2用药时机 笔者在本文以重症COVID-19从发病到开始使用α-干扰素治疗的时间,作为患者的用药时机。从统计结果看,用药时机1~30 d。其中用药时机>5~10 d患者最多,共116例,结果见图1。
2.4.3用药疗程 用药疗程1~16 d。用药疗程>5~10 d患者最多,排第2位的用药时间在3~5 d,排第3位的是α干扰素使用<3 d者,见表3。
2.4.4联合其他抗病毒药情况 单独使用α-干扰素治疗50例,联用1种抗病毒药物108例(41.38%),联用2种患者68例(26.05%),联用3种35例(13.41%)。主要联用阿比多尔、洛匹那韦/利托那韦、奥司他韦、利巴韦林、更昔洛韦、磷酸氯喹和硫酸羟氯喹,见表4。
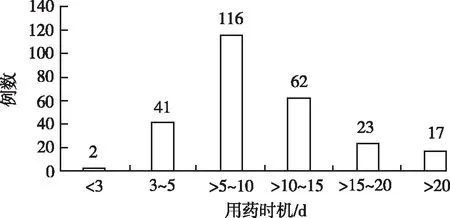
图1 α-干扰素治疗重症 COVID-19患者的用药时机
Fig.1 The timing of α-interferon treatment in severe COVID-19 patients
表3 α-干扰素治疗重症 COVID-19患者的用药疗程
Tab.3 The treatment course of α-interferon in severe COVID-19 patients
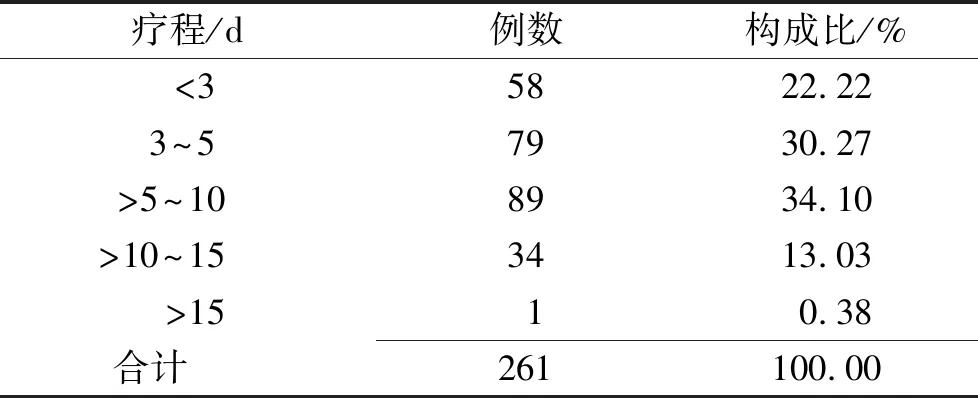
疗程/d例数构成比/%<35822.223~57930.27>5~108934.10>10~153413.03>1510.38合计261100.00
表4 重症 COVID-19患者联合应用抗病毒药物品种
Tab.4 The combined antiviral drugs in severe COVID-19 patients

药品名称例数构成比/%阿比多尔161 61.69洛匹那韦/利托那韦75 28.74奥司他韦31 11.88利巴韦林15 5.75更昔洛韦14 5.36磷酸氯喹16 6.13硫酸羟氯喹134.98
3 讨论
α-干扰素是重要的I型干扰素,具有多种生物活性,包括抗病毒活性、抗细胞增殖活性和免疫调节活性。α-干扰素与细胞膜上特异性α-干扰素受体结合,再通过诱导效应细胞中JAK-STAT信号途径、IRF-S1途径等,表达多种抗病毒蛋白,如双链 RNA依赖性蛋白激酶、寡腺苷酸合成酶、MX蛋白等发挥直接抗病毒效应[3]。
由于COVID-19的治疗尚缺乏经验,鉴于其冠状病毒基因序列和病理特征与SARS和MERS具有相似性,所以临床实践更多参考SARS和MERS的治疗。SARS暴发期间,与单独使用糖皮质激素比较,干扰素与糖皮质激素联合应用能够有效缓解肺部影像学异常,改善氧饱和度[4]。干扰素在MERS的治疗中报道较多,多项病例报道或者回顾性队列研究显示其与利巴韦林和(或)洛匹那韦/利托那韦联合用于MERS感染患者,但疗效和获益结果不一[5-10]。在上述临床报道中,由于患者混杂因素、干扰素使用时机、联合用药和治疗疗程等方面均存在较大差异,加上缺乏随机双盲对照研究,因此尚无法得出干扰素在SARS和MERS中疗效和安全性的确定性结论。
多版《国家诊疗方案》推荐使用α-干扰素:推荐剂量是成人每次500万U或相当剂量,加入灭菌注射用水2 mL,每日2次,雾化吸入。目前使用的α-干扰素均为注射剂型,且前期SARS和MERS的临床报道基本都是皮下或肌内注射,有关雾化吸入α-干扰素的循证证据尚不充分。从本文的用药数据统计结果看,所有患者应用的剂量为500万U或40 μg,途径全部为雾化吸入,符合《国家诊疗方案》推荐。
抗病毒治疗的用药时机对于多数病毒感染的治疗十分重要。关于α-干扰素的用药时机,至今尚无统一的认识和推荐。一般认为干扰素在预防性使用和早期用于病毒性感染效果较好。尽管在体外和动物实验中,α-干扰素表现出较好的干预效果,但是给药时机均为感染前或者动物感染后8 h内[11]。从MERS患者使用干扰素的病例报道中,分别有起病13或者19 d(中位时间)开始用药者,然而患者临床结局均不佳[12-13]。在一项回顾性队列研究中,尽管无法排除并发症较少等干扰因素,但中位时间3 d的早期给予干扰素带来MERS患者14 d生存率提高的改善[10]。同样,SARS患者发病8 d给药和MERS患者预防给药获得良好结局的案例亦有临床报道[4-5]。国外多数文献以起病时间作为用药时机计算依据,笔者也统计重症COVID-19患者的用药时机,发现患者使用干扰素的用药时机范围为1~30 d,存在较大差异,其中用药时机为>5~10 d的患者多达116例,>10~15 d的患者62例。根据目前的文献,普遍认为当α-干扰素给药时间过于接近或者晚于病毒在肺内感染的高峰,I型肺泡细胞已经遭受病毒攻击,则无法发挥α-干扰素的抗病毒作用[14]。综合冠状病毒载体在体内峰值时间(约10 d)及其临床报道,一般认为α-干扰素的用药时机尽可能控制在起病10 d内,且越早越好[14]。
本统计中发现α-干扰素用药疗程也存在长短不一的情况。目前对于α-干扰素的用药疗程没有共识,《国家诊疗方案》中也未说明。但是,有研究表明,α-干扰素不仅限制病毒的复制,还可以在疾病后期(尤其是炎症风暴中)通过募集炎性单核细胞或巨噬细胞等加重病情,这一点已经在SARS感染的动物研究中证实[15]。从目前关于SARS和MERS的临床报道来看,α-干扰素的使用一般未超过2周,且相对获益的人群一般用药不超过10 d。因此,建议以上述临床报道的用药疗程作为参考,避免α-干扰素疗程太长。但是,从本文结果来看,也有22.22%患者应用α-干扰素的时间为1~2 d,在患者适宜进行干扰素治疗的情况下,疗程过短可能达不到抗病毒效果[16],这应引起临床注意。
在联合使用抗病毒药物方面,大部分患者联用2种及以上的抗病毒药物治疗,其中还有26.05%和13.41%患者分别采用3种或4种抗病毒药物进行治疗。而《国家诊疗方案》明确提出不建议同时应用3种及以上抗病毒药物,这些抗病毒药物可能产生不良反应,如联用种类过多,可能会带来不利于治疗的后果。因此药师应提醒医生规范临床用药,降低或避免因多种抗病毒药物联用产生不良反应的风险。
本文存在以下局限性:因纳入的病例来自单一医疗机构,无法全面反映干扰素在疫情期间的使用概况;患者为重症COVID-19,在其他类型患者中的应用情况以及是否有居民进行预防性应用等情况均无法得知;由于存在患者合并有基础疾病、用药情况复杂等干扰因素,无法设置对照来分析药物的疗效和安全性。因此,有关干扰素在COVID-19的应用评价,将来可能还需纳入更多的病例并采用多种临床研究方法进行分析。
虽然本文主要依据《国家诊疗方案》中对于α-干扰素的药品使用推荐进行分析,但是在包括SARS/MERS和本次COVID-19在内多次严重冠状病毒感染中,对于α-干扰素的用药时机、疗程等无权威和统一的推荐,因此本文更多是限于对该药使用的现状进行报道,并呼吁临床工作者对于疗程过短或过长、联合用药较多等现象引起重视。基于本文的现状研究,临床研究者未来可以对于α-干扰素在使用中不同用药时机、疗程和联合用药方案等因素与临床结局进行关联性评价,以进一步推动冠状病毒药物治疗的进步。
